Даже сейчас, во третьем десятилетии двадцать первого века можно встретить мнение, что срок службы дентальных имплантатов ограничен десятью годами, после чего их нужно менять. Другое мнение прямо противоположно и выглядит как реклама: «Нет ничего надёжнее имплантов!». С разной степенью радикальности, все, кто пишет о стоматологии, пропагандируют либо одну, либо вторую точку зрения. Между тем, истина находится где-то посередине, и она не столь категорична.
Уважаемые друзья, сегодня я предлагаю вам поговорить об т. н. «отторжении» имплантатов: его причинах, симптомах и последствиях. Это весьма непростая тема для всех имплантологов, но на мой взгляд, её нельзя игнорировать или замалчивать хотя бы потому, что изучение проблемы — первый шаг к её решению.
Вы планируете установку имплантатов. Что нужно знать об «отторжении» до операции имплантации?
1. Отторжение имплантатов — вовсе не «отторжение» в биологическом смысле.
Прежде всего, вам следует знать, что в отношении дентальных имплантатов термин «отторжение» не совсем правильный и применимый.
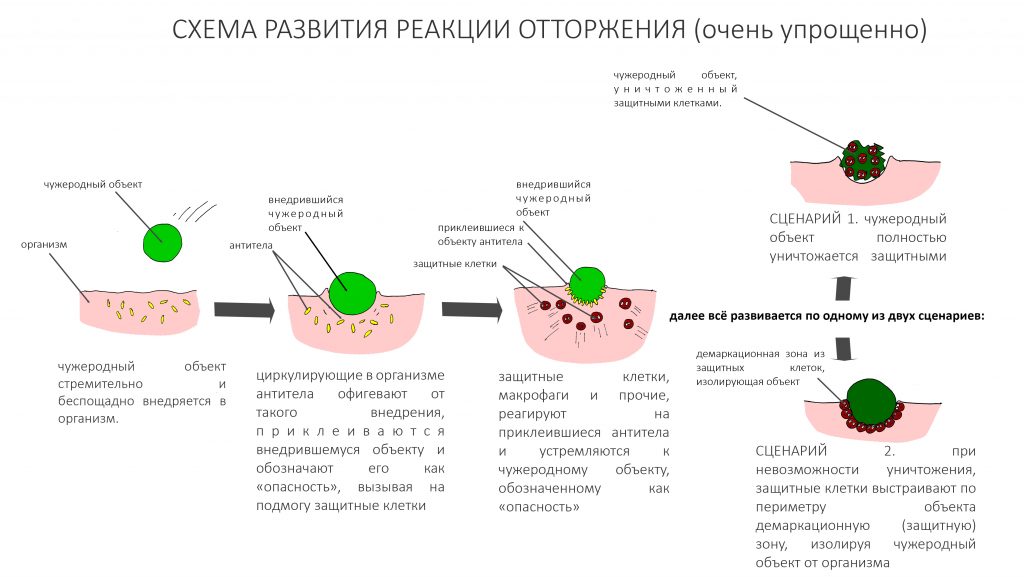
С биологической точки зрения, «отторжение» — это иммунная реакция организма по обезвреживанию и выделению из организма чужеродного объекта. Чтобы она запустилась, объект должен быть найден и помечен как «чужеродный» специально обученными белковыми молекулами, антителами. Иммунные клетки, всякие там макрофаги, лейкоциты и лимфоциты, находят чужеродный объект по прикреплённым к нему антителам и, в зависимости от его величины, либо изолируют его от организма, выстраивая по периметру защитный барьер (т. н. секвестрация), либо поглощают и уничтожают (т. н. фагоцитоз). Ключевой момент отторжения — сам чужеродный объект либо повреждается, либо убивается иммунной системой организма.
Это и есть отторжение. Так реагирует организм на попавшую в палец занозу или коронавирус. Иногда случается отторжение пересаженных органов и тканей, когда защитная система организма воспринимает трансплантированную почку как незаконное вторжение и на неё реагирует. Поэтому после трансплантации органов пациенты вынуждены долгое время (а иногда всю жизнь) принимать лекарства, снижающие иммунитет — это подавляет реакцию отторжения и позволяет пересаженному органу функционировать в чужом организме.
Кстати, для справки: со значительным упрощением можно сказать, что аллергическая реакция имеет ту же природу иммунного ответа, но только слегка извращённого и чересчур сильного.
Ситуация с биоматериалами, в целом, и имплантатами, в частности, развивается по немного иному сценарию. Имплантат — штука биоинертная, т. е., незаметная для организма, — и это замечательное свойство позволяет ему интегрироваться или, если сказать правильно, спокойно обрастать живыми тканями. На биоматериалы и имплантаты не вырабатываются антитела, необходимые для обозначения их как «чужеродных» объектов, поэтому на них не может быть иммунной и, тем более , аллергической реакции.
Расшатывание, потеря функциональности и выпадение дентальных имплантатов происходит по совсем другим причинам, о которых мы поговорим чуть позже. Однако, для простоты понимания здесь и далее мы будем использовать термин «отторжение» — и я прошу простить меня за это.
2. Вероятность отторжения имплантатов не зависит от их цены, марки, производителя или страны производства.
Не существует имплантатов, которые интегрировались бы в 100% случаев. Нет имплантационных систем, с которыми нельзя было бы получить хороший результат имплантологического лечения. Совершенно ошибочны рассуждения о том, что «дешевые импланты хуже приживаются», а «дорогие — намного лучше». Я много раз писал о том, что результат имплантации зависит исключительно от врача-имплантолога, его головы и рук, но никак не от марки, производителя и страны происхождения имплантационной системы. Если вы про это забыли, стоит почитать здесь>> и здесь>>
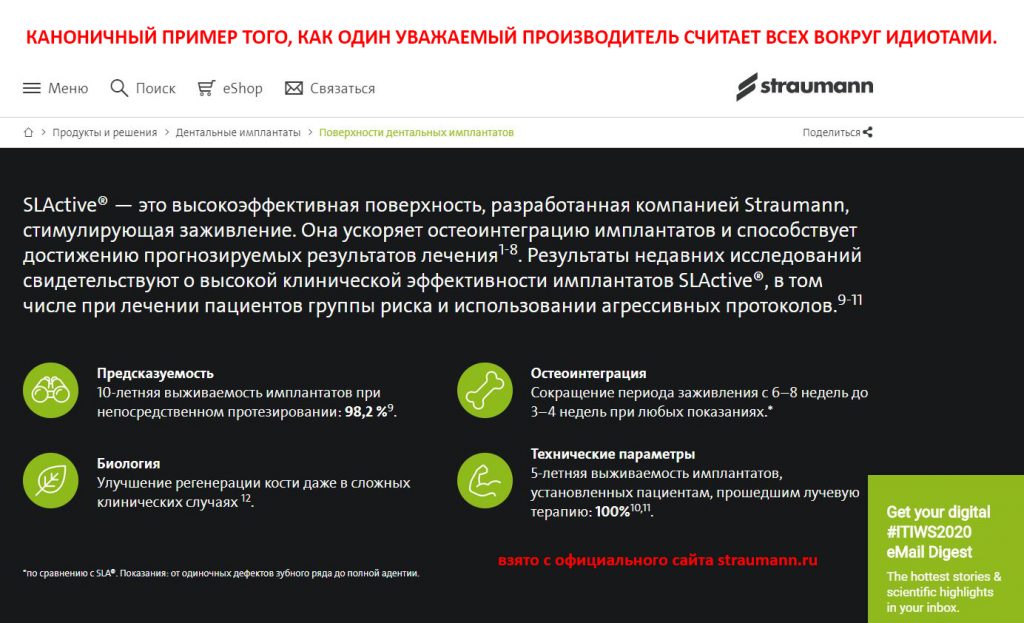
Между тем, некоторые маркетологи некоторых компаний продолжают считать всех идиотами, рекламируя «стопроцентную остеоинтеграцию» и «уникальные, не знающие осложнений имплантаты». Разумеется, повестись на такую рекламу могут только совершенные дебилы, у которых отсутствует понимание регенеративных процессов и принципов остеоинтеграции. И почему-то мне кажется, что вы не готовы доверить им своё здоровье.
Между делом, меня иногда спрашивают, почему наш стоматологический центр CLINIC IN не работает с такими известными производителями имплантатов как Штрауманн или Нобель... Почему мы выбрали имплантационные системы компании Dentsply Sirona Implants? Всё просто - в маркетинговых наработках компании D.S.I. всегда было мало мракобесия, в то время как Штрауманн и, в меньшей степени, Нобель Биокер, в погоне за продажами, загадили мозги докторов просто гигантским количеством лжи псевдонаучного популизма. Несмотря на то, что обе компании выпускают весьма достойные и во всех отношениях качественные имплантаты и имплантационные системы, мне просто не захотелось во всём этом участвовать. Выбор был сделан в пользу производителя, который, хотя бы, меньше врёт - как раз тот случай, когда маркетинговая политика не привлекает, а отталкивает потенциальных партнёров.
Все или почти все существующие на стоматологическом рынке дентальные имплантаты производятся по одной и той же технологии из одних и тех же биоинертных сплавов. Главное их отличие — это макродизайн и конструктивная компоновка. По этой причине, любая статистика, показывающая, что «ЭТИ имплантаты приживаются лучше, чем другие» — враньё. И уж тем более не существует достоверной и научно обоснованной статистики, которая показала бы, что недорогие имплантаты отторгаются чаще, чем дорогие. Подробнее об этом вы можете почитать, например, здесь>> или здесь>>
3. Вероятность отторжения имплантатов почти не зависит от состояния вашего организма
Как я уже написал ранее (а подробнее — в этой статье), вся современная имплантология основана на явлении остеоинтеграции, открытом П. И.- Браннемарком в шестидесятых годах прошлого века. Суть его проста: на биологически инертный объект отсутствует реакция иммунной системы, поэтому он обрастает живыми тканями. То есть, остеоинтеграция — частный случай регенерации, способности организма к самовосстановлению. Это то же самое, что заживление ранки после пореза или лунки зуба после удаления.
Скажите, насколько быстро и легко ваш организм справляется с травмами? Вам удалили зуб — как долго заживала лунка после удаления? Вы порезали палец — сколько времени прошло до момента образования рубца, были ли осложнения? Если в этих случаях с вами не случилось ничего страшного, то и с имплантацией всё будет хорошо. Ваш организм регенерирует — значит, он способен интегрировать дентальные имплантаты.
Конечно, есть очень небольшое исключение, подходящее под слово «почти». Если у человека есть проблемы с регенерацией, то, скорее всего, имплантация ему противопоказана. Такое бывает в случае очень тяжёлых, не совместимых с жизнью заболеваниях, потому что если организм теряет способность к самовосстановлению, он постепенно разрушается и гибнет. Человека с такими серьёзными проблемами со здоровьем, имплантация волнует в последнюю очередь, он живёт где-то недалеко от реанимации и зубы волнуют его в последнюю очередь.
Иными словами, до тех пор, пока у вас заживают ранки на коже и лунки после удаления зубов — имплантация возможна, установленные вам имплантаты обязательно приживутся.
Однажды в моей практике была история. Ко мне за советом обратилась пациентка, которой дважды (!) пытались поставить имплантаты, и дважды (!!!) они не прижились. Её лечащий врач, между прочим, известный профессор, сказал ей, что "причина отторжений - состояние её организма, что у неё серьёзные проблемы со здоровьем и ей надо провериться". У пациентки на фоне сказанного профессором снесло крышу, она обошла сотню врачей-специалистов, на одни только анализы потратила несколько сотен тысяч рублей... но, несмотря на все усилия, ничего опасного, серьёзного и тяжёлого у неё не нашли. Зато расследование показало, что известный профессор в первый раз закрутил корейские имплантаты во второй биотип кости с усилием больше 100 Нсм, а когда они вывалились, он, в те же лунки закрутил те же имплантаты, но большего диаметра. С закономерным результатом. К счастью, третья попытка имплантации прошла успешно просто потому, что мы следовали рекомендованному хирургическому протоколу и не прилагали больших усилий при установке имплантатов. А еще потому, что ни у кого из нашей команды нет звания профессора.
Когда доктор утверждает, что «отторжение импланта произошло из-за особенностей вашего организма» — он лжёт. Повторная имплантация, как правило, успешная по причине соблюдения всех правил и рекомендаций, очевидное тому доказательство.
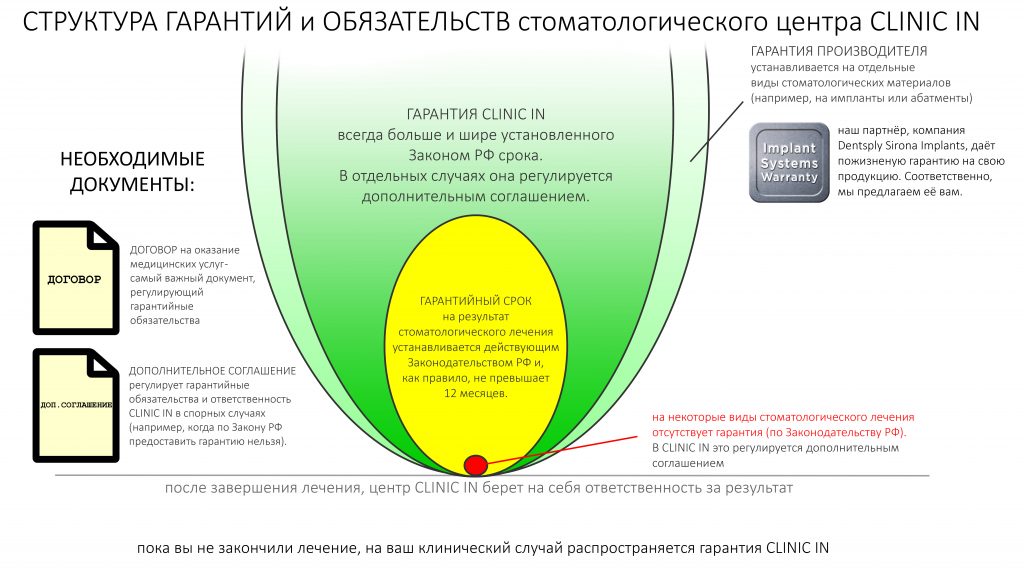
4. С юридической точки зрения, нельзя гарантировать результат хирургической операции, в т. ч. имплантации.
Примерно также, как нельзя давать гарантии на результат аппендэктомии или аортокоронарное шунтирование. Законодательно установленных гарантийных обязательств на хирургические операции, в том числе, на операцию дентальной имплантации, нет.
Поэтому, в случае неудачи, имплантолог или имплантологическая клиника могут отказать вам в возмещении потраченных на операцию средств или потребовать оплатить повторную операцию — и с точки зрения закона, они будут правы. К счастью, все хорошие доктора и клиники дорожат своей репутацией, и подобные отказы встречаются только в очень запущенных случаях.
Почти все производители имплантационных систем дают пожизненную (lifetime) или, что более корректно, «бессрочную» гарантию на свою продукцию. Это значит, что на любом сроке после установки, даже через десять лет, мы можем обменять отторгшийся имплантат на новый. Поэтому многие клиники и доктора проводят повторную имплантацию бесплатно, хотя по закону не обязаны этого делать. Репутация важнее — поэтому мы заявляем о «бессрочной» гарантии на операцию имплантации:
Обратите внимание, что речь идёт именно о хирургической операции установки имплантата, а не об имплантате как изделии. Здесь нет никаких подвохов.
* * *
Кратко резюмируя вышесказанное, я еще раз подчеркну, что:
— отторжение импланта — это вовсе не иммунная и, тем более, не аллергическая реакция на имплантат. Его природа совершенно иная, она никак не связана с самим имплантатом.
— в отторжении имплантата нет вины самого имплантата или имплантационной системы
— нет статистики, которая достоверно и обоснованно показала, что какие-то имплантаты приживаются лучше или хуже, чем другие.
— нет научных данных о том, что дешёвые имплантационные системы ведут себя хуже, чем дорогие. И наоборот.
— состояние вашего организма не влияет на вероятность отторжения имплантата. До тех пор, пока у вас заживают ранки при порезах, восстанавливаются ссадины и проходят синяки, пока у вас работает регенерация — имплантаты остеоинтегрируются.
— повторная имплантация, как правило, успешна — и это еще одно доказательство того, что отторжение происходит не из-за «особенностей организма», а по совершенно другим причинам.
— с точки зрения закона, клиника или имплантолог не обязаны проводить повторную имплантацию бесплатно, но всё равно её проводят, потому что дорожат репутацией.
Сроки и причины
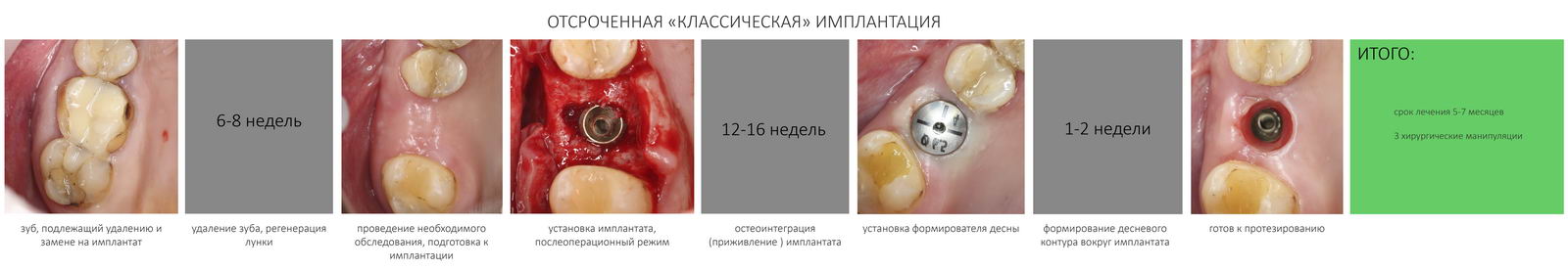
Для начала, стоит вспомнить хронологию стоматологической реабилитации с использованием имплантатов. В качестве примера возьмём самый простой случай — «классическая» отсроченная имплантация в боковом участке челюсти в условиях достаточного объёма костной ткани и слизистой оболочки:
В среднем, восстановление зуба с помощью имплантата в случае одноэтапного протезирования занимает 3-4 месяца, а при двухэтапном протезировании, последовательном использовании временной и постоянной коронок — от 9 до 16 мес.
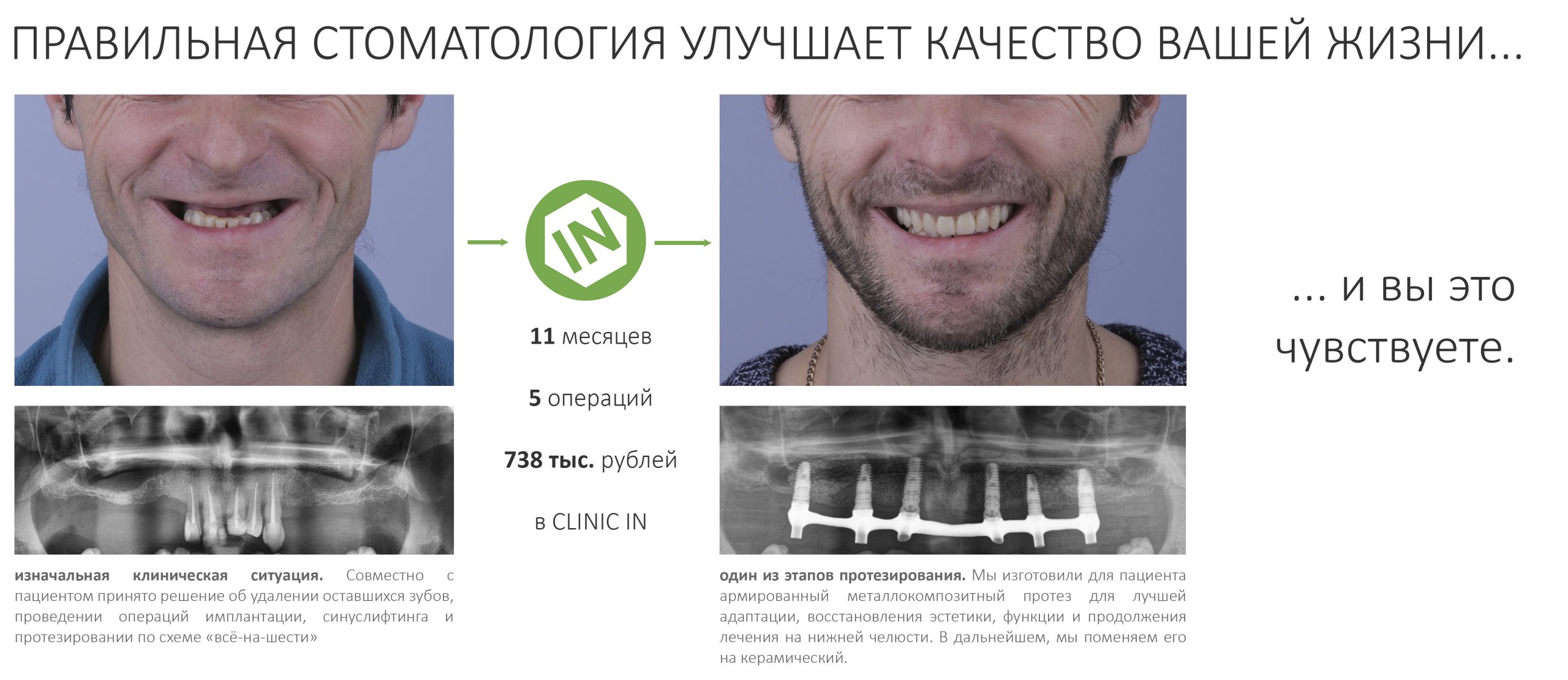
К слову сказать, девять из десяти имплантатов протезируются по двухэтапной схеме — только так можно добиться как функциональности, так и соответствия эстетическим требованиям пациентов. Почему — стоит почитать здесь>>
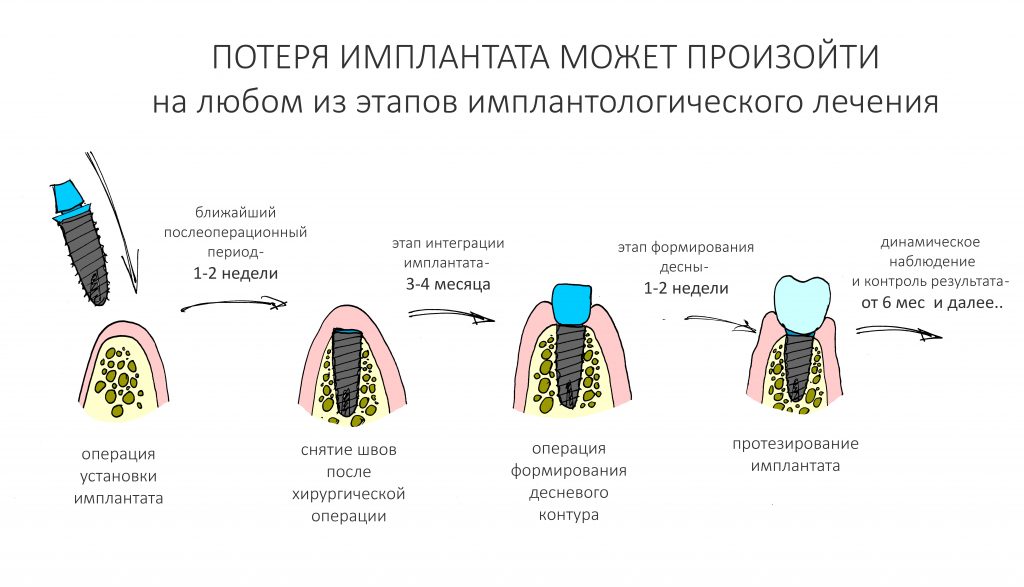
Потеря имплантата и, как следствие, результата лечения, может произойти на любом из этапов, в любом периоде. Поэтому изучать «отторжение» имплантатов и связанные с этим проблемы проще всего в контексте вышеизложенной хронологии.
1. В период послеоперационной реабилитации (до двух недель с момента хирургической операции)
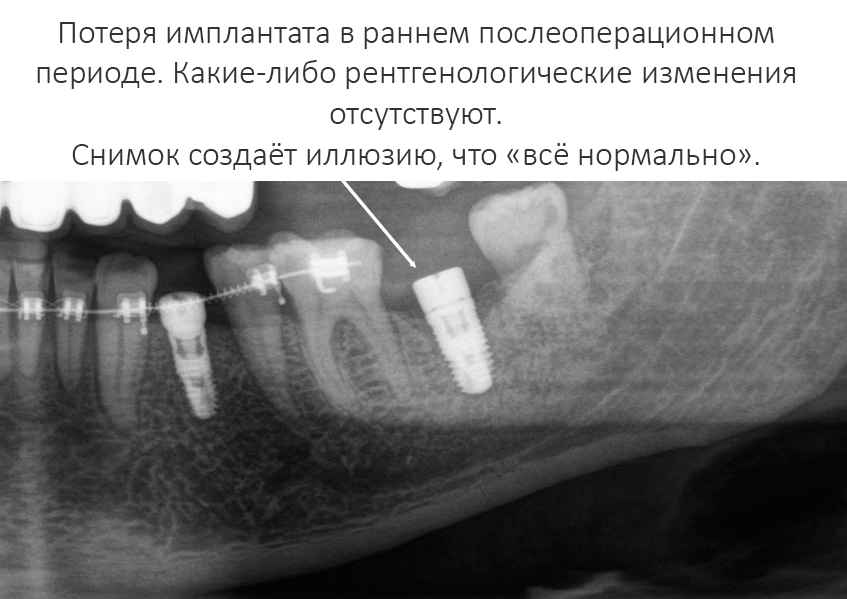
В этом периоде симптомы отторжения очень похожи на то, как болят зубы: отёк после операции не проходит и даже увеличивается, боль не стихает (обезболивающие почти не помогают), на послеоперационной ране расходятся швы, нарастает подвижность имплантата, если он был установлен вместе с коронкой или формирователем десны. Если в обычных условиях вся послеоперационная симптоматика проходит, максимум, за неделю, то в этом случае болезненные ощущения не проходят даже через десять дней.
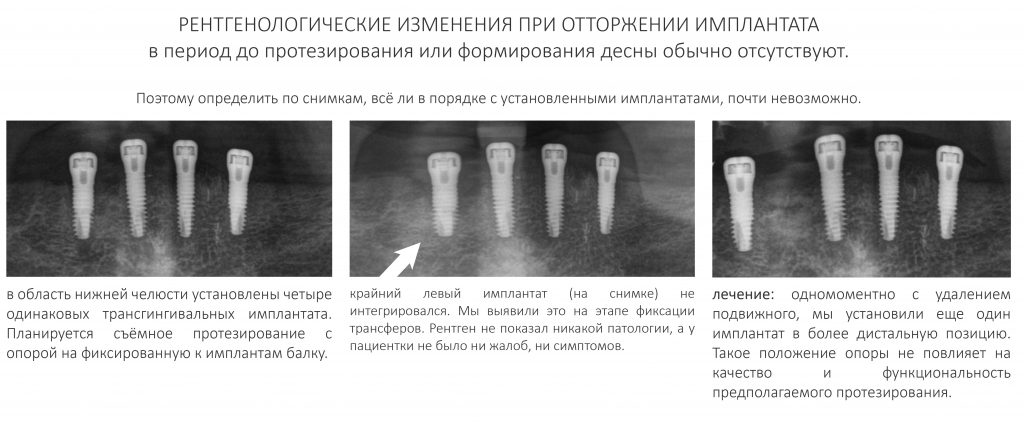
При этом, рентгенологическая картина может быть совершенно нормальной — снимки делать бесполезно, они не покажут воспалительный процесс до тех пор, пока он не перейдёт в хронический с соответствующими морфологическими изменениями.
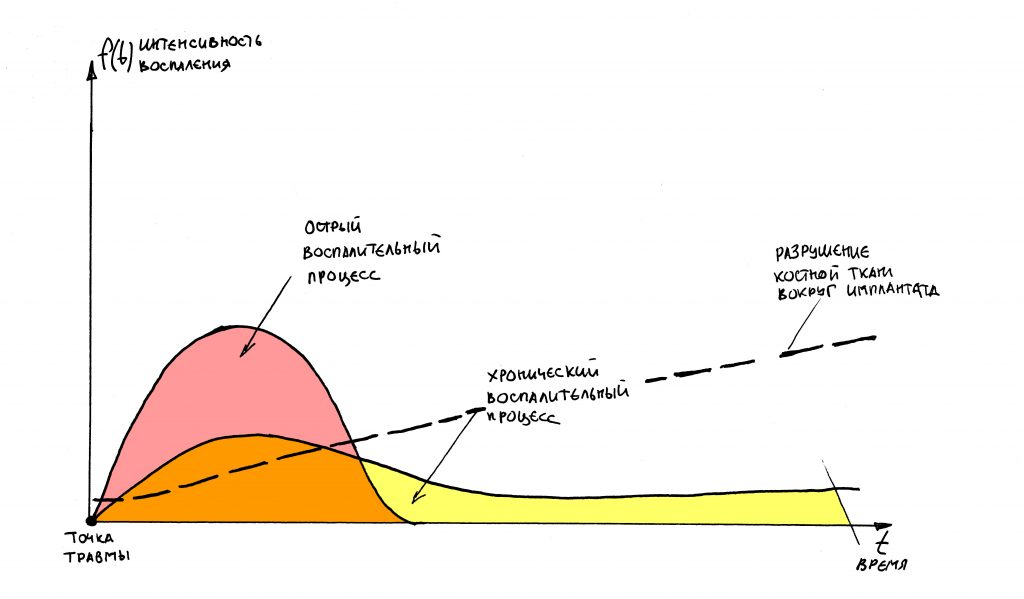
Причина — излишняя операционная травма, чаще всего — значительное превышение крутящего момента при установке имплантата и, как следствие компрессия окружающей имплантат костной ткани. Реже встречается ожог из-за недостаточной ирригации, особенно при использовании накостных хирургических шаблонов и внешнего охлаждения. Как результат, в костной ткани нарастает отёк, развивается воспалительный процесс явления по типу локального остеомиелита со всеми вытекающими — разрушением костной ткани вокруг имплантата, нарастанием его подвижности и т. д.
Что делать пациенту?
Нужно срочно обратиться к своему лечащему доктору. Нельзя пытаться заглушить боль или победить отёк слоновьими дозами обезболивающих и антибиотиков, ни к чему хорошему это не приведёт. Не нужно бежать и делать рентген или компьютерную томографию — они ничего не покажут. Вообще, если после имплантации через неделю вы вынуждены принимать лекарства — это повод задуматься, всё ли идёт нормально.
Что делать доктору?
Ни в коем случае нельзя говорить: «Потерпите! Это скоро пройдёт» или «Вы себе это придумываете, болеть не должно!». Не нужно делать рентген и втирать пациенту «Ну, видите, всё же нормально!». Нет смысла усиливать антибактериальную или противовоспалительную терапию — это бесполезно. Не проходящая и, тем более, нарастающая воспалительная симптоматика — это повод для ревизии послеоперационной раны. Перкуссия имплантата (при открытом заживлении) похожа на перкуссию зуба в состоянии острого периодонтита, она воспринимается резко болезненно. При этом, сам имплантат может быть более-менее стабильным.
Определённую сложность вызывает диагностика при немедленном протезировании, типа «всё-на-четырёх». Чтобы найти проблемный имплантат, нужно снять протетическую конструкцию и обследовать каждую опору в отдельности. Я понимаю, что снимать её нежелательно, однако, это как раз та ситуация, когда промедление может свести к нулю весь результат лечения.
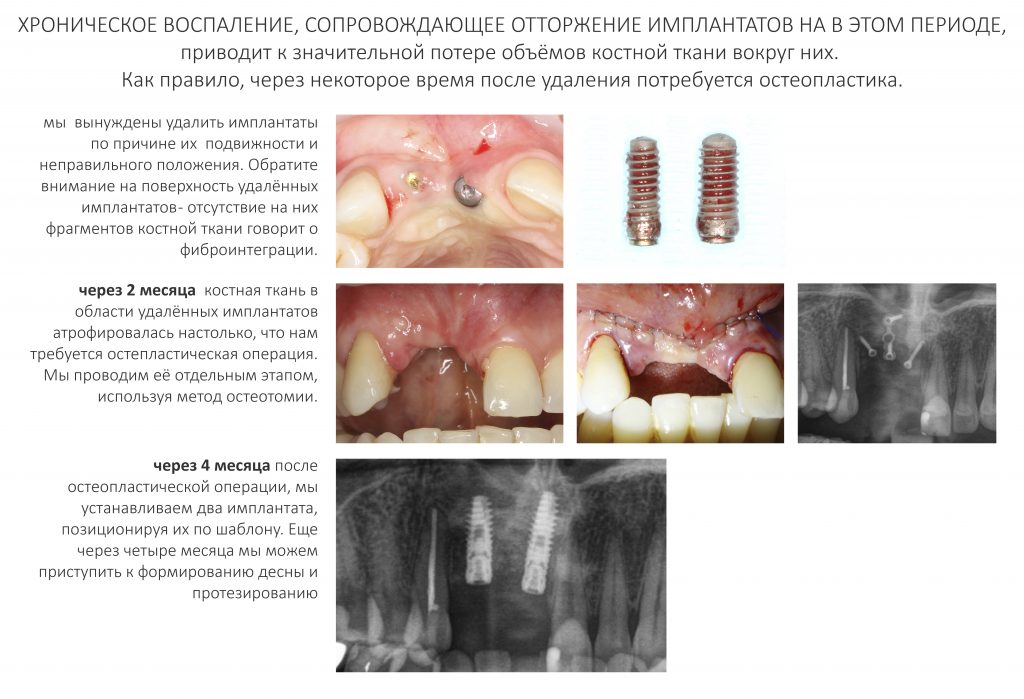
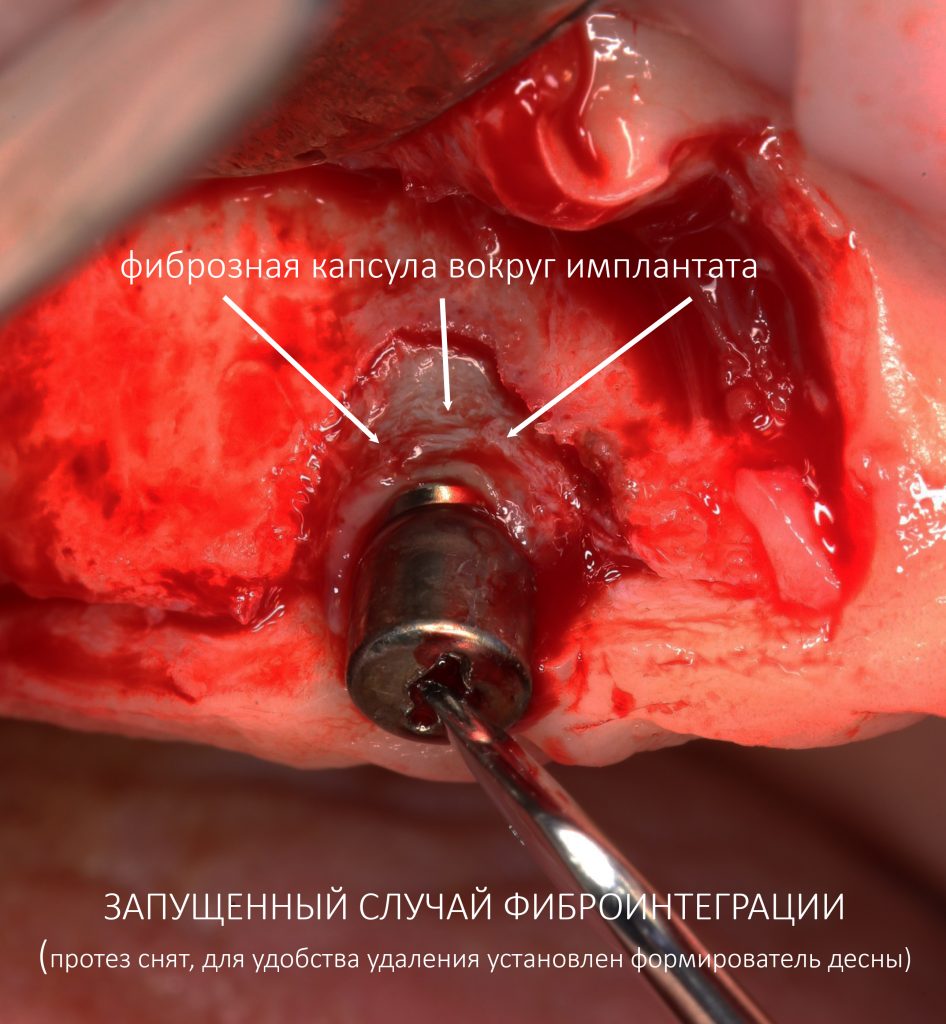
Лечение. Увы, только удалением имплантата. Чем раньше вы это сделаете, тем меньше костной ткани потеряете (почему, написано здесь>>). Чем дольше имплантат будет сдавливать окружающую кость, тем больше будет интенсивность воспаления, тем выше будет уровень остеолизиса, тем больше мороки будет при переделке. Спасти такой имплантат практически невозможно. Да и не нужно этого делать — победой над острым воспалительным процессом вы добьётесь, максимум, фиброинтеграции (вследствие фиброзного перерождения кости вокруг имплантата — это следствие хронической травмы и воспаления), а фиброинтегрированный имплантат не может нормально выполнять свою функцию.
В общем, убрать проблемный имплантат проще, дешевле, безопаснее и правильнее. Дальнейшее лечение будет выглядеть так:
У нас в практике еще ни разу не было ситуации, чтобы повторно установленный имплантат не прижился. Что еще раз подтверждает версию о том, что ни особенности организма, ни марка имплантационной системы не являются причинами отторжения.
2. До момента формирования десны и протезирования (до 3-4 месяцев с момента установки имплантата)
При менее активной иммунной системе острый постоперационный воспалительный процесс незаметно переходит в хронический.
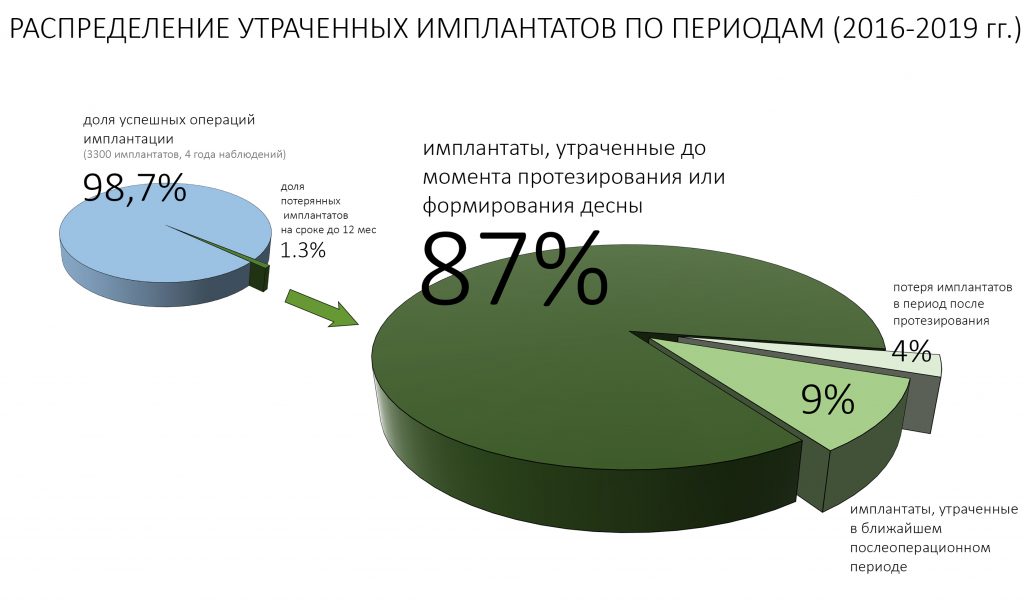
Обычно такую ситуацию мы не называем «отторжением», а говорим о том, что имплантат «не прижился». При этом, я должен заметить, что в процентном отношении это наиболее частый период для отторжения
Симптоматика в таких случаях, как правило, незначительная, либо отсутствует вообще. При закрытом заживлении (когда имплантат не видно из полости рта) отторжение часто является сюрпризом как для доктора, так и для пациента — «Всё же было нормально!».
Рентгенологическое обследование также не показательно — какие-то патологические изменения мы видим крайне редко и только в очень запущенных случаях.
Причины отторжения всё те же — воспалительные явления окружающей имплантат костной ткани, и, как следствие, нарушение регенерации и фиброзное перерождение. Однако, в силу особенностей иммунной системы организма, она реагирует на компрессию или ожог кости не столь бурно, и операционная травма перетекает в хронический воспалительный процесс, минуя острую фазу. Отсюда — отсутствие симптоматики и крайне не выраженная рентгенологическая картина.
Что делать пациенту?
Как правило, не прижившийся имплантат выявляется на одном из отсроченных послеоперационных осмотров или на следующем этапе лечения (например, при снятии слепков для протезирования или установке формирователей). И это очень неприятно хотя бы потому, что сроки вашего лечения сдвигаются, как минимум, на полгода. Однако, не стоит ждать и надеяться, что не прижившийся за три месяца имплантат приживётся за четыре или пять. Не нужно принимать кальцийсодержащие препараты и пытаться «укрепить» костную ткань каким-то иным способом. Повторюсь, дело не в вас и не в вашем организме, возможности повлиять на уже развившийся хронический воспалительный процесс у вас нет. Обратитесь к вашему доктору.
Что делать доктору?
Как понять, всё ли в порядке с имплантатом, который мы установили? Есть несколько способов: один неправильный, другой — дорогой и пафосный, третий и четвертый — простые и весьма надёжные.
1. Неправильный способ: Сделать рентгеновский снимок, любой на выбор. Но, как я сказал выше, рентгенологические признаки отторжения в таких случаях крайне редки и проявляются только в самых запущенных случаях, когда и без снимка всё понятно.
2. Дорогой и пафосный способ: Купить специальный прибор для оценки степени интеграции имплантата. Что-то вроде этого:
Принцип его действия очень прост: он измеряет распространение звуковых волн в имплантате. Его покупка рекомендована глухим и тупым докторам с переизбытком денег, а также тем, кто пишет диссертацию о зависимости прыщей от космических лучей зависимости степени интеграции от дисперсности наноуглеродного покрытия имплантата. То есть, занимается хуетой.
3. Простой и надёжный способ: их, на самом дела, два, они прекрасно дополняют друг друга.
а) Аккуратно постучите по открытому имплантату или прикрученному к нему формирователю ручкой зонда. Примерно так, как вы проводите перкуссию зуба. Вы получите ясный, чёткий и относительно высокий звук, похожий на звук перкуссии здорового зуба. Так звучит нормальный интегрированный имплантат. Глухой, тупой и низкий звук перкуссии говорит о том, что имплантат не интегрировался.
б) возьмите динамометрический ключ, поставьте в него имплантовод, зафиксируйте всё это в шахте имплантата. Попробуйте провернуть имплантат с усилием 30 Нсм (не больше!). Если имплантат не проворачивается, а пациент при такой нагрузке не испытывает никаких болезненных ощущений, то можно говорить об успешной остеоинтеграции. И наоборот, проворот имплантата под нагрузкой 20-30 Нсм, сопровождаемый подпрыгиванием пациента от боли — признак того, что имплантат не интегрировался.
Что делать дальше?
Ждать с мыслями «а вдруг приживётся?», как минимум, глупо. Если имплантат не интегрировался за три месяца, он не интегрируется за четыре или десять месяцев. Между тем, вы теряете время. Чем дольше хронический воспалительный процесс, тем больше костной ткани вы потеряете. Поэтому удаляйте имплантат сразу, как только заметите проблемы с интеграцией. После чего, возвращаемся к схеме дальнейшего лечения, описанной ранее:
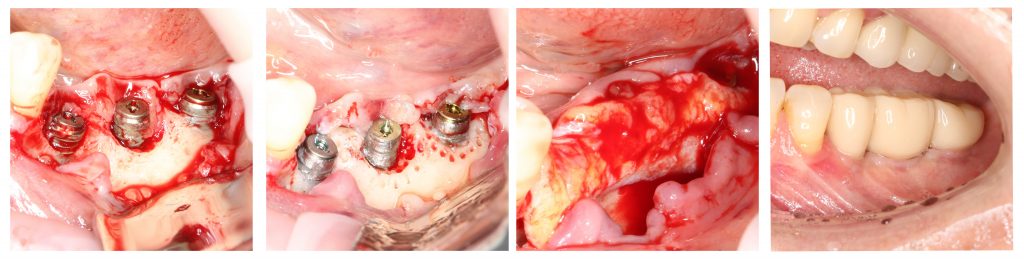
Важное замечание: Как правило, хроническое воспаление, сопровождающее "отторжение" имплантатов, приводит к существенной потере костной ткани (см. статью про атрофию). Поэтому в продолжении лечения нам, скорее всего, потребуется остеопластическая операция. В нашем стоматологическом центре CLINIC IN в таких случаях мы делаем её бесплатно, в рамках оговоренных гарантийных обязательств.
3. После протезирования (временного или постоянного)
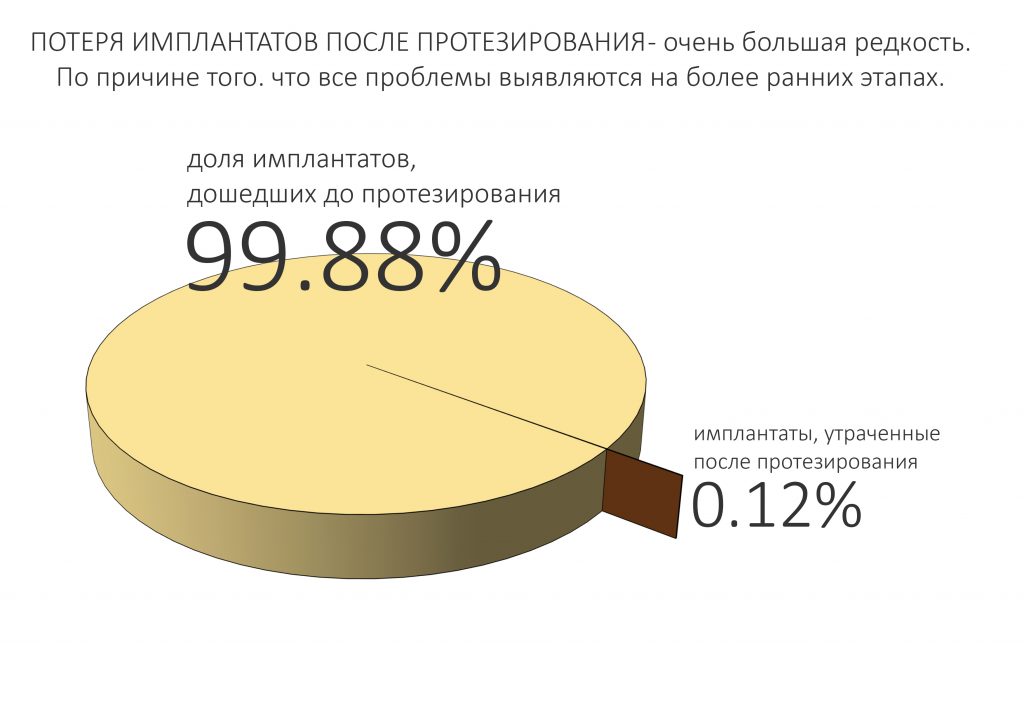
А вот это — совсем большая редкость:
Если имплантат дошёл до протезирования, если позволил установить на себя коронку, то риски того, что он расшатается и выпадет, крайне малы. По факту, мы встречаемся с подобными ситуациями не чаще раза в год (если мы говорим именно о потере имплантата).
Существует два варианта развития «отторжения», принципиально разных по своей природе.
Первый вариант связан с упоминавшейся ранее фиброинтеграцией, когда в силу особенностей макродизайна имплантат довольно прочно удерживается в костной ткани и позволяет зафиксировать на него коронку. Однако в последующем, под жевательной нагрузкой появляется подвижность имплантата, что и приводит к его потере.
Симптоматика в этом случае может быть довольно противоречивой: от «совершенно не беспокоит» до «постоянный дискомфорт». При снятии оттисков, фиксации трансфера, абатмента или коронки, пациент говорит, что «чувствует имплантат», но без болезненности. Как правило, боль появляется только на финальных стадиях, при значительной подвижности.
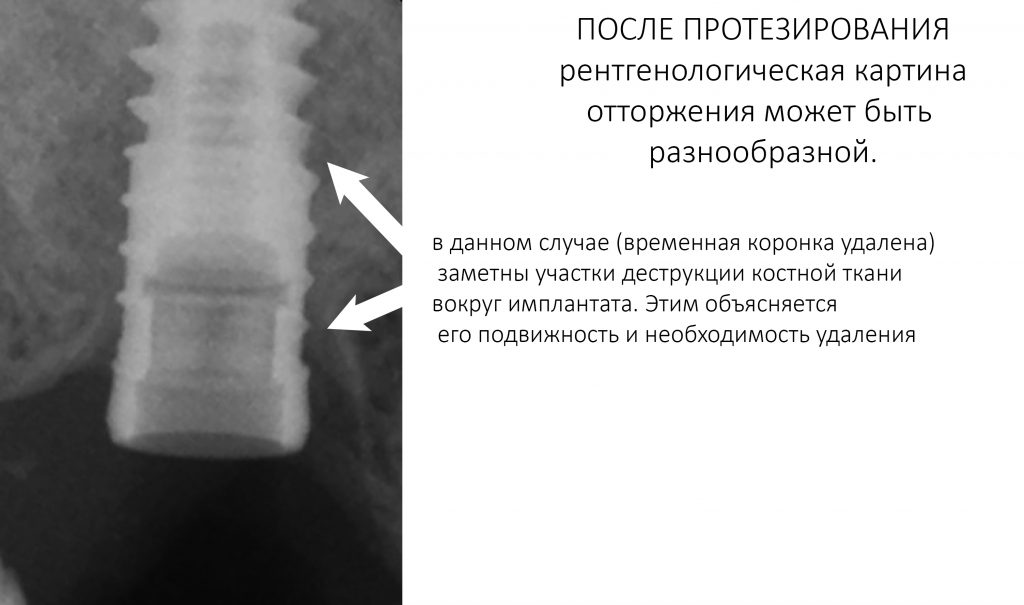
Рентгенологическая картина также не однозначна: от «ничего не видно» до значительной деструкции костной ткани вокруг имплантата:
Причины — те же, что и в предыдущем случае: хроническая компрессионная травма окружающей имплантат костной ткани избыточным торком, изредка — ожог из-за отсутствия адекватной ирригации. Но в силу особенностей макродизайна, а именно, благодаря развитым антифрикционным и/или антиротационным конструктивным элементам, имплантат не проворачивается даже при значительном (до 40 Нсм) усилии. Это затрудняет диагностику фиброинтеграции на ранних стадиях.
Что делать пациенту?
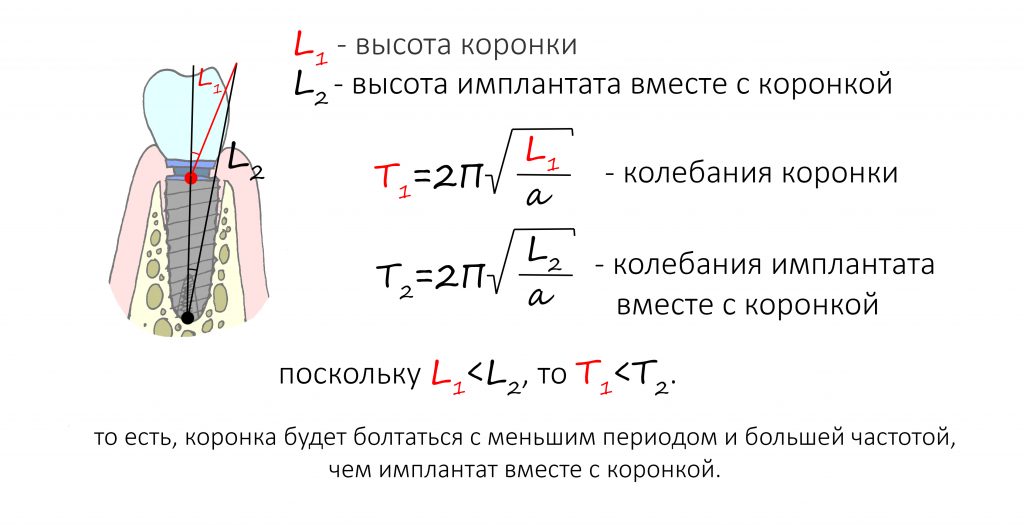
Чтобы самостоятельно определить причину появления подвижности протеза, опирающегося на имплантаты, нужно вспомнить физику, а именно — физику колебаний: чем короче маятник, тем меньше период его колебаний, что выражается формулой:
и наглядной картинкой:
Иными словами, если проблема в фиксации коронки, то она будет болтаться больше, чем не интегрировавшийся имплантат. Причём, подвижность коронки, как правило, безболезненна. В этом случае нужно записаться к ортопеду для повторной фиксации коронки. Ходить с развинтившейся коронкой нельзя — можно поломать фиксирующий винт или повредить шахту имплантата.
Если же период колебаний большой, а частота маленькая, то, скорее всего, подвижен сам имплантат. Обычно при этом пациент чувствует боль, похожую на зубную. Если с вами случилось что-то подобное — лучше записаться сразу к хирургу. Возможно, потребуется удаление имплантата.
Что делать доктору?
Для начала, следует разобраться, что подвижно — сам имплантат или коронка на имплантате. Это можно сделать тем же способом, что описан выше, но лучший вариант — это снятие протеза (всё равно нужно перефиксировать), фиксация на опорные имплантаты трансферов и проверка стабильности имплантатов по подвижности трансферов и прилагаемому к ним усилию (не более 30 Нсм).
Выявленная подвижность имплантата — это повод для его удаления. И чем раньше мы его проведём — тем проще будет реимплантация.
Второй вариант, как уже упоминал, развивается по иному сценарию. Имя ему — ПЕРИИМПЛАНТИТ:
И о нём мы поговорим в следующей статье. Не переключайтесь!
С уважением, Станислав Васильев.






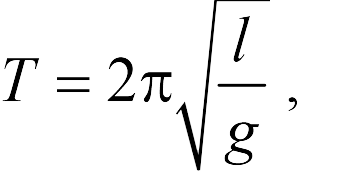


Светлана
Станислав Юрьевич, как всегда красочно описал очередной процесс. Я, как человек с развитым воображением, очень ярко представила все «ужасы», которые ожидают меня. Особенно «порадовал» пункт 3.б в разделе, где говорится об одном из способов проверки качества установки имплантата. Неужели при проворачивании имплантата, пациенту обязательно нужно подпрыгивать от боли? Может быть, есть другой, менее экзотический метод проверки, без подпрыгивания…
Станислав
Светлана, у Вас очень богатое воображение))). Видимо, в статье вы увидели лишь то, что сами пожелали увидеть). Напомню, что отторжение имплантатов мы наблюдаем не чаще, чем в 1% случаев, и нужно быть очень уникальным человеком, чтобы попасть в этот один процент.
Далее, «подпрыгивание от боли» — это гипербола, намеренно преувеличивающий и усиливающий литературный приём, применяемый с целью подчёркивания мысли. Не стоит воспринимать это как натуральную пытку пациента.
С уважением, Станислав Васильев.
Светлана
Спасибо. Я так и подумала, что Вы просто чрезмерно преувеличили. Так и запишем — минус один «ужас». Осталось не попасть в один процент уникальных людей. Тот самый случай, когда лучше быть как все.
Станислав
Да, именно так))))
Ирина
#уета в наличии и под заказ. Это очень смешно)))
Ирина
Р.S. Вы пишете очень интересные статьи. Спасибо Вам.
Станислав
Вам спасибо, что читаете наши статьи.
Станислав
Это смех сквозь слёзы. Ведь многие действительно считают этот прибор чрезвычайно полезным. Впрочем, для человека, не умеющего складывать и вычитать, даже калькулятор — чрезвычайно полезный прибор. Спасибо!
Оксана
Поставила два имплантата системы Байкон. Теперь сомневаюсь в её надёжности. Практически никто из стоматологов на ней не работает, так как коронки не держаться. Объясните, пожалуйста, существуют ли риск выпадения коронок? 4 зуб сверху и 6 снизу. Спасибо
Станислав
Оксана, здравствуйте. Марка имплантационной системы никак не влияет на надёжность (и качество) имплантологического лечения. Если Ваш доктор сделал всё правильно, то риски возникновения каких-то проблем минимальные. И наоборот, ни одна, даже самая совершенная имплантационная система не спасает от рукожопости врача.
Байкон — пусть и весьма специфическая, но вполне надежная и хорошая имплантационная система. Выпадут ли у Вас коронки — зависит не от неё, а от того, каким местом думал Ваш доктор. Надеюсь, он думал головой.
Спасибо за Ваши вопросы. Будут еще — пишите или звоните.
С уважением, Станислав Васильев.
Оксана
Здравствуйте, спасибо Вам за ответ. Я ещё хочу спросить, можно ли ставить на систему Байкон цирконевые коронки? спасибо.
Станислав
Добрый день. Сожалею, но я не могу ответить на Ваш вопрос. Вам лучше обратиться к тому, кто занимается протезированием имплантатов Байкон. Мы с ними не работаем по ряду причин.
С уважением, Станислав Васильев.
Юлия
Добрый день, Станислав!
У меня все произошло именно так, как Вы описываете в своей статье, а именно: неприживаемость импланта была выявлена на стадии установки формирователя десны. Это явилось сюрпризом как для доктора, так и для меня – “Всё же было нормально!”, даже на рентгене. +100500!!!
Резюме: врач сказал, что костная ткань заместилась фиброзной по причине моего заболевания — ревматоидного артрита (принимаю метотрексат на постоянной основе, стадия полной ремиссии).
Т.к. ничего в Ваших статьях не нашла по поводу препятствующих имплантации заболеваний, кроме мумификации :), хотелось бы услышать Ваше компетентное мнение по данному вопросу.
Заранее спасибо, а статья — БОМБА!
Станислав
Юлия, добрый день. Спасибо Вам за отзыв о статье. Наверное, всё происходит «именно так», как раз потому, что мы описываем свой опыт и доступные нам наблюдения, не пытаясь что-то придумать и не доверяя другим источникам. Увы, сложившаяся у Вас ситуация вполне типична.
Теперь о том, что сказал врач. Мягко говоря, он заблуждается. Не буду описывать вам этиологию и патогенез Р. А., принципы терапии и т. д. — вы и так всё это знаете. Это болезнь суставов, мало влияющая на регенерацию костной ткани и, следовательно, на остеоинтеграцию имплантатов. С приёмом метатрексата сложнее — это цитостатик, замедляющий регенерацию, следовательно его приём может осложнить приживление имплантатов. Однако, я могу предположить, что если доктор до имплантации знал о постоянно принимаемых Вами лекарствах и всё же пошёл на операцию, то он не посчитал это существенным риском. На будущее, я рекомендовал бы консультироваться с терапевтами-ревматологами прежде, чем проводить какие-то хирургические манипуляции, пусть и пустячные, вроде имплантации.
На мой взгляд, в неприживлении имплантата в Вашем случае наибольшую роль сыграли местные факторы — чрезмерная компрессия костной ткани, инфицирование и т. д. Потому как пациентов с Р. А. и цитостатической терапией мы успешно (но с осторожностями) имплантируем, никаких особых проблем при этом не наблюдается.
Вкратце, если мы говорим об общих абсолютных противопоказаниях к имплантологическому лечению, то их можно уложить в одну фразу:
— ЭТО ЗАБОЛЕВАНИЯ И СОСТОЯНИЯ, ПРИ КОТОРЫХ НАРУШАЕТСЯ РЕГЕНЕРАЦИЯ ТКАНЕЙ.
Это может быть серьёзные лучевая или химиотерапия, декомпенсированные аутоимунные и общесоматические заболевания, состояние после трансплантации органов (очень условно) и т. д. Конечно, они не закрывают на 100% возможность имплантации, но требуют осторожного подхода и совместной работы с врачами-специалистами из других отраслей медицины.
Если у Вас есть еще какие-нибудь вопросы — пишите или звоните. Буду рад ответить.
С уважением, Станислав Васильев.
Вячеслав
Добрый день, Станислав Юрьевич!
Ваши статьи интересно читать.
Если возможно, то лучше избегать сквернословия, поскольку, к большому сожалению, современное общество и интернет переполнены сквернословием и похабством.
Давайте будем делать наше общество чище!
А так, очень оригинальные статьи. Спасибо!
Станислав
Вячеслав, добрый день. Спасибо, что читаете наши статьи. Мы бы рады избегать сквернословия, но трудное детство наложило экспрессивно-обсценные оттенки на нашу письменно-печатную речь. А так, в нормальной жизни мы, конечно же, не материмся. Почти не материмся.
Еще раз спасибо за Ваш комментарий. Будем делать общество чище. И умнее.
С уважением, Станислав Васильев.
Александр
Станислав, здравствуйте! Отличный у вас взгляд и статья супер, про приживаемость. Ставил 10 месяцев назад 5 имплантатов osstem, 4 нормально, а пятый 6*6мм при установке формирователя провернули на90*, от чего я вжался в кресло, как вы и написали:) прошла неделя и десна опухла, эксудат был- третий день сижу на кетороле и цефетоксаме, вроде полегче стало, но при надавливании языком на формирователь, слышен хруст. Врач в недоумении, обвиняет меня немножко, мол несуразный я… Блин, но почему тогда я месяц спустя после перелома мизинца могу установить глубинный насос весом 65кг, опуская его руками, пусть и через боль, а с шурупами зашитыми у меня проблема? Было предложено походить, помучаться, потом коронку поставим и приживётся… чёт очкую я, я итак всех зубов лишился из за кист, гранулём и резорцина… подскажите пожалуйста, как мне поступить? спасибо!
Станислав
Добрый день. Сожалею, что так произошло. Этому есть объяснение — доктор поставил имплантат со слишком большим усилием, создал условия для длительной компрессии костной ткани, в результате имплантат не интегрировался. И не интегрируется — его лучше удалить и заменить на новый. Иными словами, Вы здесь вообще ни при чем — это косяк доктора. Да и вообще, столь маленькие имплантаты долго не служат, поэтому даже хорошо, что он не прижился.
Далее, 10 месяцев ждать — это очень много. Обычно для интеграции имплантатов хватает 3-4 месяцев.
Спасибо Вам за комментарий. Если есть еще вопросы — пишите или звоните. Буду рад ответить.
С уважением, Станислав Васильев.
Раиля
Добрый день, доктор! Читаю ваши статьи как увлекательный детектив! Смеюсь от души. Особенно смешно, потому что у меня не прижились две импланта из двух, что ставили. Ставили штрауманн на 36 и 46 по 4,1 в диаметре каждый. Расспросила хирурга о своем биотопе кости нижней челюсти и о том, при каком усилии ставились импланты. Сказал, что их обычная практика это 35 ньютон. Также сказал, что в его практике это первый случай неприживаемости имплантов штрауманн. Теперь меня интересует, могла ли я делать что то страшное с точки зрения гигиены в послеоперационный период, что они не прижились? Аутоиммунных заболеваний нет, не курю, практически не пью, не диабетик. И что нужно сделать, чтобы повторная интеграция была успешной?
Станислав
Раиля, добрый день. Я на 146% гарантирую, что Вы сами себе навредить не смогли. Отторжение имплантатов в таком раннем периоде — это исключительно врачебная проблема, чаще всего связанная либо с недостатком ума, либо с рукожопостью доктора. Тот факт, что Вашего доктора это «первый случай неприживаемости имплантатов штрауманн» говорит о том, что он эти имплантаты (да и вообще, любые имплантаты) видит второй раз в жизни.
Ваша роль в собственном имплантологическом лечении предельно проста: Вы должны выполнять рекомендации и назначения доктора, а также предоставить ему наиболее полную информацию о своём здоровье. Всё. Сожалею, но больше Вы ничего сделать не можете.
Жаль, что с Вами такое случилось. Надеюсь, во второй раз у Вас всё будет хорошо.
Если что — пишите или звоните.
С уважением, Станислав Васильев.
Ирина
Доктор, добрый день! Подскажите, пожалуйста, установили в мае 2023 года импланты adin, были воспаления в период заживления, сейчас ноет один из них, ортопед никаких проблем не видит, меня же беспокоит ноющая боль. Настояла на панорамном снимке, на нем чётко видна чёрная полоса между имплантами и костью, врач говорит что все прошло успешно и коронки ставить можно. Проконсультировалась в другой клинике, говорят что не прижились оба импланта, ставить коронки нельзя. Как быть не знаю.
Шеф Клиники ИН
Добрый день. Боюсь, что в другой клинике были правы — ставить коронки нельзя. Внимательно прочитайте условия договора с клиникой, где Вы установили имплантаты. Там должно быть прописано разрешение подобных ситуаций.
Если будут вопросы — пишите или звоните. Буду рад помочь.
С уважением, Станислав Васильев.
Ирина
Доктор, благодарю за ответ! В договоре на имплантацию прописана гарантия 1 год, без уточнения подробностей. Клиника муниципальная,настаивают на том что импланты стабильны, снимок ни о чем не говорит, он не информативен. Сказали если выпадут, то вернут деньги. Стоит ли искать аппарат для проверки стабильности имплантов? Или может сделать КТ? Или по каким то другим параметрам можно понять подвижны они или нет. И ещё вопрос, стоит ли их оставлять, выждать ещё время или это бессмысленно и только удалять их и ставить новые? Прошло 6 месяцев после установки, во время установки формирователя ортопед с большим усилием их затягивает, не чувствую, что подвижны. В растерянности как действовать дальше.
Шеф Клиники ИН
Добрый день. Аппарат для проверки стабильности имплантатов настолько же информативен, сколько и снимки. В Вашей ситуации нужно разбираться, но это точно нельзя сделать в комментариях и по интернету. Самостоятельно Вы тоже не разберетесь. Для начала, найдите хорошую клинику, где Вас могли бы правильно обследовать. Далее, пройдите обследование — и уже по результатам обследования решите, что делать дальше. В любом случае, болезненные ощущения — это плохой признак. Приступать к протезированию через боль ни в коем случае нельзя.
С уважением, Станислав Васильев.
Инна
Подскажите, пожалуйста, по какой причине вероятнее всего отторгся имплант?
Удалили проблемный 36 зуб, верхняя часть которого была по сути пломбой, она разгерметизировалась, периодически болела и воспалялась десна (конец пломбы как раз по десне), были стоматиты. Контактный кариес на соседних зубах врач лечить не стал. Антибиотик до операции не принимали. Через 14 дней после удаления ввинтили имплант около 4мм в диаметре. Десна болела в день имплантации до приема, но врач посчитал, что болит торчащая кость и спилил ее.
Имплантация была 19 сент, больно было сильно до 10 дней. Пекло в кости (врач к симптому отнесся скептически и сказал, что я себя накручиваю), ушла к другому врачу на осмотры. Воспаление и отек первые дни были, но не критические. Обезболивающих хватало на несколько часов, я всегда ждала следующего по интервалу приема с болью. Есть рентгены 22, 25 сен и 11 окт (когда достали руками шатающийся имплант). уже на рентгене 25 сен было видно, что больше витков импланта «открыты» (3-4 вместо 2), но тогда врачу не бросилось в глаза. стучал — вроде все ок.
Боль стала уходить на 4 день приема антибиотиков, которые я начала принимать через 3 дня после имплантации.
11 окт уже был кратер в кости, имплант плавал, его достали пальцами, удаляли 0,5 мл гноя и всякую дрянь оттуда. Хотя ничего не болело, просто меня беспокоило, что формирователь десны вылез и уже видно витки импланта. Теперь там очень много свободного места)
Судя по статье — перекрутили. До этого я думала, что инфекция осталась в десне, 14 дней было мало. Вообще я считаю, что с кариесом, без антибиотика, в недавно воспаленную десну ставить имплант было очень рискованно. И я жалею, что на 100% доверяла врачу.
Что Вы думаете? Что могло быть причиной?
Шеф Клиники ИН
Инна, добрый день. Спасибо за комментарий.
Сразу дам ремарку: Для того, чтобы точно причины отторжения, необходимо знать клиническую ситуацию, а одного лишь комментария, пусть и с подробным описанием, для этого недостаточно.
Я предполагаю, что имплантат поставили не вовремя. Судите сами — зуб с обострением хронического воспаления, его лунка через две недели только-только выходит на финишную заживления. И тут — новая травма, имплантат. Естественно, еще незрелые ткани тут же инфицируются, не исключено, что у доктора было желание «закрутить имплантат посильнее», поскольку вокруг были грануляции — ну вот, организм и отреагировал. Вряд ли бы антибиотики исправили ситуацию — скорее всего, была бы та же самая картина.
То есть, Вы во многом правы. Неразрешенное воспаление, плюс перекрут, плюс абсолютное непонимание процессов имплантации и регенерации лунки со стороны доктора.
Но не переживайте, ситуация поправимая. Нужно подождать 1-2 месяца, сделать снимки и решиться на повторную имплантацию.
Желаю Вам удачи.
С уважением, Станислав Васильев.
Инна
Добрый день, доктор!
Спасибо большое за статью! Очень интересно и познавательно, вынесла для себя много нового. У меня один вопрос. Может ли имплант воспалиться и не прижиться по причине того, что ранее на корнях этих зубов были кисты,которые воспалялись и гноились? Проблема в том, что из-за нагноения пришлось сначала сделать резекцию корня зуба на двух близлежащих зубах ( 5и 6 справа), а потом все равно их удалить, так как это не решило проблему. После удаления и имплантации прошло больше полугода. Кость отлично восстановилась,проблем не было. Но сразу после имплантации воспалился один имплант,который через две недели удалили, а сейчас вопрос приживется ли второй,так как даже с антибиотиками отёк десны ещё не прошёл и есть чувство распирания и подергивания внутри. Врач считает, что в кости осталась инфекция и поэтому она воспалилась. Так ли это? Заранее спасибо за ответ. С уважением.
Шеф Клиники ИН
Добрый день. Спасибо за вопрос. Я правда не совсем понял — у Вас была немедленная имплантация на фоне воспаления (когда удаление зуба и имплантацию проводят в одну операцию) или всё же после удаления зуба прошло какое-то время, а после этого установили имплантат? Поясните, пожалуйста, и я отвечу на Ваш вопрос.
С уважением, Станислав Васильев.
Дмитрий
Первый раз удалили зуб и наверное года через 2, точно не помню, долго не мог решится хотя уже 3 импланта стояли но морально долго зрел, второй раз после оттожения импланта через 4 месяца, а третий через 8 месяцев
Дмитрий
Добрый день.
Буду очень благодарен если сможете подсказать по моему случаю.
У меня уже стоят 3 импланта одной фирмы в нижней челюсти и все нормально уже несколько лет, ставил все один врач, решил поставить 4й на верхнюю челюсть сбоку между зубами.
С 4-м имплантом дело не заладилось… Расскажу все с начала и до конца.
Первая попытка: поставили сразу с формирователем десны, сказали нечего страшного можно и так, неделю простоял потом дней через 5 появилось странное ощущение при хождении или если подпрыгнуть, чувствуется, что как будто под десной что-то мешает значение не придал думал заживают нервы в десне и восстанавливаются, по итогу дней через 10 он выпал (ну точнее щека распухла и он немного вылез) ну я его и достал пальцами…
Вторая попытка: через примерно 4 месяца, установили повторно имплант 0 проблем все отлично и…..через 10-15 дней похожие ощущения, если сильно наступать на пятку чувствуется что-то в зубе (точнее в десне там где имплант), врач посмотрел сказал визуально все норм, десна была зашита, рентген делать бесполезно он нечего не покажет, через пол года я пришел ставить формирователь он разрезал десну и просто выкрутил имплант, фиксации небыло.
Третья попытка: 8 месяцев заживления на всякий случай, самый маленький имплант взяли не помню диаметр (т.к. он между зубами и была теория, что не хватает кровотока чтобы прижиться). После имплантации на соседнем зубе (десна) через 2 дня появилось белое пятно, потом через день превратилось в шишку небольшую, поболело пару дней остро, помазал по совету врача метрагил дента и почти все прошло уже, крови гноя и прочего не было совсем.
Установлен имплант 10 дней назад, сейчас не болит не опухает. Визуально с десной все хорошо. Маленькое белое пятно на соседнем зубе (десне) еще осталось.
И вот сейчас спустя 10 дней такие же ощущения как и предыдущие два раза появились, при хождении или если подпрыгнуть, то отдает не сильно но чувствуется в десну там где имплант.
Толи он просто там болтается, хотя он же вкручен разве может он болтаться? Толи не приживается и там воспаление внутри и десна стала чувствительна. По какой причине могут быть ощущения при хотьбе, т.е. наступаю резко на пятку и отзывается в десне под имплантом? Надо ли что-то делать, или просто ждать и смотреть приживется или нет?
Делал естественно все что надо все три попытки имплантации, антибиотики, лизобакт и тд. . К слову все попытки за счет стоматологии, доплат каких либо было 0. Без вопросов согласились попробовать 3-й раз.
Спасибо, что дочитали до конца, надеюсь получилось все описать.
Буду благодарен за любой ответ.
Шеф Клиники ИН
Дмитрий, добрый день. Спасибо за такой большой комментарий. Ситуация более, чем понятна. Однако, для внятного ответа на Ваш вопрос, необходимы клинические данные — как минимум, снимки «до» и «после», представление о протоколе установки имплантата, данные самого имплантата и т. д. В Вашем клиническом случае однозначно надо разбираться.
Скажите, пожалуйста, а имплантацией занимался один и тот же доктор? С одной и той же имплантационной системой? А предыдущими занимался другой?
Жду ответы. Снимки можно отправить мне на электронную почту stanislav@clinicin.ru
С уважением, Станислав Васильев.
Андрей
Здравствуйте,уважаемый доктор!
Прежде всего- большая Вам благодарность за Ваши чудесные статьи,которые помогают многое понять и осмыслить в нелёгком деле восстановления зубов.
Отдельный респект- за чувство юмора и за то,что называете вещи своими именами.
Разрешите задать Вам вопрос- после имплантации в области правой пятерки,спустя три месяца,при вкручивании формирователя,имплантант провернулся,было больно,как Вы и писали. .Врач вкрутил таки формирователь и сказал подожать месяц,мол,шансы есть.Правильно ли я понимаю,что это совершенно бессмысленно и в данном случае,по каким-то причинам ,доктор лукавит?Проще надо было выкрутить имплантат и не затягивать время?
Большое спасибо Вам за ответ.
Шеф Клиники ИН
Андрей, добрый день. Спасибо за отзыв на нашу писанину. Я с удовольствием отвечу на Ваш вопрос.
Вы правы, если имплантат провернулся при установке формирователя — он уже не приживется. Ну, судите сами, у нас трубчатые кости срастаются за три недели, а их регенерация намного хуже, чем у челюстных костей. 3-4 месяца ожидания интеграции — это, по сути, эмпирически определенный срок, в течение которого «уж точно всё должно прирасти». Он определенно избыточный. Если по истечении этого времени имплантат проворачивается — то всё, приехали. Вы правы, ждать не нужно. Правильное решение — удаление имплантата и реимплантация через пару месяцев.
Будут еще вопросы — пишите или звоните.
С уважением, Станислав Васильев.
Андрей
Благодарю Вас,Станислав Юрьевич,за ответ.Всегда радует обратная связь.Но вот вопрос-возникают сложности этико- медицинского,скажем так,плана.Дело в том,что с моими зубками работает сам владелец клиники,он же имплантолог — ортопед.Если сейчас сменить клинику,то это будет ему только на пользу- отвечать не придется за данную ошибку,плюс я автоматически слетаю с гарантии на все имплантанты- их вместе с провернувшимся ещё три,плюс очень трудно найти клинику(я из Беларуси),которая возьмётся за переделку чужой работы+ хлопоты и опять затягивание времени на поиски,консультации и т. п. С другой стороны- можно остаться здесь же и перебрать все прочие варианты,конечно,если они будут предложены.Покамест доктор ошибки не признает- я прислал ему Вашу статью и вот что дословно он ответил-цитирую-«если бы там были мягкие ткани,то да.(мол,согласен с С.Васильевым) А так- скребёт по кости.Всех нюансов не напишет вам никто.Шанс есть.Иногда и нормально интегрированные выкручиваются,потом прирастают.Там площадь контакта меньше,поэтому и провернулся.А ещё остеоинтеграция и через 3 месяца не заканчивается,а с конструкцией нарастает»- конец цитаты ответа моего лечащего врача.Вы простите меня за настойчивость но хотелось бы знать Ваше мнение,как специалиста по этому ответу- правда это или нет,и как,например,у Вас в клинике была бы решена такая проблема,если бы она случилась.П.С.Статьи Ваши стали отличным увлекательным чтением по вечерам,и полезно,и приятно.
Большое Вам спасибо.
Шеф Клиники ИН
Андрей, добрый день. К сожалению, это известная беда — у любого владельца клиники виноваты все вокруг, кроме него самого. Плавали, знаем).
Между тем, отсутствие остеоинтеграции имплантата — это не ошибка. Случается даже в идеальных условиях, и не всегда понятно, почему так происходит. Именно поэтому придумана «пожизненная гарантия» — чтобы без проблем, без всякой бюрократии и расследования менять имплантаты в случае, если они не приживаются.
«Пожизненная гарантия» — не зря в кавычках. Не знаю, как в братской Беларуси, но в России с точки зрения действующего законодательства, гарантийного срока у имплантатов (как и любых других хирургических процедур) нет и быть не может.
Но вот отсутствие реакции на возникшую проблему со стороны доктора, бездействие или затягивание решения, что может привести к осложнениям — это косяк и серьезная врачебная ошибка. То есть, неприжившийся имплантат — это не проблема и не ошибка, а вот отсутствие реакции доктора на неприжившийся имплантат, несвоевременное его удаление и т. д. — это залет и ошибка Вашего доктора. В этом плане, он сам себя закапывает — если через несколько месяцев имплантат не интегрируется (что наиболее вероятно) и его придется удалить — Вы смело можете предъявить ему за потраченное время и нервы. Здесь мне логика доктора совершенно не понятна. Ну ок, провернулся имплантат, есть проблема — удали, через пару месяцев поставишь новый. Никаких финансовых затрат, минимум репутационных потерь. Но через пару месяцев, когда его снова придется удалить — будут и затраты, и утрата репутации.
Что же касается ответа… это распространенное заблуждение. Действительно, есть единичные случаи, когда имплантаты выкручивали в середине реабилитационного периода, затем вкручивали обратно, и они, вроде как, прирастали… но нет никаких данных о том, что такие имплантаты нормально вели себя под нагрузкой и действительно простояли долго. Но это буквально единичные случаи, крайне маловероятные. Поэтому если имплантат провернулся на этапе формирования десны — его лучше удалить и через несколько месяцев заменить на новый. Так проще и надежнее.
История о том, что остеоинтеграция с конструкцией нарастает — это тоже запредельная глупость. Остеоинтеграция в физическом смысле — это постепенное увеличение площади контакта между имплантатом и костной тканью. Завершением остеоинтеграции является момент, когда сила трения, пропорциональная площади контакта имплантата с костью, становится достаточной для того, чтобы он мог нести значительные функциональные нагрузки и оставаться неподвижным относительно кости. Через 3 месяца после установки остеоинтеграцию можно считать завершенной, далее происходит изменение структуры окружающей имплантат костной ткани, причем независимо от того, была ли на имплантате протетическая конструкция или её не было. Т. е. от протеза в данном случае вообще ничего не зависит.
Отторжение имплантатов в нашей клинике — это большая редкость. Намного чаще мы сталкиваемся с периимплантитом, который является следствием пофигистического отношения пациентов к своим зубам и гигиене полости рта.
В случае отторжения имплантат меняется без вопросов. На любом этапе и бесплатно. Все понимают, что чем раньше это сделать — тем лучше.
В случае периимплантита — сначала лечение, а в запущенных случаях — удаление. Далее, расследование, почему имплантат пришлось удалить. Если в этом есть вина пациента, то повторная имплантация проводится за его счет. Если нет — то за счет клиники. Всё просто.
Если будут еще вопросы — пишите или звоните. Рад ответить.
С уважением, Станислав Васильев.
Андрей
Сердечно Вас благодарю,Станислав Юрьевич!Очень подробный ,а главное,правдивый ответ!Вот всем бы врачам так разговаривать с паиентами.Конечно,все очень печально в моей ситуации- я спрашивал у врача,зачем мне ,если имплантант провернулся,мало того,что ждать целый месяц,так потом ещё опять и мучаться-меня плохо берут обезболики,и опять возвращаться к исходному состоянию.Но ,как видим,он ,скорее всего,избрал такую стратегию- авось,приживется,поставим коронки,год отходит ,там гарантия истечет и никто не виноват( в РБ год гарантии на имплантант и ортопедическую работу).А так ведь требуется признать,что что- то пошло не так (ЧСВ владельца клиники и даже фронтмена минского стоматологического форума),а ещё необходима костная пластика,так как он сам мне показал,сразу после изучения снимка,что слегка начала убывать костная ткань,что и подтвердилось,когда вскрыли десну и начали ставить формирователь десны в этот имплантант- он провернулся,как Вы знаете.И это затягивание времени минимум на полгода ,а то и больше- и на пластику,и на мучения,с этим связанные,а потом и опять на установку имлантанта- в данном случае,я и сам не хочу .Не говоря уже о дополнительных материальных затратах на подсыпку кости и сопутствующее.Уже и так процесс идёт 15 месяцев почти,как занимаюсь ремонтом зубов.Ну что же,теперь осталось только ознакомить местного доктора с Вашим вердиктом- ой,что будет,что будет,его «непогрешимость » поставлена под сомнение).
Вот ещё такой вопрос ,Станислав Юрьевич — разрешите ли Вы мне прислать Вам этот мой клкт снимок на почту,чтобы узнать Ваше мнение-что можно сделать в данном конкретном случае?я напишу,от кого,и где проблема,да,скорее всего,Вы сами все увидите.
В любом случае- низкий Вам поклон за участие ,затраченное время и правду .
Процветания Вам и Вашей чудесной клинике.
Большое спасибо,и очень рад знакомству.
Сергей
Добрый день! Спасибо за такую замечательную статью! Мне тоже не повезло столкнуться со сложностями в интеграции импланта. Мне установили 2 недели назад, а сегодня хирург уже свободно вытащил его пинцетом. На месте импланта ранее был зуб с гранулёмой, после его удаления прошло около 3 месяцев, кость полностью заросла. Имплант устанавливали с хирургическим шаблоном, со слов доктора и по снимкам процедура прошла удачно. Боль проходила дольше обычного (доктор говорил, что пройдет за 2-3 дня), нимесил пил около 5-6 дней. Затем до конца второй недели преследовали ноющие пульсирующие ощущения, особенно при ходьбе (такой же симптом описывал и другой комментатор под статьей), но уже без обезболивающего. В чем может быть причина? Боюсь переделывать у того же доктора, но не хочу слететь с гарантии.
Шеф Клиники ИН
Сергей, добрый день. Понимаю Вас.
Во-первых, гарантию дает (если дает) не доктор, а клиника. Т. е. переход от одного доктора к другому в рамках одного ЛПУ не должно мешать гарантийным обязательствам.
Во-вторых, гарантийные обязательства обычно подразумевают возврат денежных средств в случае, если клиника не смогла выполнить поставленные задачи.
В-третьих — и это самое главное — на хирургию (в т. ч. на имплантологию) гарантий с точки зрения действующего Законодательства РФ нет и быть не может. Всё, что обещают клиника или доктор — это их личная инициатива и их личные правила, которые не регулируются никакими нормативно-правовыми актами.
В любом случае, я бы рекомендовал не верить словам и обратиться к подписанному Вами Договору об оказании стоматологических услуг. Там должна быть прописана подобная ситуация.
Теперь к симптоматике. В целом, если Вы к концу недели после имплантации продолжаете испытывать какие-нибудь неприятные ощущения — это плохой признак. Потенциально негативный прогноз. Чтобы разобраться в том, что происходит, необходимо обследование. Без него ничего не могу сказать о причинах.
Опасения по поводу переделки у доктора, скажем так, небезосновательны.
Будут вопросы — пишите или звоните. С удовольствием отвечу.
С уважением, Станислав Васильев.
Дарья
Добрый день. В 2014 года была удалена нижняя шестёрка, в которой была киста. Через три месяца был установлен имплант, все прошло хорошо. В 2021 году начался периодический дискомфорт, по снимкам тот же стоматолог увидела, что кость немного уходит под имплантом, но тогда решила не трогать. Весной 2022 года начали обтачивать соседний пятый зуб под коронку. После второго приема через несколько дней опухла щека и ещё через несколько дней появился гной у импланта. Он был удален. Через 3 месяца была вторая попытка установить имплант, все тем же доктором. Через три недели после установки опять началось воспаление и имплант был удалён. Три года решалась на третью попытку. В начале сентября установили имплант штрауман и сразу установили формирователь. До этого формирователи не ставили. Вчера стоматолог пыталась его выкрутить, чтобы через 2-3 недели поставить коронки. В итоге формирователь выкрутился вместе с имплантом. В этот раз не было никаких болей, воспаление. Скажите пожалуйста, в чем может быть причина на ваш взгляд? Стоматолог предлагает через два месяца установить еще раз, но я уже не решаюсь
Шеф Клиники ИН
Дарья, добрый день. Я прекрасно Вас понимаю. Я бы тоже напрягся.
Исходя из Вашего описания ситуации, я уже вижу несколько врачебных ошибок. Однако для того, чтобы понять причину отторжения, необходимо обследование и кое-какие диагностические данные. Поэтому точно ответить на Ваш вопрос я не могу.
Если есть возможность доехать до нашей клиники — пожалуйста, приезжайте, мы посмотрим, разберемся и решим, что делать.
С уважением, Станислав Васильев.
Андрей
Здравствуйте,Станислав Юрьевич!
По моей проблеме(письмо от 15.05.2025).
Вот что произошло- поскольку врач настаивал,что провернувшийся имплантант интегрируется,я решил пойти ему навстречу и рискнуть двумя месяцами ,за которые,по его словам,имплантант должен интегрироваться.Прошло даже не два,а три месяца,и вот что случилось- у меня возникла боль в области проблемного импанта,немного опухла десна.При приезде в клинику ,снимке и осмотре,выяснилось,что произошла убыль кости,а также под десной возник гнойник.Естественно,что имплантант пришлось выкрутить,но,тем не менее,по словам доктора,имплантант интегрировался в кость,а виновата в конкретной ситуации инфицирование этого имплантанта неизвестно от какого источника.Хотелось бы узнать у Вас,насколько это правдоподобный ответ.Дело в том,что ,поскольку имплантант удален,меняется полностью план лечения в сторону приличного удорожания и хотелось бы понять,стоит ли продолжать лечение в этой клинике.А про имплантант -врач согласен бесплатно поставить другой,когда будет реализовывать более дорогой план лечения(удалять соседний зуб,туда ставить имплантант,далее мультиюниты,потом балка с керамикой или цирконием)Скажем так ,цена подрастает на 1 мультиюнит и одну коронку и ещё мелочи в виде более длинной балки — насколько я понял.
Честно скажу- если Ваш вердикт будет-«враньё,беги оттуда,врёт тебе врач»,то,скорее всего,я последую Вашему совету- ненавижу ложь ,и смысла работать с такими людьми не вижу.Спасибо.
Шеф Клиники ИН
Андрей, добрый день. Извините, что немного задержал с ответом. К сожалению, с этим сталкиваются многие из пациентов. Из-за непонимания причин отторжения имплантатов (или отсутствия явных причин) придумываются свои, иногда совершенно дикие. Если Вы не против, то но основании Вашей истории я напишу небольшую публикацию, где дам необходимые разъяснения.
Что же касается в Вашего случая…, то:
— разумеется, имплантат не интегрировался.
— как я говорил ранее, если имплантат провернулся через несколько месяцев после установки (на этапе формирования десны) — он не интегрируется, его нужно удалять.
— отсутствие интеграции (отторжение) — это почти всегда сочетание нескольких причин. пусть не всегда очевидных. Инфицирование в Вашем случае, скорее всего, вторично.
Хотя бы по этим пунктам Ваш доктор, мягко говоря, лгал. Или заблуждался. Есть ли смысл работать с ним далее — решать вам.
С уважением, Станислав Васильев.
Инна
Здравствуйте. Сделали подсыпку кости в 6 и 7 справа внизу. С тех пор дискомфрт: вот прошло 3 месяа с половиной болит челюсть отдает в ухо, это все терпимо, заметила, что стала сжимать челюсть непроизвольно, появились щелчки при жевании . Может ли это быть последствие подсыпки и по каким причинам? спасибо.
Шеф Клиники ИН
Добрый день. Это не следствие «подсыпки», а из-за общих нарушений в зубочелюстной системе. Пожалуйста, обратитесь к своему лечащему врачу и выслушайте его рекомендации по этому вопросу.
С уважением, Станислав Васильев.