Периимплантит, воспаление окружающих имплантат тканей с последующей их деструкцией, — это осложнение, причины и лечение которого остаются предметом дискуссий даже сейчас, при довольно высоком уровне развития современной имплантологии. На то есть несколько причин:
— отсутствие внятных и по-настоящему независимых исследований периимплантита. По крайней мере все известные мне исследования прямо или косвенно ангажированы для продвижения какой-либо имплантационной системы, при использовании которой риск развития периимплантита предсказуемо минимален.
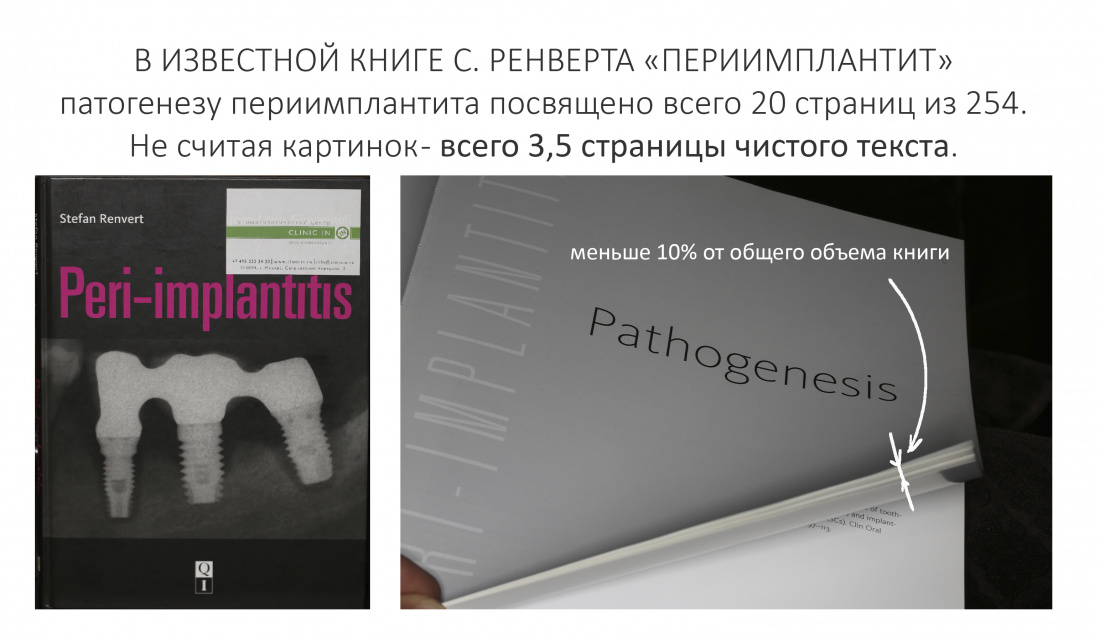
— отсутствие вменяемых исследователей периимплантита. Тот же Стефан Ренверт, «общепризнанный авторитет» в области изучения перимплантита, посещение лекции которого стоит дороже, чем билет на концерт Элтона Джона, в своей книге «Периимплантит» за 16 тыщ рублей уделил причинам периимплантита всего 20 страниц, из которых чистого текста — всего три с половиной страницы. И таких «авторитетов» масса, все они, конечно же, умеют лечить периимплантит, но ничего не знают о его причинах.
— сложности в диагностике заболевания. Об этом я уже писал где-то здесь>> — с точки зрения клинической диагностики совершенно не ясно, что можно считать периимплантитом, а что — нет. Непонятки в терминологии приводят к ошибочным диагнозам и ошибочной статистике — и при таком раскладе возникают серьезные сомнения в достоверности проводимых исследований.
— доминирование механистического («столярно-слесарного» в моем определении) подхода к имплантологии и стоматологии в целом. Ключевыми признаками этого подхода является акцент на мануале и точности повторения мануала как залога успешного результата лечения, оценка успешности того или иного метода исключительно по известным статистическим данным, полный отрыв от доказательной базы, либо её подмена той же статистикой.
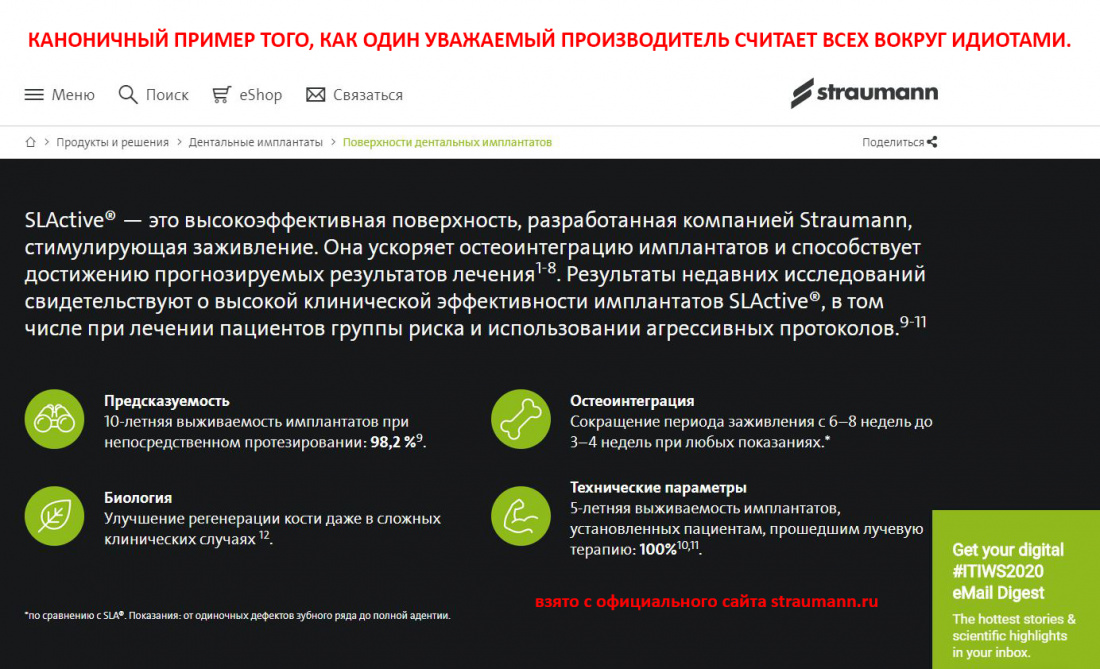
— много других факторов, от неспособности большинства докторов мыслить шире установки «вкрутить имплантат — получить бабки» до откровенного вранья со стороны некоторых производителей, типа «нашим имплантатам не страшен периимплантит».
Между тем, проблема периимплантитов актуальна, и её актуальность будет только расти — чем больше мы поставим имплантатов, тем чаще будем сталкиваться с воспалением вокруг них. Это очень похоже на взаимосвязь между количеством автомобилей и частотой ДТП с их участием: если в XIX веке произошло всего несколько автомобильных аварий с летальным исходом, то столетием позже они стали одной из главных причин смертности в трудоспособном возрасте.
Сегодня я хочу предложить тебе простой и понятный алгоритм «лечения» периимплантита. Я специально взял слово «лечение» в кавычки — строго говоря, периимплантит, как и пародонтит, нельзя вылечить, его можно лишь приостановить, загнать в стадию ремиссии, в которой но не будет развиваться, проявлять себя симптоматически и как-то беспокоить пациента. Однако, прежде, чем мы приступим к последовательным шагам «лечения», я предлагаю тебе еще раз перечитать вот это:
— Периимплантит. Причинно-следственные связи
— Периимплантит. Профилактика и лечение.
— Отторжение имплантатов: причины, симптомы, лечение.
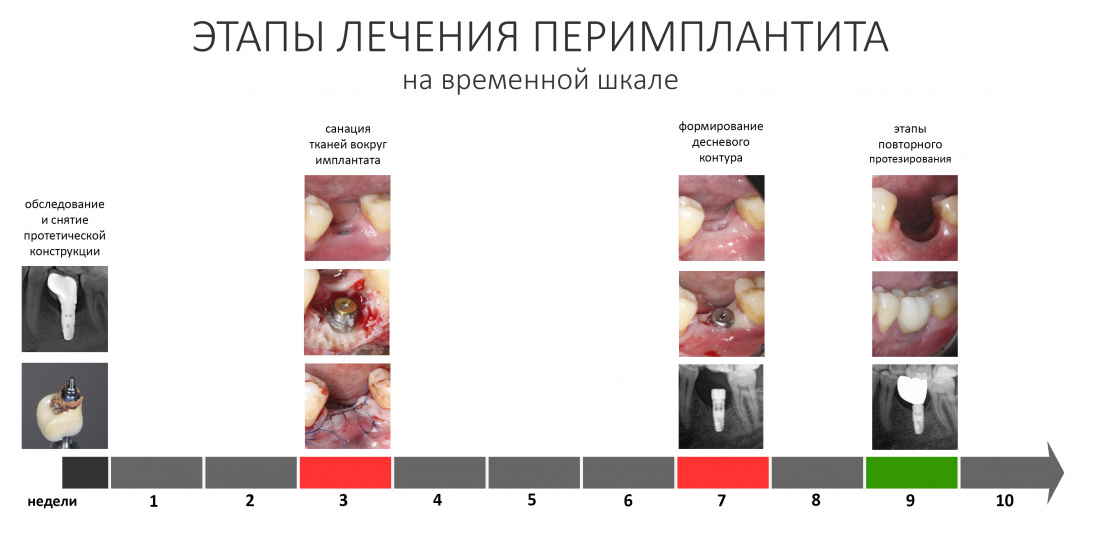
Далее, я расскажу тебе о принятом в нашей клинике алгоритме санации тканей вокруг имплантата. Должен обратить твоё внимание на то, вплоть в этой статье я использую разные клинические случаи разных пациентов, поскольку внятно продемонстрировать весь алгоритм на одном лишь примере просто невозможно.
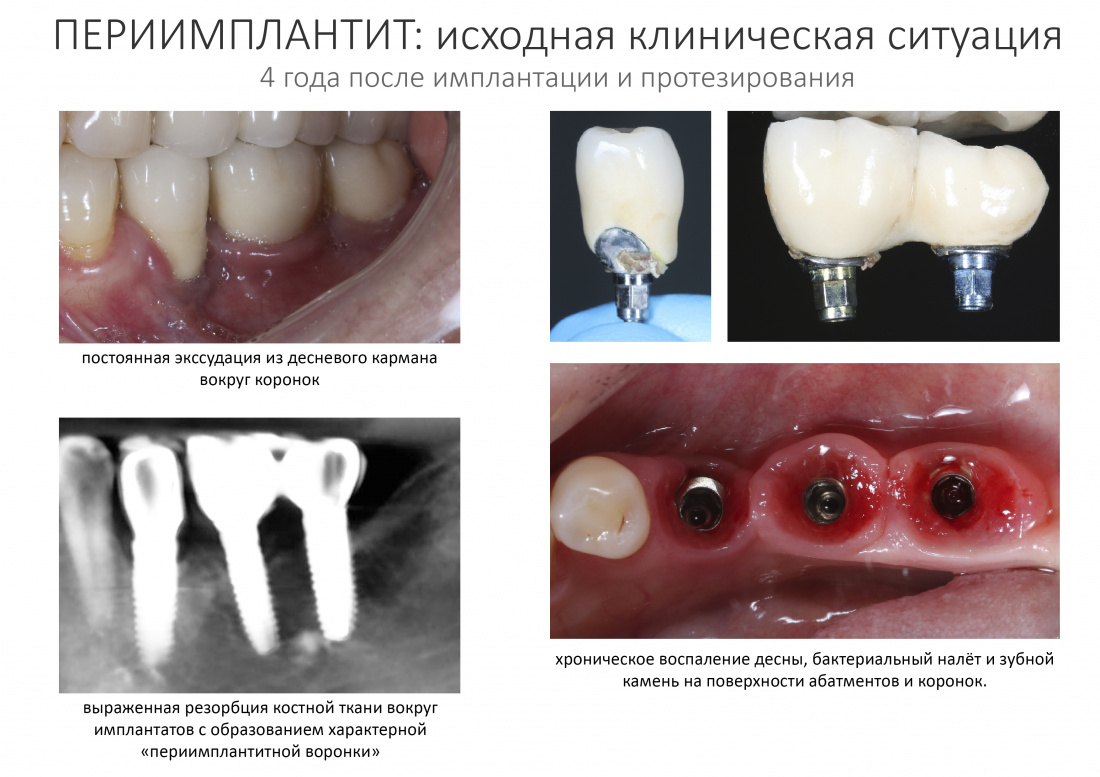
Итак, у тебя есть пациент в похожей клинической картиной.
Из жалоб — регулярно повторяющееся воспаление десны в области коронки на имплантате, кровоточивость при чистке зубов, неприятный привкус и запах из-под зубного протеза. Болезненных ощущений в области имплантатов практически нет.
Если ты прочитал вот эту статью, то наверняка знаешь не только причины периимплантита, но и основные принципы его лечения. Повторяться не вижу смысла, а потому далее мы будем рассуждать категориями алгоритмов.
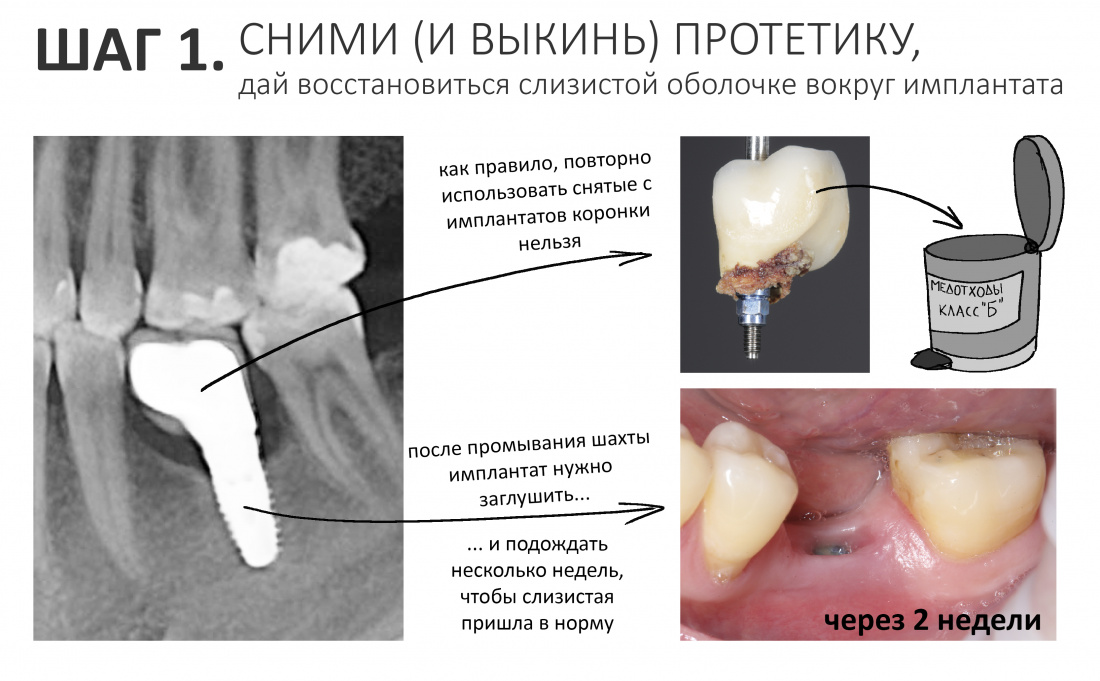
1. Сними протетику, подожди, пока слизистая оболочка придёт в себя.
Дополню тезис — сними и выкинь. Как правило, именно рукожопая протетика является причиной ухудшения гигиены, воспаления десны и превращает периимплантит в аццкий, опасный и неприятный бабуйней. Такое регулярно случается при цементной фиксации коронок на абатменты:
На этом этапе отдай приоритет сохранению имплантата и малотравматичности, а не спасению пусть коронок, пусть даже они очень красивые.
Промой шахту имплантата антисептиком, закрой заглушкой.
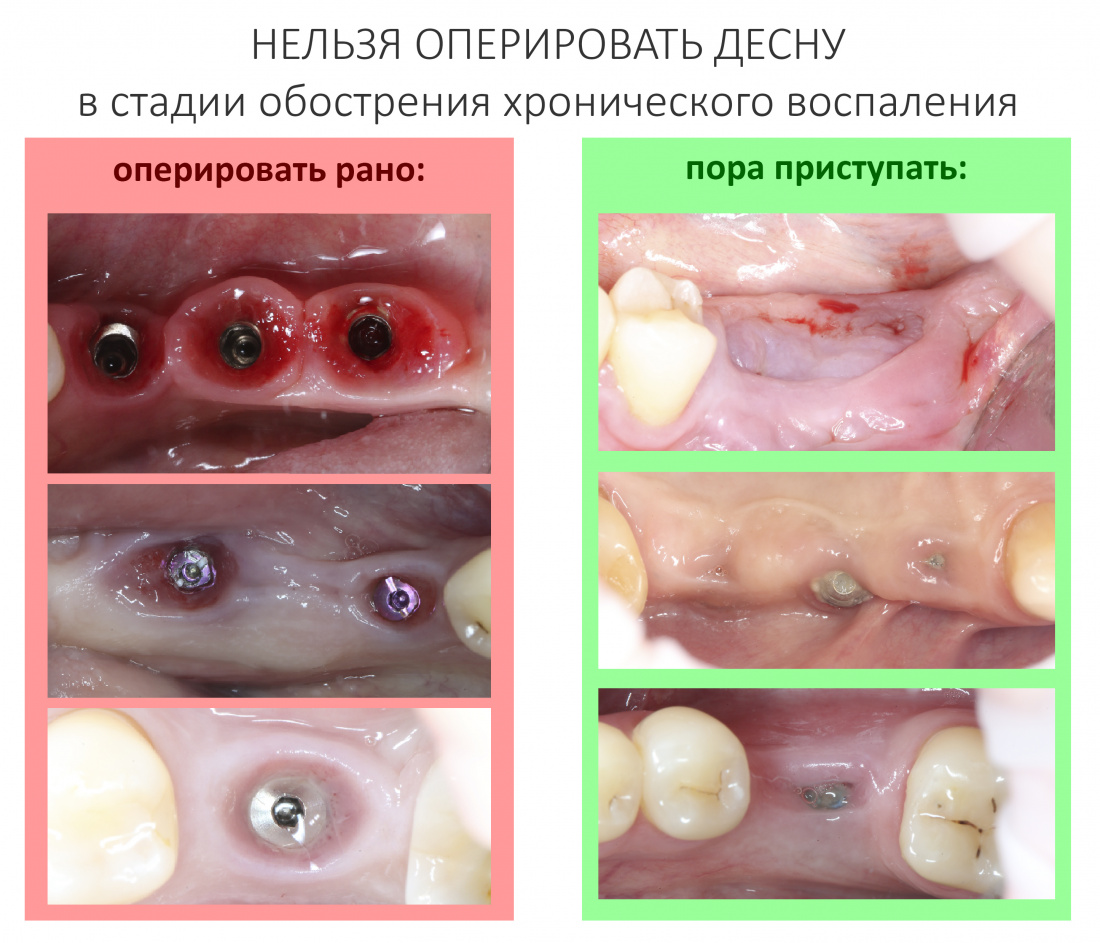
Оставь пациента в покое на две-три недели — этого времени будет достаточно, чтобы воспалённая слизистая оболочка успокоилась. Хроническое воспаление, особенно в стадии обострения, будет препятствовать регенерации, а потому до тех пор, пока оно присутствует, нет смысла что-то делать.
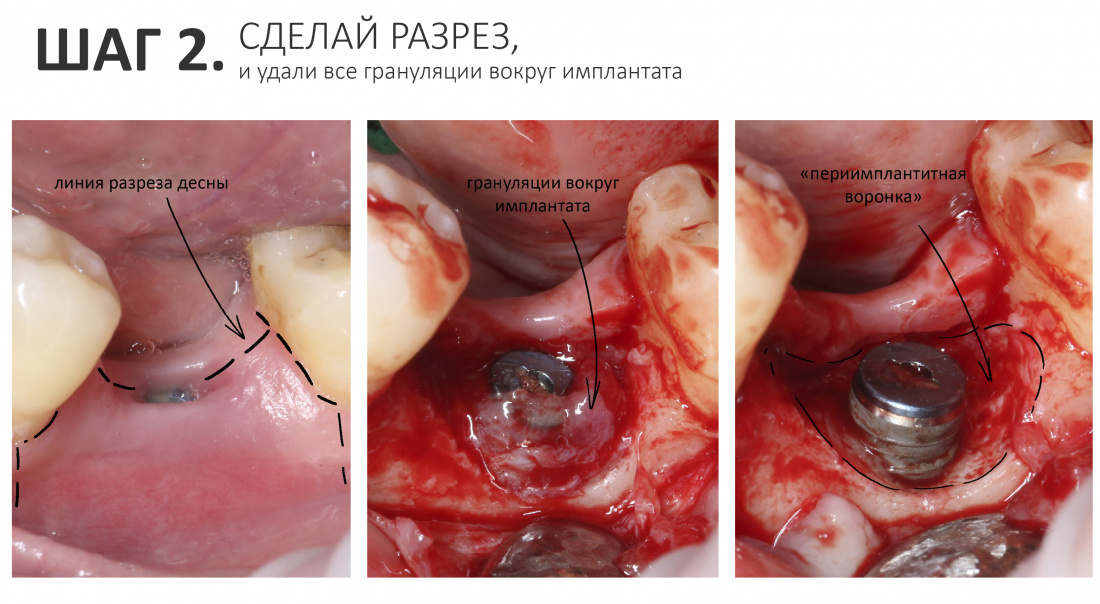
2. Сделай разрез и удали грануляции вокруг имплантата.
Тебе нужно создать доступ к освободившейся от костной ткани части имплантата. Для этого сделай продольный разрез, проходящий через центр имплантата, откинь получившийся лоскут и удали все грануляции.
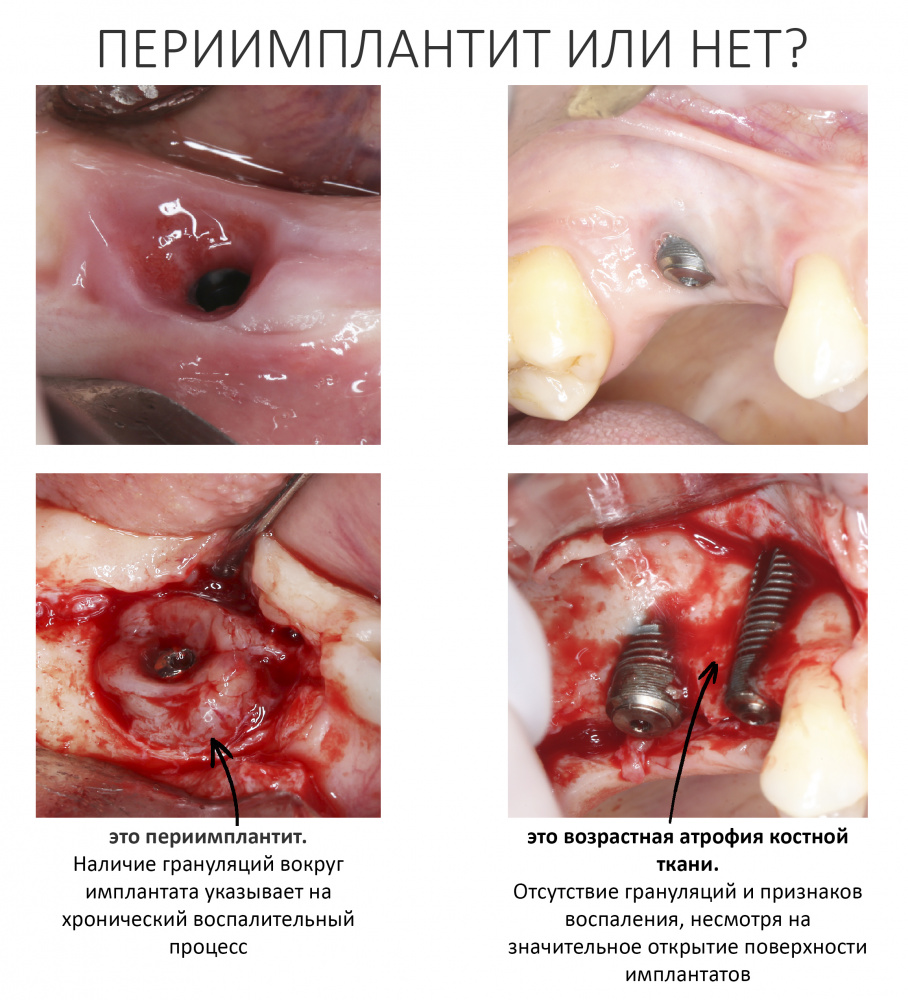
Кстати, именно наличие грануляций свидетельствует об активном воспалительном процессе и является объективным морфологическим признаком периимплантита. Так, в случаях атрофии или костной ткани иного происхождения, иногда принимаемых за «периимплантит», грануляций, как правило, нет.
Еще стоит добавить, что исправить ситуацию, вызванную не воспалительной атрофией костной ткани вокруг имплантатов (как на правой картинке выше), намного сложнее, чем «победить» периимплантит. Об этом мы поговорим в одной из предстоящих публикаций.
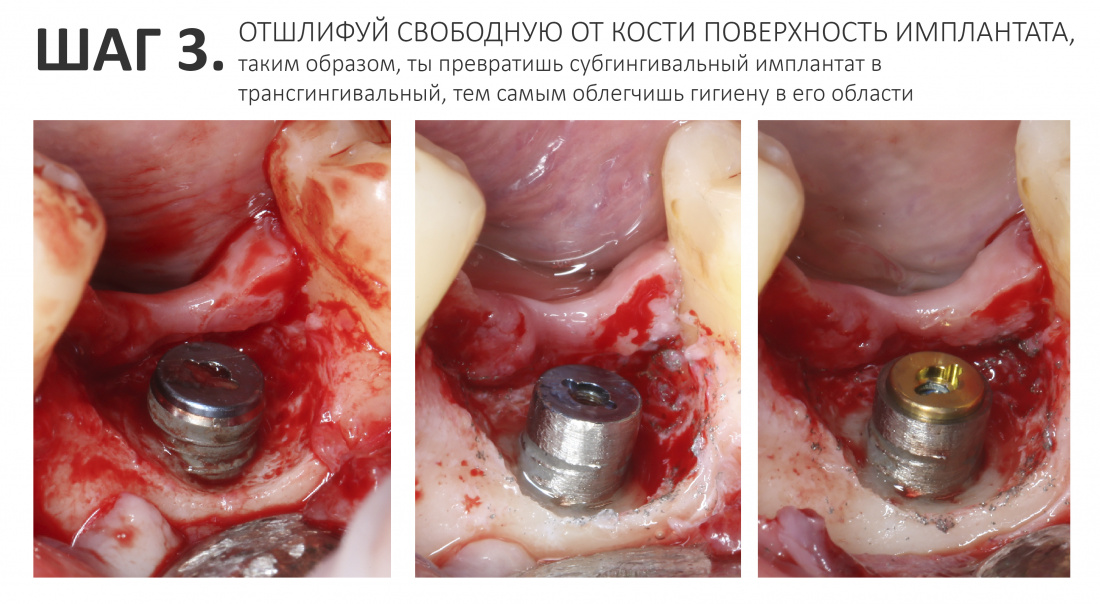
3. Отшлифуй свободную от костной ткани поверхность имплантата.
На этом этапе многие доктора делают серьёзную ошибку, пытаясь восстановить костную ткань вокруг имплантата посредством костной аугментации с использованием биоматериалов и т. д. Признаюсь, я не видел НИ ОДНОГО случая, где подобный подход был оправдан и привёл к положительному результату — в лучшем случае, ничего не происходит и ничего нового не вырастает, в худшем — ситуация усугубляется и приводит к утрате имплантата. И, тем не менее, подобное «лечение периимплантита» продолжает оставаться популярным, по причине очень слабых знаний патофизиологии и патоанатомии хронического воспаления у большинства стоматологов.
Другое распространенное заблуждение — это то, что обработка поверхности имплантата какой-нибудь бабуйнёй (предлагают на выбор от тетрациклиновой мази до ортофосфорной кислоты) её «очистит» и позволит имплантату заново «остеоинтегрироваться». При подобном подходе лучшем случае ничего не происходит, в худшем — периимплантит осложняется химическим ожогом окружающих имплантат тканей.
Потому включи, наконец, мозг и смирись с тем, что костную ткань вокруг имплантата уже не восстановить. Всё, что ты можешь сделать — это предотвратить её дальнейшую утрату. И эта задача тебе вполне по плечу.
Одним из этапов этой работы является облегчение гигиены в области имплантата — а для этого тебе нужно убрать с его поверхности все участки, где потенциально может закрепиться зубной налёт.
Возьми крупнозернистый алмазный бор. Аккуратно, с хорошей ирригацией, убери резьбу с открытой поверхности имплантата:
Следом, с помощью мелкозернистого (финишного) алмазного бора, убери образовавшиеся заусеницы. Таким образом, ты превратишь субгингивальный имплантат в трансгингивальный и дашь ему второй шанс на долгую и счастливую жизнь.
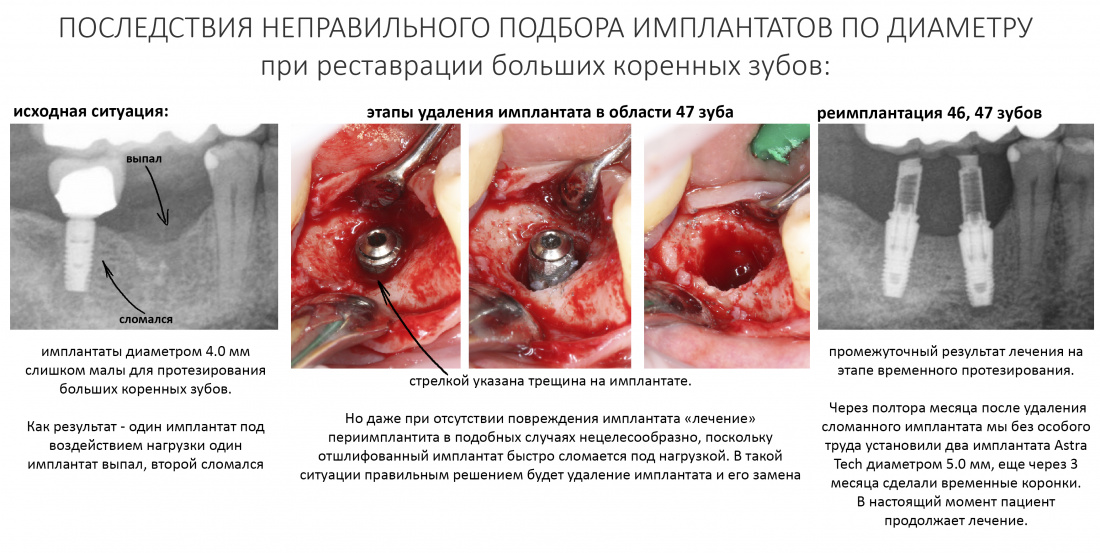
Добавлю одну ремарку. Я много раз писал о важности правильного подбора и позиционирования имплантата, о соблюдении хирургического протокола, о необходимости ограничивать крутящий момент при установке имплантата и т. д. Так вот, имплантаты диаметром менее 4,0 мм имеют тонкие боковые стенки, шлифовка серьёзно их ослабляет, а последующая нагрузка может привести к перелому имплантата. О судьбе и целесообразности спасения подобных имплантатов, установленных в области больших коренных зубов, стоит очень серьёзно подумать — может быть, сразу заменить их на нормальные?
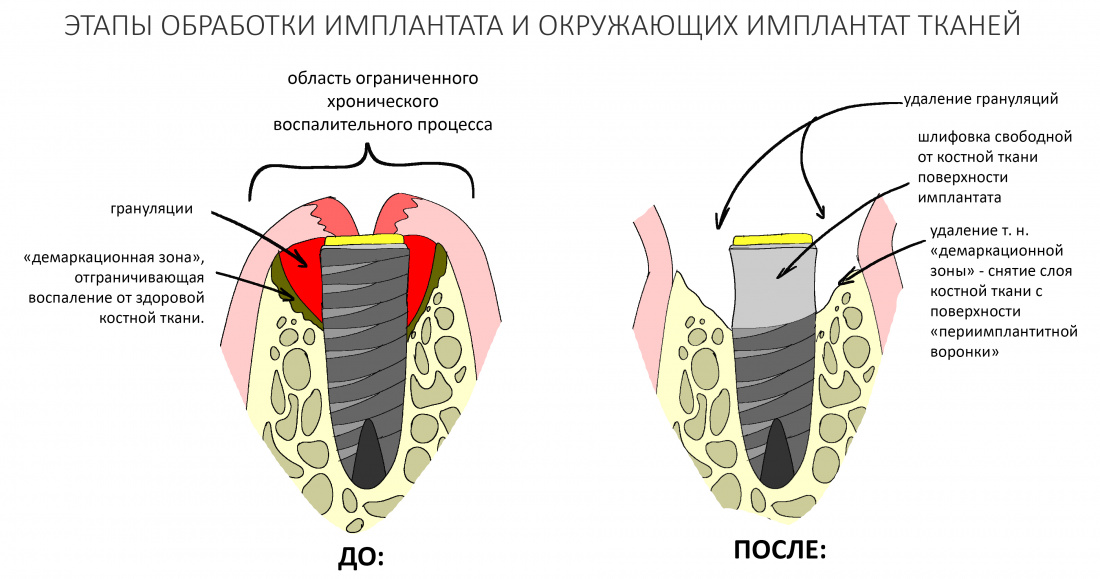
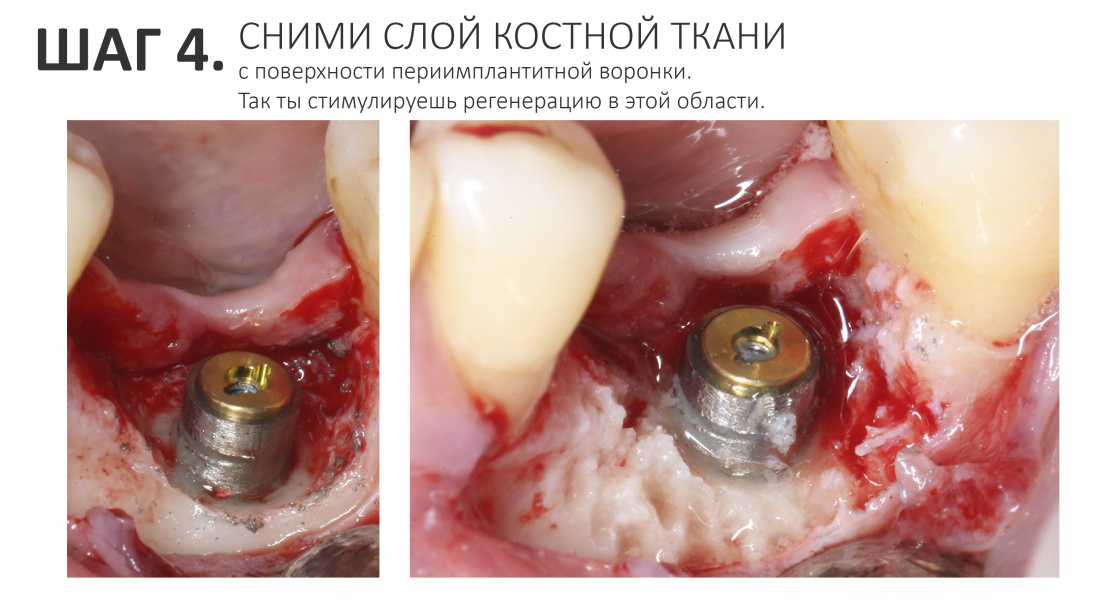
4. Сними слой костной ткани с поверхности образовавшейся «периимплантитной воронки»
Особенностью хронического воспаления является наличие т. н. «демаркационного вала» (об этом я уже писал здесь>> и тут>>). Этот вал, с одной стороны, не даёт распространяться воспалению дальше в здоровые ткани, другой — препятствует нормальному кровоснабжению и миграции клеток в область хронического воспалительного процесса. Если говорить проще, то костная поверхность образовавшейся вокруг имплантата «периимплантитной воронки» — это нежизнеспособный секвестр, который будет только мешать нормальной регенерации.
С твоей стороны будет правильным его удалить. Для этого возьми твердосплавную фрезу (или бор) поудобнее — и просто сними небольшой, в пределах 1 мм, слой костной ткани.
В идеале, тебе нужно добиться кровотечения из костной ткани.
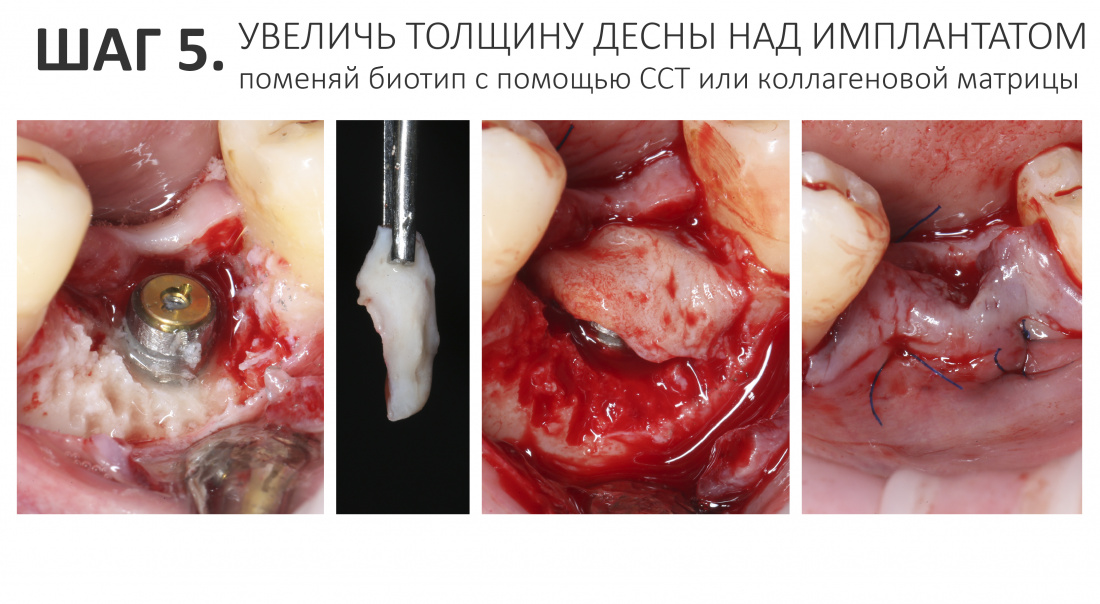
5. Увеличь толщину десны над имплантатом (используй свободный соединительнотканный лоскут или коллагеновую матрицу)
Теперь тебе нужно создать новую десневую манжету вокруг имплантата, дабы предотвратить инфицирование его поверхности и окружающей костной ткани. Но прежде необходимо восстановить слизистую оболочку, из которой потом ты будешь эту самую манжету формировать.
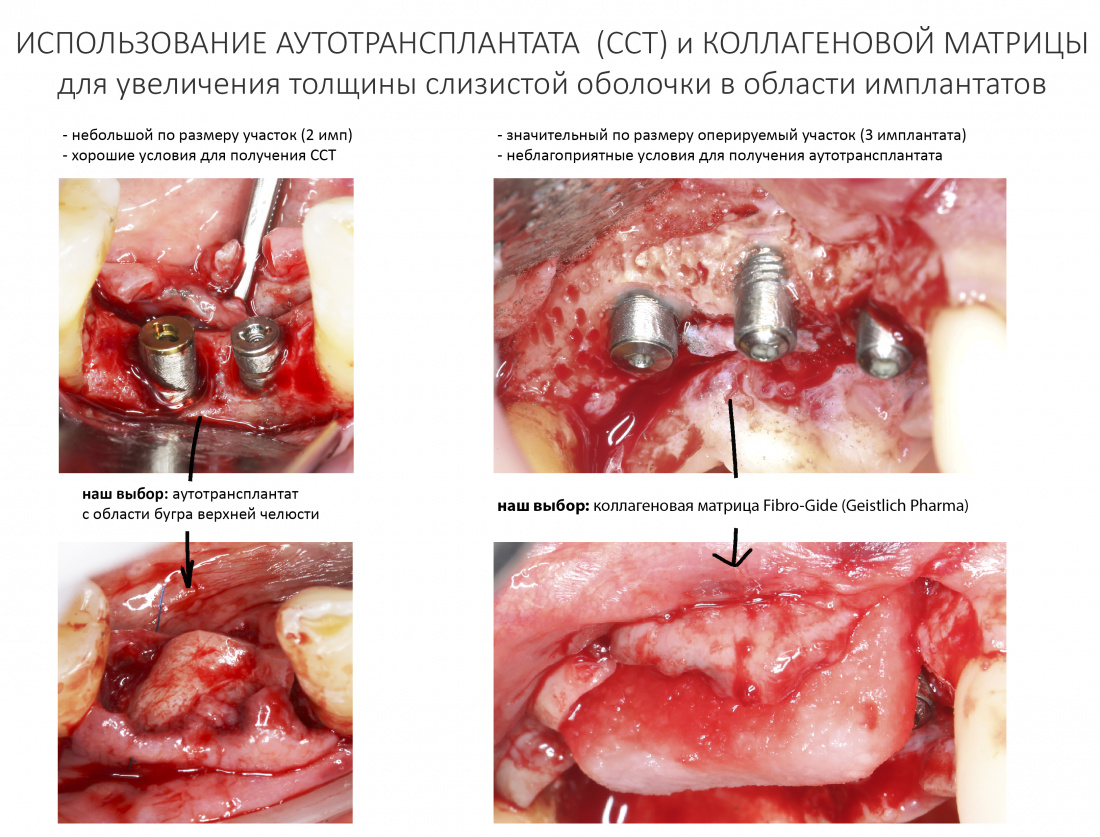
Вся работа с окружающей имплантат десной, как правило, сводится к её утолщению (изменению биотипа). Для этого мы можем использовать не только свободный соединительнотканный трансплантат (ССТ), но и коллагеновую матрицу Fibro-Gide, выпускаемую компанией Geistlich Pharma.
Применение последней должно быть оправдано и обосновано как с медицинской, так и с финансовой точек зрения.
Например, при работе в области одиночного имплантата и наличии хороших донорских зон, разумно использовать свободный соединительнотканный трансплантат. И наоборот, в ситуации, когда получение аутотрансплантата достаточной площади представляет сложности (например, тонкий биотип слизистой в донорских участках, значительная по размеру область операции) — мы обычно используем коллагеновую матрицу Fibro-Gide:
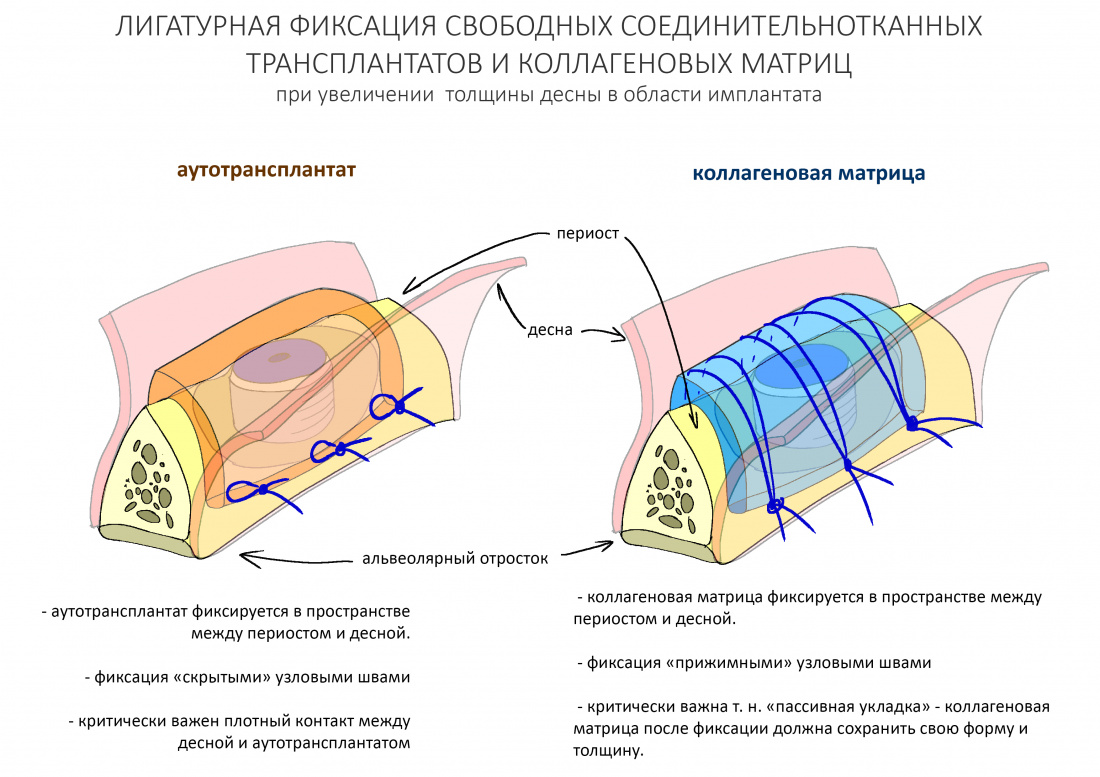
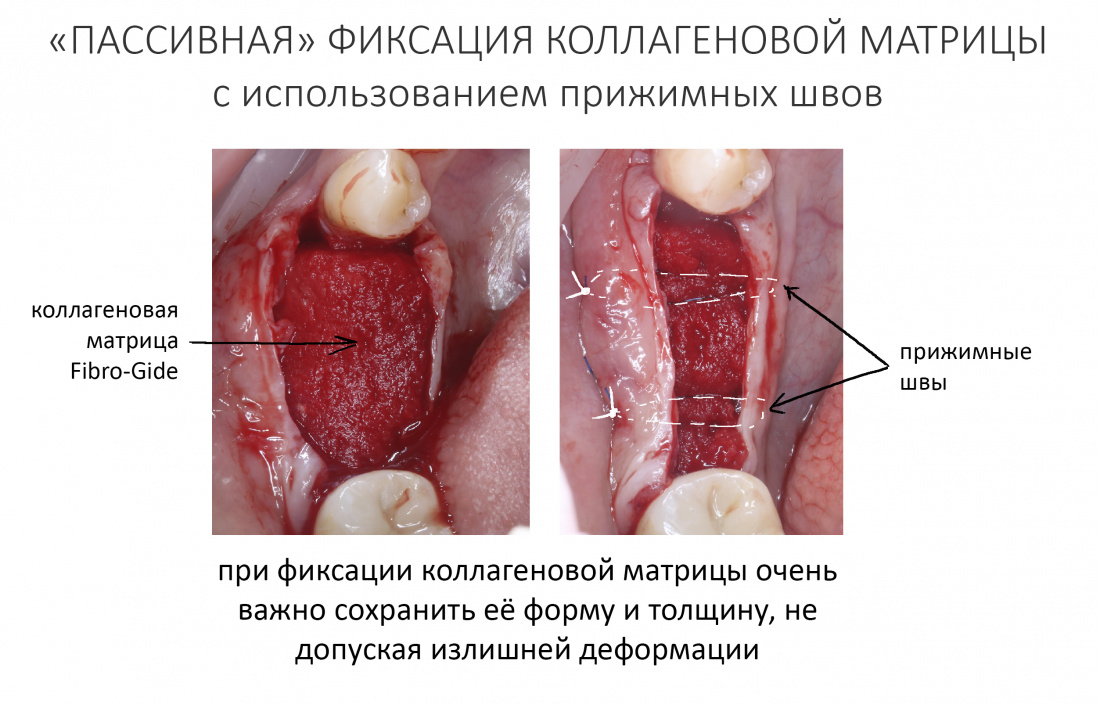
Есть существенная разница в способах фиксации ССТ и коллагеновой матрицы. Так, последняя фиксируется к поверхности с помощью прижимных швов, в то время как десневой аутотрансплантат просто подшивается к слизистой оболочке:
Кроме того, вопреки расхожему мнению, она существенно (примерно в два раза) уменьшается в толщине, а потому я рекомендую ни в коем случае её не делить, не уменьшать толщину. Другой особенностью является т. н. «пассивная укладка» — коллагеновую матрицу нельзя сжимать, а в процессе фиксации нужно стремиться к тому, чтобы она сохранила свою форму и толщину.
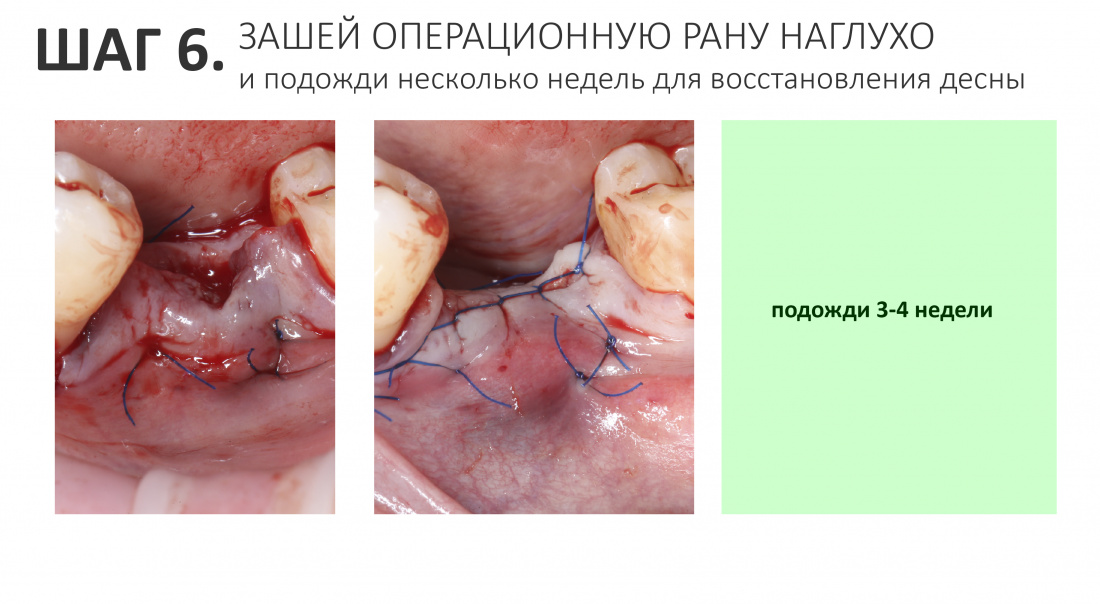
6. Зашей всё наглухо и подожди восстановления слизистой
Зафиксированный ауто- или ксенотрансплантат нужно изолировать от внешней среды. То есть, рану нужно зашить наглухо.
Для ушивания раны мы используем нерезорбируемый (!!!!) монофиламентный шовный материал толщиной 5-0. Швы можно снять на второй неделе после операции.
Теперь нужно сделать перерыв и подождать восстановления слизистой оболочки. Обычно на это уходит несколько недель.
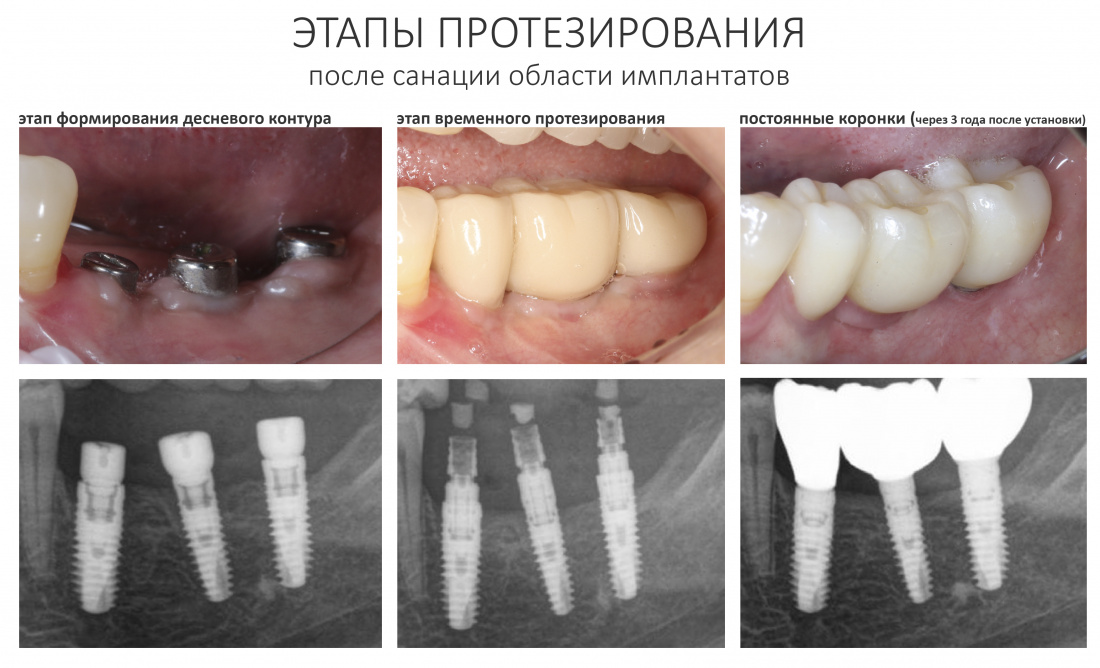
7. Заново сформируй десневой контур
Через несколько недель после операции мы формируем десневой контур также, как при отсроченной имплантации:
На этом этапе очень помогает возможность переключения платформ, если она предусмотрена имплантационной системой и диаметром установленных имплантатов.
Подробнее о сохранении и формировании десневого контура можно почитать здесь>>
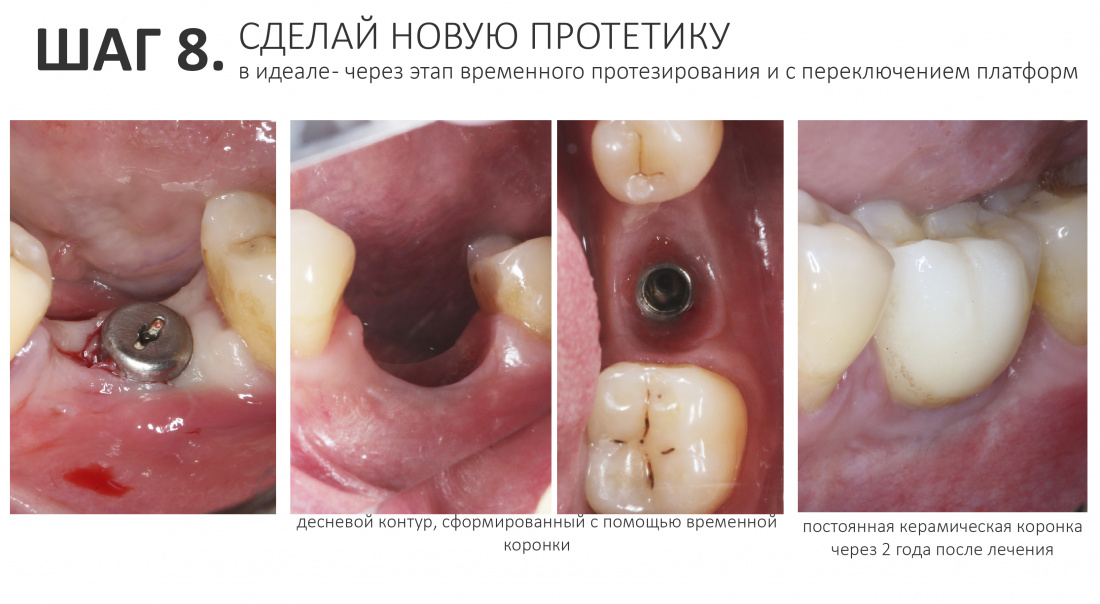
8. Сделай новую протетику
Только в очень небольшом числе клинических ситуаций мы можем вернуть на имплантаты старую протетическую конструкцию. Гораздо чаще, с учётом изменившихся условий и обстоятельств, мы меняем её на новую.
Рекомендации по протезированию после проведенной санации области имплантата выглядят так:
1. Вся протетика, какой бы она ни была, делается исключительно с винтовой фиксацией.
2. Если есть возможность — реализуется переключение платформ. Для многоопорных протетических конструкций есть смысл использовать мультифункциональные абатменты.
3. Первоначально (на ближайшие полгода) изготавливается временная протетика из композитного материала. В дальнейшем, при уверенном отсутствии каких-либо негативных изменений, временные протезы меняются на постоянные и, я подчеркну — исключительно с винтовой фиксацией.
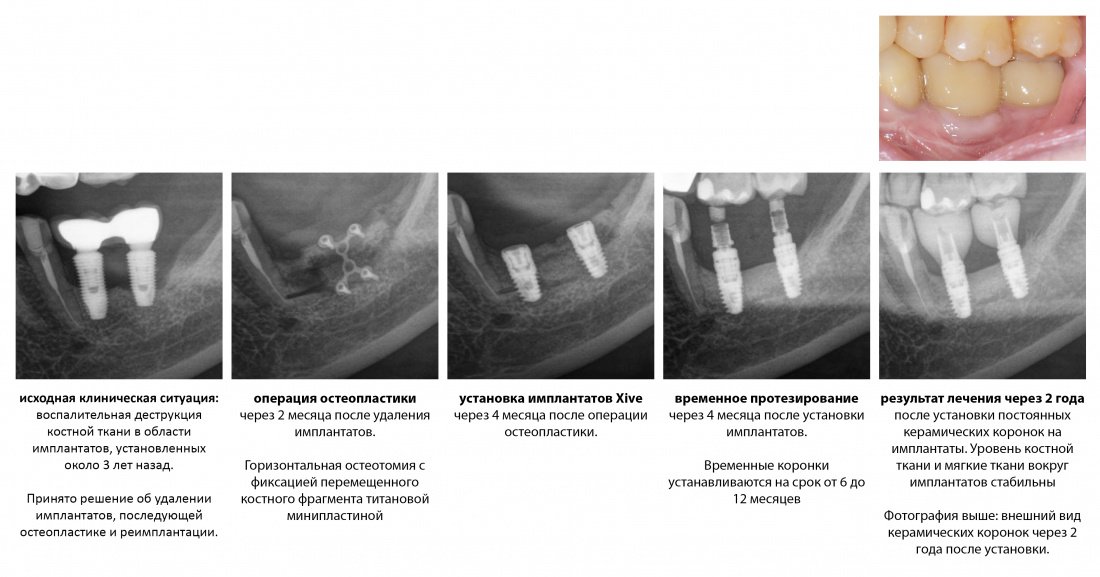
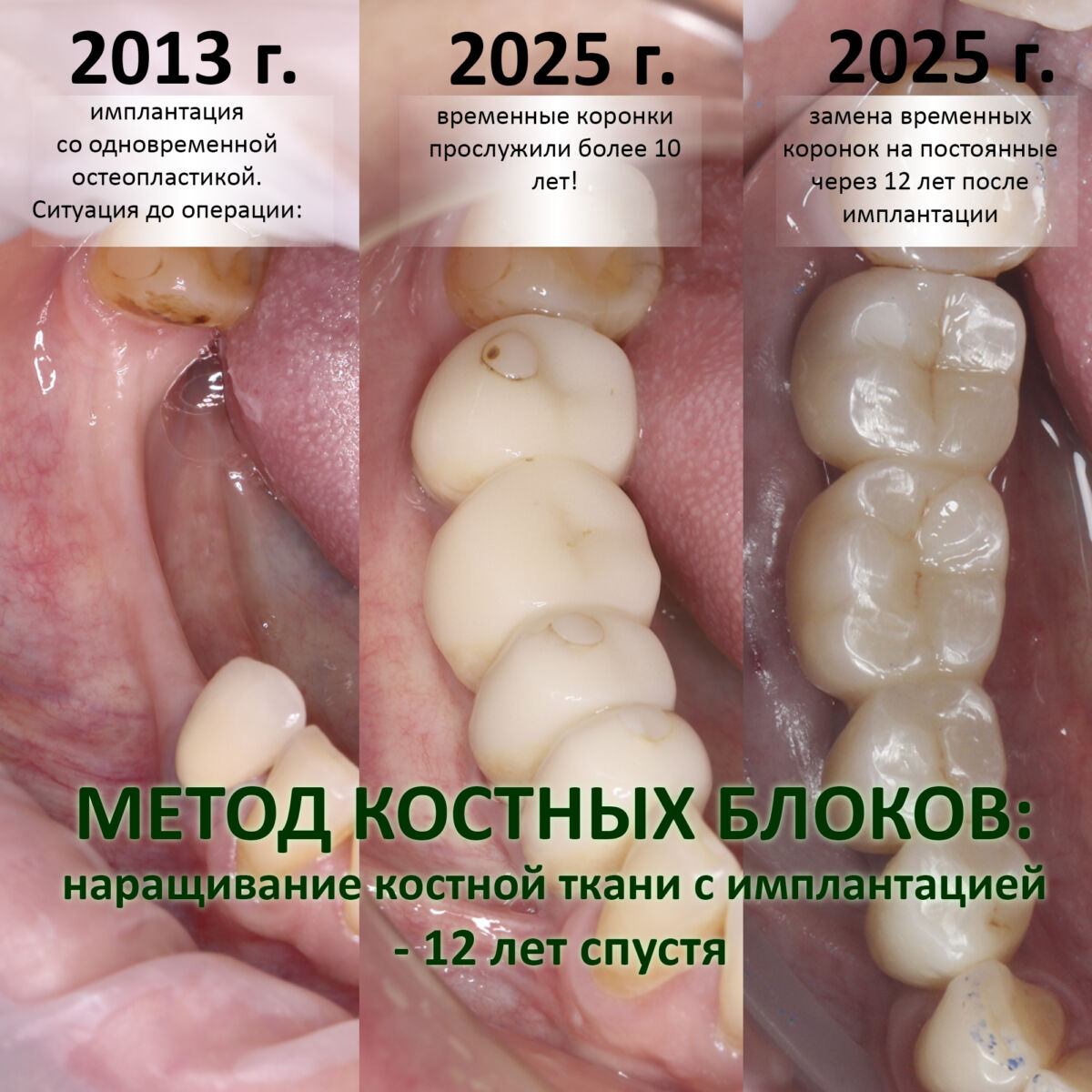
Кстати, о клиническом случае на этой картинке вы можете пjочитать здесь>>
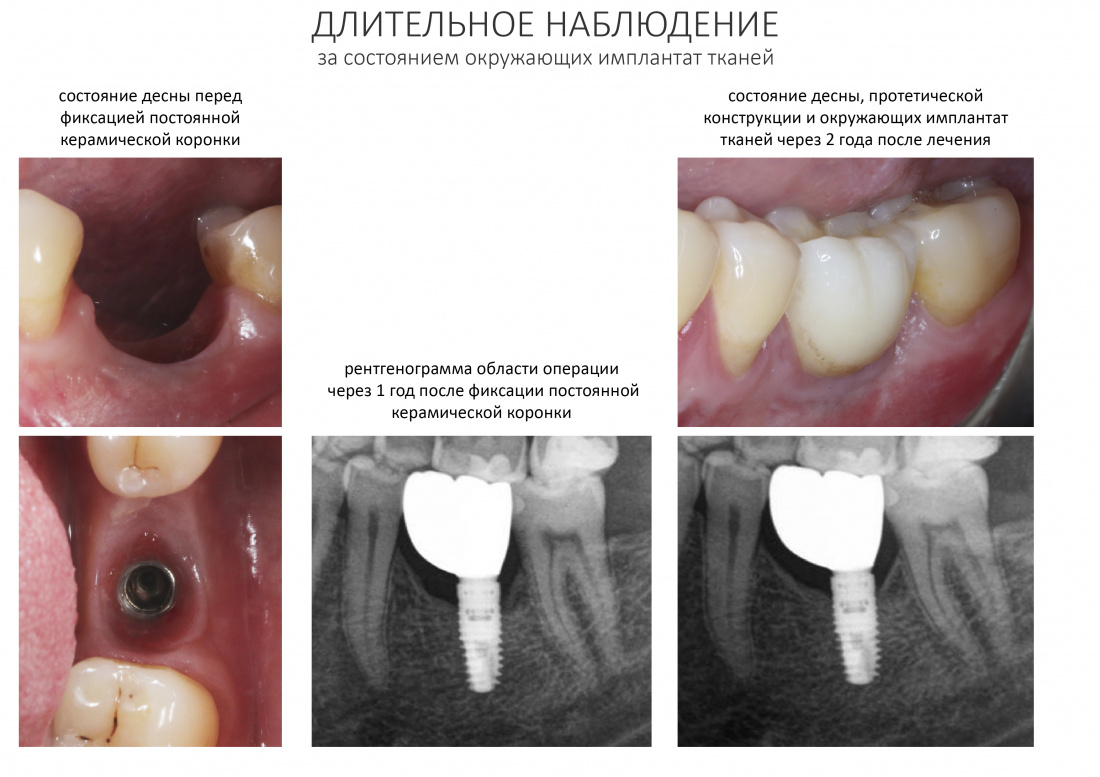
Наблюдай!
Контрольные рентгеновские снимки и осмотры планируй через 3, 6 и 12 месяцев после проведённого лечения. О первых внятных результатах мы можем говорить через полгода после проведения лечения, перед заменой временной протетики на постоянную:
В дальнейшем, тебе нужно мотивировать пациента на тщательное соблюдение всех твоих рекомендаций, включающих индивидуальную гигиену полости рта и регулярные профилактические осмотры. Стабильность ситуации, отсутствие беспокоящей пациента симптоматики и повышение качества жизни в течение нескольких лет после повторного протезирования являются признаком того, что ты справился с периимплантитом.
Заключение
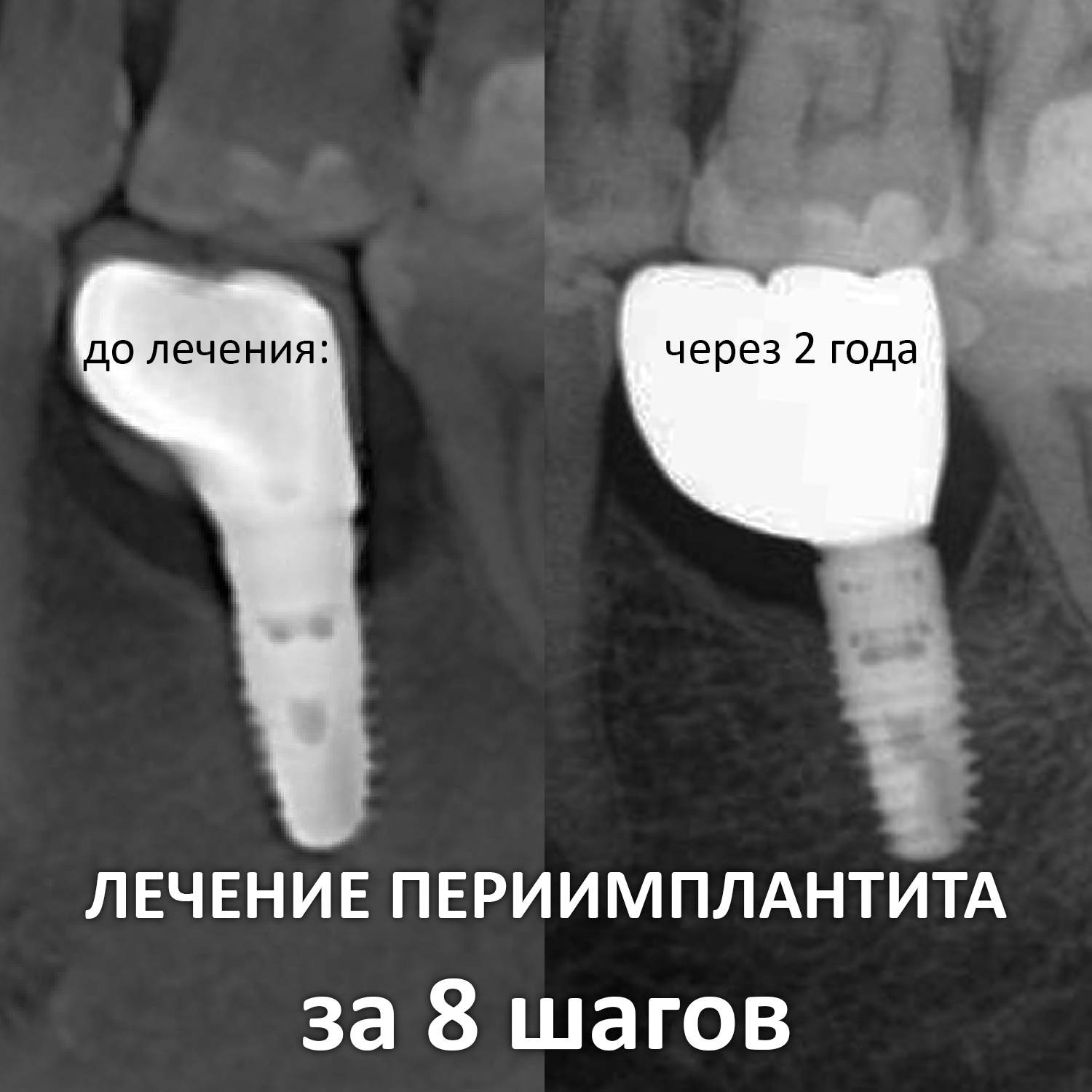
Процесс лечения периимплантита занимает около двух месяцев:
Его цель — достижение устойчивого состояния окружающих имплантат тканей и устранение беспокоящих пациента симптомов, достигается описанными выше процедурами.
В 99% случаев этого достаточно для того, чтобы забыть о периимплантите.
Вместе с тем, есть пределы, ограничивающие применение указанного алгоритма.
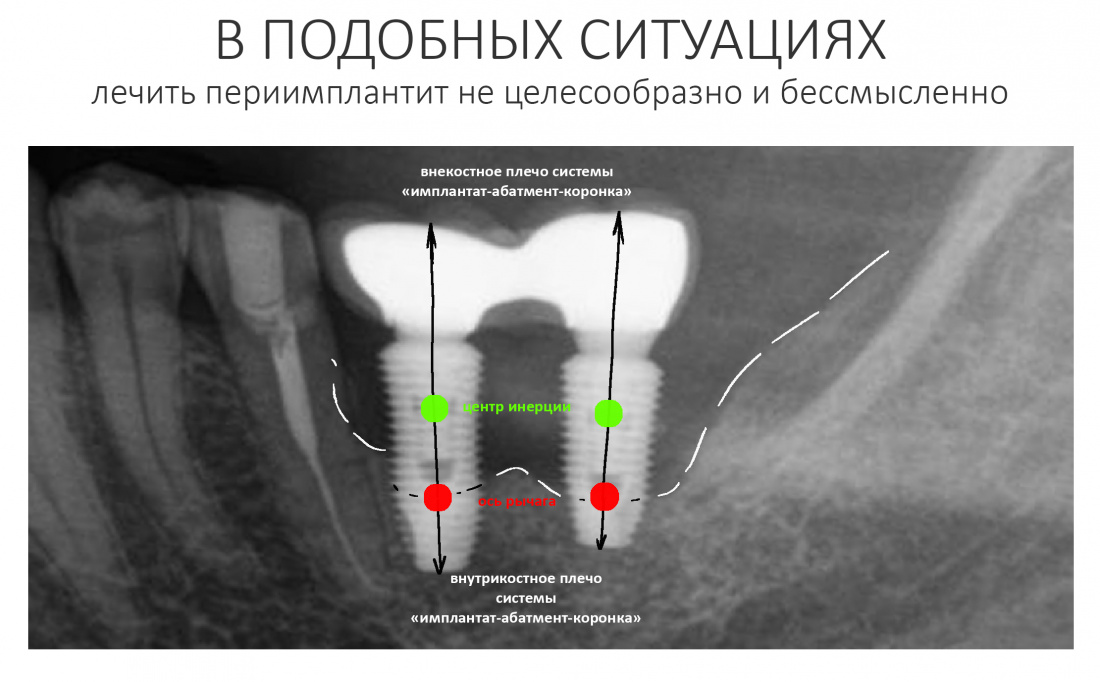
Например, утрата костной ткани на 2/3 длины имплантата приводит к тому, что его центр инерции перемещается слишком далеко от опорной кости, а в таких условиях любая более-менее значительная нагрузка приведёт к вывиху или перелому имплантата. Как, например, на картинке ниже — внекостное плечо системы «имплантат-абатмент-коронка» существенно превышает внутрикостное, из-за чего нагрузка на окружающую имплантат кость значительно (в два раза, если быть точным) возрастает, а надежность конструкции падает.
Другим пределом являются имплантаты малого диаметра с коническим типом платформы — обработка их поверхности уменьшает толщину и без того тонких стенок, что чревато переломом имплантата и утратой протетической конструкции, и я отметил это в описании ШАГА 3 (см. выше по тексту).
Лечение периимплантита, несмотря на свою простоту, должно быть оправданным и целесообразным.
К сожалению, мы всегда должны рассматривать его как компромиссное — реимплантация и повторное протезирование, с этой точки зрения, всегда будет более надежным и прогнозируемым, хотя несомненно, более дорогостоящим и сложным.
Однако лучшее, что ты можешь сделать — это проводить имплантацию таким образом, чтобы свести к минимуму риски развития периимплантита. На самом деле это не так сложно. Ты можешь почитать об этом здесь>>
Спасибо, что дочитал до конца. Я буду рад ответить на все твои вопросы прямо в комментариях под этой статьёй.
С уважением, Станислав Васильев, имплантолог, КЛИНИКА ИН
Ps. Инстаграм и Фейсбук накрылись медным тазом, лишив вас, дорогие друзья, возможности следить за свежими публикациями на нашем сайте и новостями нашей клиники. Но мы это предвидели, а потому еще с прошлого года развиваем активность на других площадках:
— Страница КЛИНИКИ ИН Вконтакте
— Блог КЛИНИКИ ИН в Живом Журнале
— Страница КЛИНИКИ ИН на сайте «Одноклассники.Ру»
Выберите наиболее удобную для вас площадку, подпишитесь (особенно рекомендую Яндекс.Дзен), оставайтесь на связи в режиме 24/7, задавайте вопросы, комментируйте, читайте интересные статьи и новости.
Спасибо вам за то, что вы с нами!
Наш ТЕЛЕГРАМ-канал, где все самые последние новости, объявления, комментарии и разговоры. Подпишитесь, пожалуйста. Будет интересно.





Татьяна Самуйлоаа
Добрый день. Было две попытки имплантации на передний зуб и обе неудачные. Отторжение на вторую и третью неделю после интеграции. В чем может быть причина?
Станислав
Добрый вечер. Для того, чтобы определить причину неудачи, необходимо пройти кое-какое обследование. Как минимум, нужно изучить историю болезни, протокол операции и посмотреть рентгеновские снимки «до» и «после».
А так, тыкая пальцем в небо, я могу с 86-процентной уверенностью сказать, что в причина неудачи — это косяк доктора.
Если будут еще вопросы — пишите или звоните. С удовольствием отвечу на все Ваши вопросы.
С уважением, Станислав Васильев.
Борис
Около 10 лет стоял имплант Nobile конический на верхней двойке. В результате какой-то инфекции возник периимплантит, замеченный слишком поздно. Зуб шатается и крутится в разных направлениях — имплант на снимке держится на 2-3 нитках резьбы. Из-за этого врач( у него небольшой опыт работы с этой системой) не смог снять коронку и абатмент, конусное соединение не поддаётся. Выкрутил только винт и шприцем вкачал лекарство в воспаленную полость. А как вы снимаете абатмент в таких случаях? Или можно уже выдирать всё вместе?
Станислав
Борис, добрый день еще раз. Здравствуйте! — обычно с этого начинают, когда пишут незнакомым людям.
Меня зовут Станислав Васильев, я автор прочитанной Вами статьи. С удовольствием отвечу на Ваш вопрос.
1. Нет имплантатов Nobile. Есть имплантаты Nobel, всего около десяти разных типов. «Конический» — Вы, наверное, имеете ввиду коническую платформу Nobel Conical Connection?
2. Шатается имплантат? Или шатается коронка на имплантате? Это важный вопрос, прошу уточнить.
3. Наверное, Вы имеете ввиду, что имплантат погружен в костную ткань всего на 2-3 витка резьбы от апекса? На каком снимке? Это прицельный снимок, ортопантомограмма или КЛКТ? Это тоже важный вопрос.
Если имплантат действительно «держится», следовательно, шататься и крутиться он не может. Тогда что «шатается и крутится»? Коронка?
4. С другой стороны, если «шатается и крутится» коронка, то почему доктор не смог снять коронку и абатмент с имплантата? Они же разобщены — раскрутил винт и всё на этом? Тем более, если он выкрутил винт? Если же подвижным является сам имплантат, то какой смысл разбирать абатмент, снимать коронку и т. д.? Правильнее было бы вообще всё удалить единой конструкцией.
Видите, Борис, сколько тут нюансов. Даже не представляю, что можно Вам сказать по этому поводу. И как Вас можно проконсультировать по снятию «конического абатмента». Но Вы же не сами будете себе снимать коронку и удалять имплантат, верно? И было бы странным, если бы Вы, ссылаясь на меня, учить доктора, как нужно это делать.
Поэтому мне в голову приходит только один ответ на Ваш вопрос — найдите другого, более опытного доктора, сходите к нему на приём. Насколько я понял, Вы находитесь в Москве, потому найти такого специалиста будет не очень сложно. В крайнем случае, можете дать Вашему доктору мой телефон — +7 915 459 58 24, я с удовольствием его проконсультирую.
Желаю Вам поскорее решить все Ваши зубные проблемы. И, конечно, крепкого здоровья.
С уважением, Станислав Васильев.
Борис
Задал вопрос, но он пропал. Вы выборочно отвечаете? Нужна небольшая консультация опытного специалиста по снятию конического абатмента. Имплант стоит около 10 лет, развился периимплантит.
Станислав
Борис, добрый день. Первый комментарий Вы оставили в шесть утра. К сожалению, в штате нашей клиники нет сотрудников, которые круглосуточно мониторили бы сайт и мгновенно отвечали на любой вопрос. Мы также не используем ботов-автоответчиков и социальные сети. На вопросы и комментарии отвечают сотрудники клиники, обычно врачи-стоматологи — и они это делают в свободное от работы время. Если доктор занят — он просто не может ответить на Ваш вопрос. Особенно в шесть утра.
Кроме того, Борис, все комментарии на нашем сайте проходят премодерацию. Именно поэтому Ваш вопрос, как Вам показалось, пропал. На самом деле, мы его видим, поэтому обязательно на него ответим.
Спасибо Вам за комментарий. С уважением, Станислав Васильев.
Юлия
Здравствуйте. Импланты стоят уже 15 лет. Неожиданно после простуды воспалилась десна. Поскольку я загородом, врач дистанционно сказал полоскать солевым раствором и пить нимесил. Немного помогло, но пошел гной. Нашла врача, сделали снимок — кость ушла почти на 50%. Сказали — ехать в город и снимать все там, назначили антибиотик. Импланты ( 2 штуки вместо 6 зуба) стоят крепко. Их надо удалять или есть шанс сохранить?
Станислав
Юлия, добрый день. Для того, чтобы ответить на Ваш вопрос, необходимо кое-какое обследование, в частности конусно-лучевая компьютерная томография и очный осмотр (состояние протетики и окружающей десны). Только после этого можно говорить о каком-то плане действий и прогнозе. Если есть возможность — пришлите мне всё это на электронную почту stanislav@clinicin.ru.
С уважением, Станислав Васильев.
Елена
Станислав, добрый день.
Подскажите пожалуйста, в ноябре был удален передний зуб (было сильное воспаление, ранее стояла коронка) далее была проведена остеопластика (метод с искусственной костной крошкой). Через 5 месяцев, а именно в апреле установили имплант, все было хорошо. В конце июля при попытке откручивания формирователя стало больно и доктор сказал еще походить. А уже в августе вылез свищ, после чего доктор сказал что не доложил костного материала и было принято решение попробовать спасти имплант, почистил и добавил костного материала, зашил десну (сейчас ее вид так себе). Но и это не помогло, через пару месяцев в десне образовалась маленькая дырочка из которой выходит белая жидкость и гранулы костного материала. Сейчас решили удалять имплант. После удаления доктор сказал, что также будет закладывать костный материал (искусственную костную крошку). Вопрос в следующем: возможно ли проводить повторную остеопластику таким же методом (искусственную костную крошку) или лучше использовать другой метод? И второй вопрос: как долго можно ходить после остеопластики до установки импланта, возможно сделать перерыв между двумя этими этапами в год?
Шеф Клиники ИН
Добрый день. Не совсем понимаю тактику Вашего доктора, но попробую дать пояснения по тому, что я понял.
1. Имплантат не интегрировался потому, что остеопластика не получилась — вместо нормальной костной мозоли образовался фиброзный регенерат вперемежку с искусственной костной крошкой. При повторном воспалении крошки посыпались.
2. Не совсем понял — остеопластика проводилась сразу после удаления зуба или спустя какое-то время? Если сразу — это объясняет, почему она не удалась.
3. Спасать имплантат в таких случаях бесполезно. Тем более, путем добавления костного материала. Там же хроническое воспаление со всеми вытекающими. Сразу было понятно, что ничего не получится.
4. Опять же, не совсем понятно — доктор планирует сразу при удалении имплантата заложить костный материал? Если да, то лучше так не делать.
По идее, тактика должна быть такой: Удаление имплантата (также, как обычный зуб, с открытой лункой, без заполнения чем-либо — через 2 месяца — повторная компьютерная томография, оценка клинической ситуации, принятие решения о проведении остеопластики (метод выбирается, в зависимости от ряда параметров, определить сейчас которые не представляется возможным). В дальнейшем — остеопластика, имплантация, всё как обычно.
Спасибо за Ваши вопросы. Будут еще — сразу пишите.
С уважением, Станислав Васильев.
Елена
Станислав, спасибо за ответы.
Да, первоначальная остеопластика проводилась сразу после удаления зуба. И сейчас доктор также планирует после удаления уже импланта заложить сразу костный материал.
Подскажите, а возможно увидеть по КТ наросла ли костная мозоль или там фиброзный регенерат вперемежку с искусственной крошкой ? Просто, по истечении 5 месяцев после первоначальной остеопластики (т.е. перед установкой импланта) доктор проверял есть ли кость, сказал , что все ок, можно устанавливать имплант…
Шеф Клиники ИН
Елена, добрый день. Я бы порекомендовал Вам проконсультироваться с кем-нибудь еще, но обязательно очно. Предлагаемое Вашим доктором лечение, на мой взгляд, не слишком удачное и безопасное.
Что же касается компьютерной томографии — это всегда ДОПОЛНИТЕЛЬНЫЙ метод диагностики, но никак не основной. Другими словами, делать выводы и планировать лечения, используя ТОЛЬКО КЛКТ ни в коем случае нельзя. Ваш случай — это яркий тому пример.
Спасибо за Ваш комментарий. Я желаю Вам скорейшего решения Ваших зубных проблем.
С уважением, Станислав Васильев.
Елена
Здравствуйте, подскажите пожалуйста, в августе 25 года установлены 3 импланта, 1 из них воспаляется и расположен реагировать на простудные заболевания, был абсцесс, его вскрывали и чистили, сами коронки не установлены, долгое воспаление не проходит, как реагировать я не знаю..Обратилась к врачу, ответ пока не получила…
Шеф Клиники ИН
Елена, добрый день. Реагировать просто — обратитесь к другому врачу. С Вашим имплантатом явно что-то не в порядке. Нужно разбираться, пока это возможно.
С уважением, Станислав Васильев.