Вообще, любое усложнение имплантологического лечения, будь то остеопластика, гингивопластика или синуслифтинг, неизбежно влечет за собой возрастающие риски осложнений. Поэтому при проведении подобных хирургически процедур мы обязательно руководствуемся «бритвой Оккама», стремимся различными способами упростить саму операцию или вовсе отказаться от её проведения в пользу более компромиссного и безопасного плана лечения. Именно с этим связано некоторое уменьшение количества остеопластических операций, проводимых в Уютной КЛИНИКЕ ИН — если в 2018 году мы провели более трехсот подобных вмешательств, то в 2023 их число составило чуть больше ста восьмидесяти. При этом количество установленных имплантатов практически не изменилось. Значит ли это, что потребность в подобных операциях уменьшилась? Отнюдь нет. Скорее, изменился наш подход: мы стали более рациональными и скрупулезными при планировании и проведении имплантологического лечения, научились решать сложные задачи простыми методами.
С точки зрения простоты понимания, стоимости и надежности, наращивание костной ткани методом пересадки костных блоков не имеет себе равных. И прежде, чем мы приступим к его изучению, я еще раз напомню вам о том, что уже написано об остеопластике на наших сайтах. Стоит почитать:
Имплантология. Черты будущего — о законах Артура Кларка, переложенных на хирургию полости рта и имплантологию
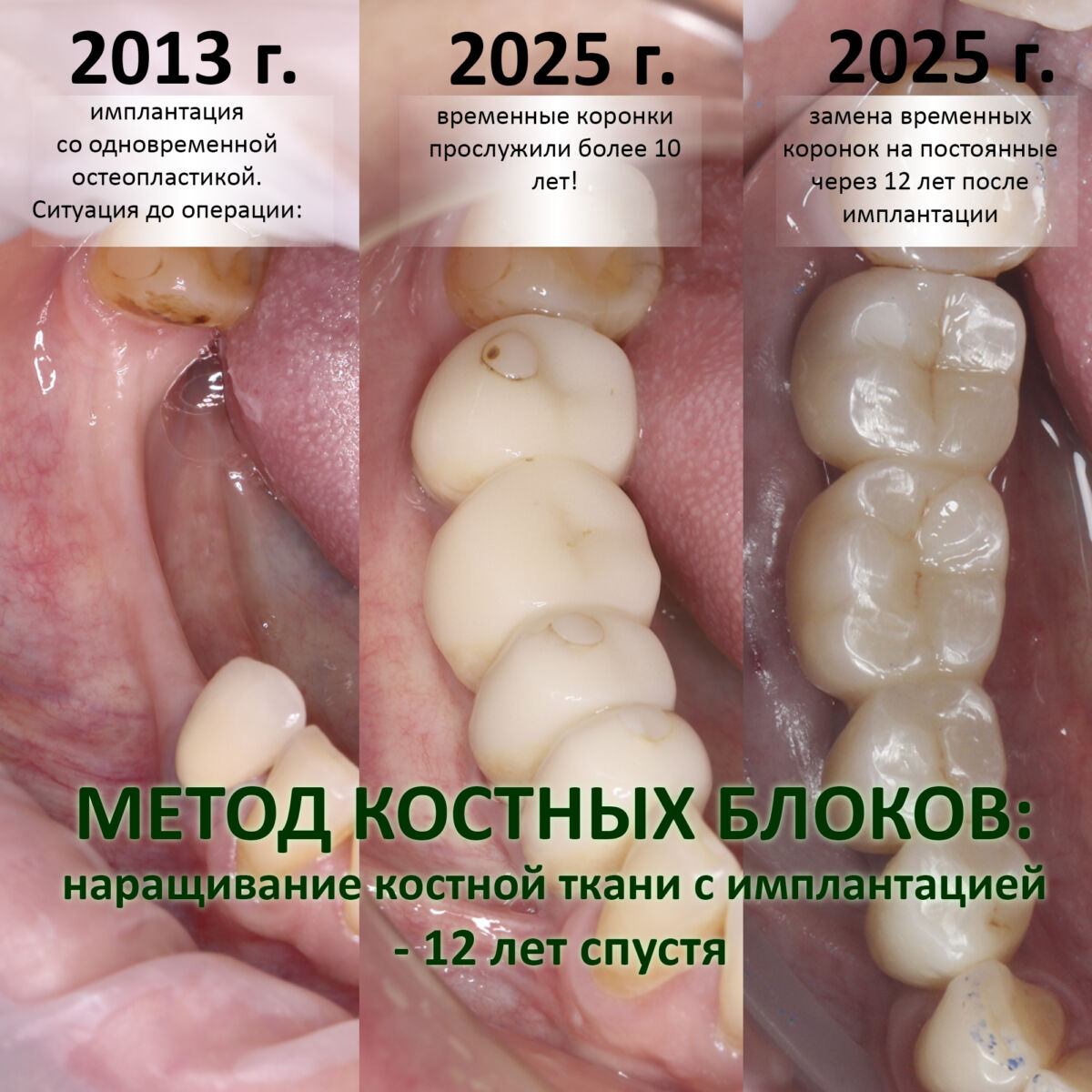
Куда уходит костный блок? — о причинах резорбции пересаженных костных блоков и долгосрочных результатах остеопластики
Сколько нужно ждать после операции наращивания костной ткани? И когда можно проводить имплантацию? — одна из самых популярных статей на нашем сайте, что еще раз подтверждает актуальность поставленных вопросов.
О выборе метода наращивания костной ткани и неудачных результатах — публикация о том, почему остеопластика иногда не получается.
Наращивание костной ткани перед имплантацией — что нужно знать об этом пациентам? — самая важный, самая подробный и самая обширный цикл статей по остеопластике для пациентов. Категорически рекомендовано к прочтению: Часть 1, Часть 2, Часть 3, Часть 4, Часть 5.
Атрофия костной ткани челюстей — откуда берется и как исправляется? — для того, чтобы лечить атрофию челюстей, нужно знать, как она появляется и по каким принципам развивается.
Когда биоматериалы — это вредно — статья о правильном и неправильном использовании материалов для костной пластики.
Успешное наращивание костной ткани перед имплантацией за 10 шагов — очень упрощенный алгоритм достижения результатов в остеопластике.
Имплантация с одновременным наращиванием костной ткани: планирование и принятие решений — о том, что обычно называют «всё-в-один-этап».
Имплантация с одновременным наращиванием костной ткани: алгоритм операции, результаты, проблемы и методы их решения — продолжение предыдущей статьи по методике «всё-в-один-этап».
СДЕЛАНО В КЛИНИКЕ ИН: когда можно говорить о результатах остеопластики — это просто история одного нашего пациента и один клинический случай.
А еще у нас есть сайт implant-in.com где немало публикаций об остеопластике для врачей. Я занимаюсь такими операциями и изучением регенерации вот уже более 15 лет, поэтому можно отследить эволюцию взглядов и подходов к наращиванию костной ткани перед имплантацией за столь длительное время. Интересно вспомнить те же Факторы успеха, которые, что удивительно, вообще не потеряли актуальности.
Кстати, недавно в нашей Телеграм-группе появился раздел "Вопросы стоматологов". Очень рекомендую подписаться и получить возможность обсуждать важные стоматологические темы.
Наш разговор про наращивание костной ткани методом аутотрансплантации мы начнем с уже известной вам схемы из этой статьи:
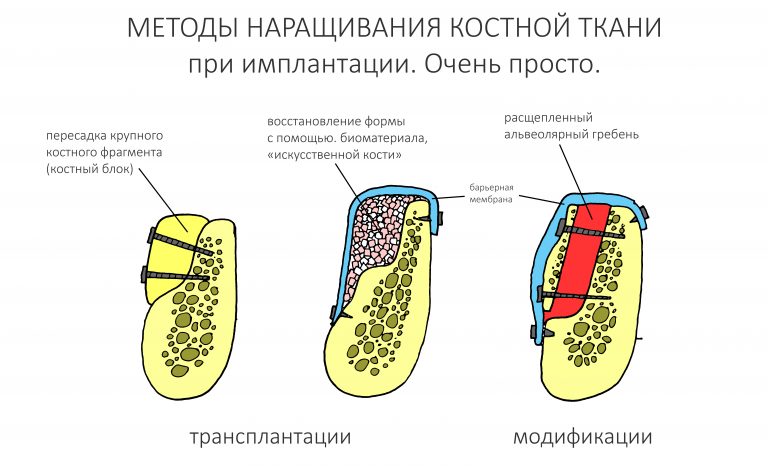
В прошлый раз мы изучали остеотомию, метод из категории «модификаций», когда воссоздание нужного объёма альвеолярного гребня достигается путём перемещения его частей относительно друг друга непосредственно в зоне операции. Иногда при расщеплении используют биоматериалы (тот же остеографт), что переводит метод в категорию «комбинированных», однако, сути это не меняет — нужный объём достигается и без искусственной костной ткани.
Возможности остеотомии ограничены шириной альвеолярного гребня. Чтобы сделать расщепление, у нас должно быть что-то, что можно расщепить. Например, в этом случае методика остеотомии не реализуема в принципе:
Какие варианты по наращиванию костной ткани остаются?
Выбор небольшой: либо направленная костная регенерация (что весьма сложно и дорого, если учесть, что мы имеем дело с первым биотипом кости), либо аутотрансплантация костный фрагментов. (что тоже сложно и травматично, но зато не так дорого).
Относительная дешевизна реализации даже в случаях значительной потери костной ткани — это то, что делает метод пересадки костных блоков очень популярным и востребованным в наше суровое время. Аутотрансплантация прекрасно зарекомендовала себя при работе с I-II биотипами костной ткани, когда из-за атрофических процессов принимающее ложе почти не содержит способных к делению клеточных элементов. Нередко её рассматривают как метод «последнего шанса» — и, опять же, в силу высокой степени надёжности. Поэтому мнение о том, что «пересадка костных блоков устарела», как минимум, ошибочно, а утверждение о том, что «со временем пересаженный костный блок рассасывается» говорит лишь о том, что доктора не совсем понимают, как вообще «работает» остеопластика.
В общем, этот метод однозначно заслуживает вашего внимания.
Преимущества
— это, пожалуй, самый дешёвый способ остеопластики, позволяющий наращивать костную ткань в каких угодно объёмах. Потому что не требует использования биоматериалов, барьерных мембран и остеографтов.
— позволяет с высокой степенью надёжности восстанавливать участки с I-II биотипом костной ткани.
— объём восстанавливаемой кости ограничен только размером пересаживаемых фрагментов. При использовании внеротовых донорских участков — ограничений по объёму, в принципе, нет. Правда, в амбулаторной стоматологии мы используем только внутриротовые донорские участки.
— метод универсальный, с помощью него можно восстанавливать костную ткань в любом участке любой челюсти, как по высоте, так и по ширине.
— обеспечивает достаточную первичную стабильность имплантатов, поэтому нередко применяется совместно с имплантацией.
Недостатки
— высокая травматичность в сравнении с другими методами остеопластики, и это, пожалуй, главный недостаток метода аутотрансплантации. Для того, чтобы кость пересадить — её нужно где-то взять, а для этого следует подобрать донорский участок, выделить костный фрагмент, подготовить его и т. д. По сути, забор аутотрансплантата может превратиться в еще одну операцию.
— значительная техническая сложность. Надо выбрать костный аутотрансплантат нужного размера, подготовить для него ложе, неподвижно зафиксировать и т. д. — и всё это, иногда, в очень тесных условиях. Также необходимым условиям успешного результата является точная подгонка костного блока под принимающее ложе (или наоборот) для обеспечения максимального контакта. А это непросто.
— необходимость специального оборудования. Правильно провести аутотрансплантацию, используя подручные и привычные инструменты, крайне сложно.
— иногда возникает необходимость убирать винты и прочие фиксирующие металлоконструкции. Но не всегда. Иногда, если удаление винтов превращается чуть ли не в отдельную хирургическую операцию, их можно оставить.
Материалы и оборудование
Как я уже написал выше, остеопластика методом аутотрансплантации имеет низкую себестоимость, и поэтому очень нравится как докторам, так и пациентам. Но оборудование для её реализации может себе позволить далеко не каждая клиника. И это ограничивает его широкое распространение.
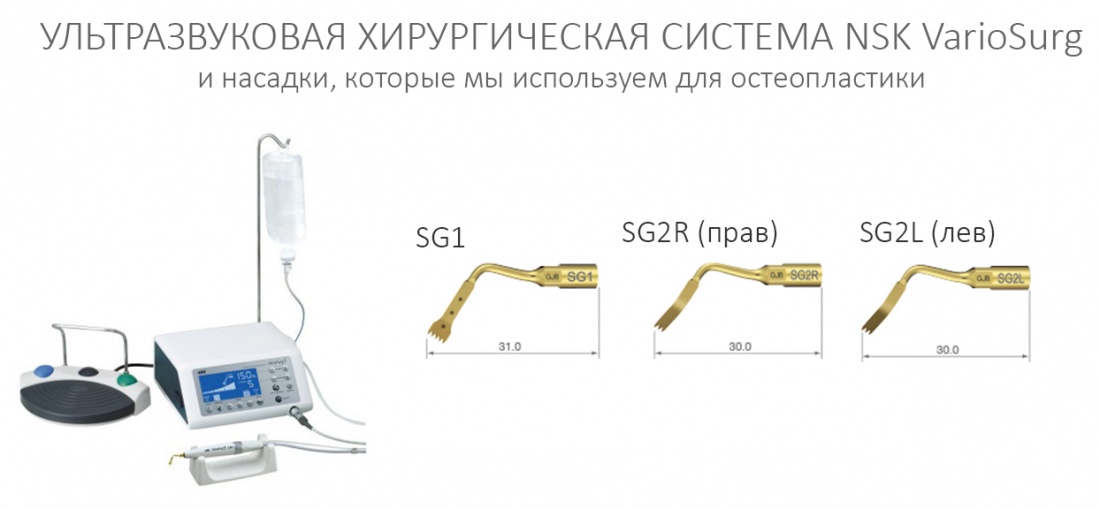
Главный инструмент для работы — ультразвуковая хирургическая установка. Выпускается всеми, но лучшие делают Acteon, Mectron и NSK. В частности, мы используем NSK VarioSurg со следующими насадками:
последние две (SG2R и SG2L) не входят в базовый набор, их нужно докупать отдельно.
Как и любой режущий инструмент, ультразвуковые насадки быстро изнашиваются. В среднем, их хватает на 30-50 рабочих циклов. Затупившимися насадками можно не только сделать ожог кости, но и поломать пьезохирургический наконечник. Поэтому меняйте их вовремя.
В некоторых клиниках (как правило, специализирующихся на челюстно-лицевой хирургии) для забора аутотрансплантата, подготовки ложа и т. д., используют специальные наконечники с микропилами.
Это тоже хорошее решение, но дорогое, сложное и, на мой взгляд, для амбулаторной стоматологии не совсем оправданное.
А вот от чего принципиально стоит отказаться, так это от использования специальных наборов с циркулярными микропилками, типа FRIOS от Dentsply Friadent, придуманный небезызвестным профессором F. Khourry:
Лично моё мнение — хуже этого набора может быть только полное отсутствие инструментов. Нет, он прекрасен для распиливания бараньих черепушек на всяких семинарчиках и мастер-классах, но использовать его на живых пациентах сложно, неудобно и даже опасно. К тому же, он весьма дорогой, стоит чуть дешевле какого-нибудь базового ультразвукового хирургического аппарата. Если он у вас есть — сдайте его в музей неудачных изобретений.
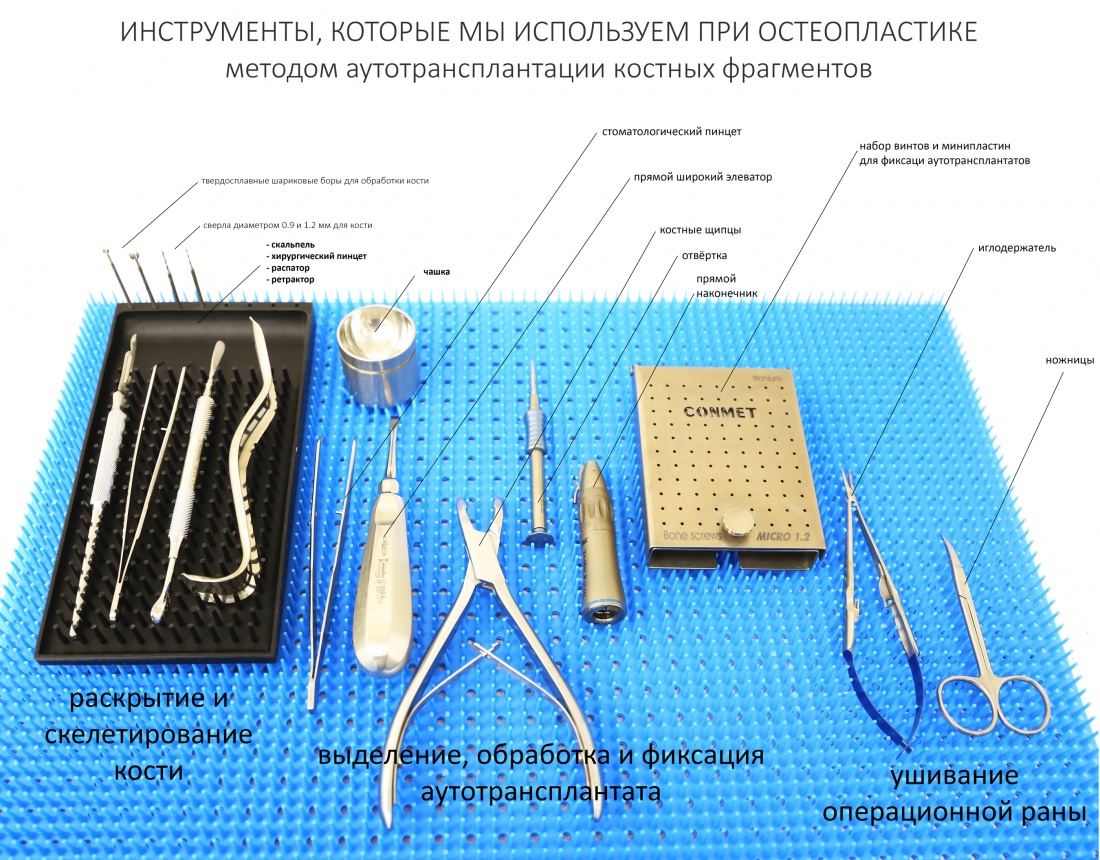
Для фиксации аутотранплантата потребуются винты и минипластины. Традиционно, мы используем металлоконструкции российского производителя, фирмы «Конмет»:
Набор остального инструмента выглядит так:
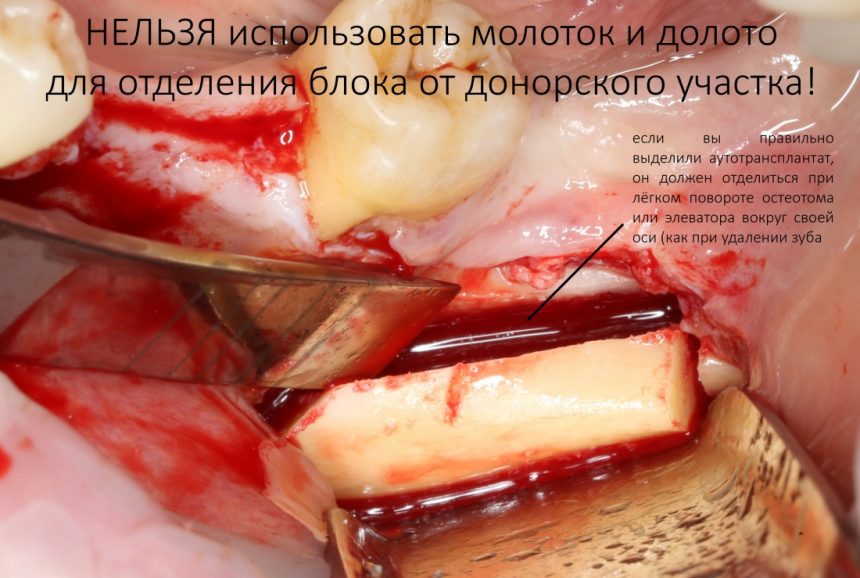
Это всё, что необходимо. Обратите внимание, что мы не используем долото, молоток и ряд других привычных всяким остеорегенераторам, инструментов. Они действительно не нужны.
Этапы операции
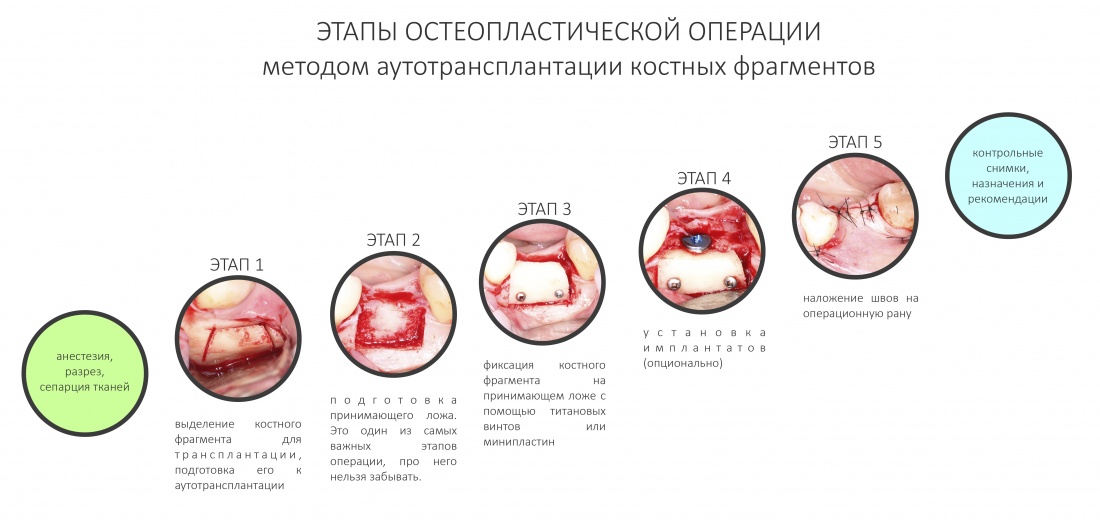
Как и любая хирургическая манипуляция, остеопластическая операция методом аутотрансплантации костных фрагментов состоит из ряда этапов:
Рассмотрим каждый из них, в отдельности.
0. Анестезия, разрез, сепарация тканей.
Нулевой этап, предшествующий любой остеопластической операции, имеющий, однако, в рамках контекста, некоторые особенности.
Мы стараемся избегать седации или общего наркоза, поэтому подобные операции мы всегда проводим под местной анестезией. Её более, чем достаточно. А если учесть, что, в среднем, остеопластика занимает не больше часа, то необходимость наркоза вообще ставится под сомнение. Пациенты переносят такие операции очень легко.
Для работы на нижней челюсти мы проводим проводниковую и инфильтрационную анестезии по такому же принципу, что и для удаления зуба. Область забора блока (в основном, ретромолярная область и наружная косая линия) обезболивается сочетанием инфильтрационной и проводниковой инъекций. Такой анестезии, которая длится более 2-3 часов, с избытком хватает даже на самую сложную операцию.
На верхней челюсти, вследствие анатомических особенностей, аутотрансплантация применяется не так часто. Для неё достаточно инфильтрационной анестезии, прибегать к туберальной приходится крайне редко.
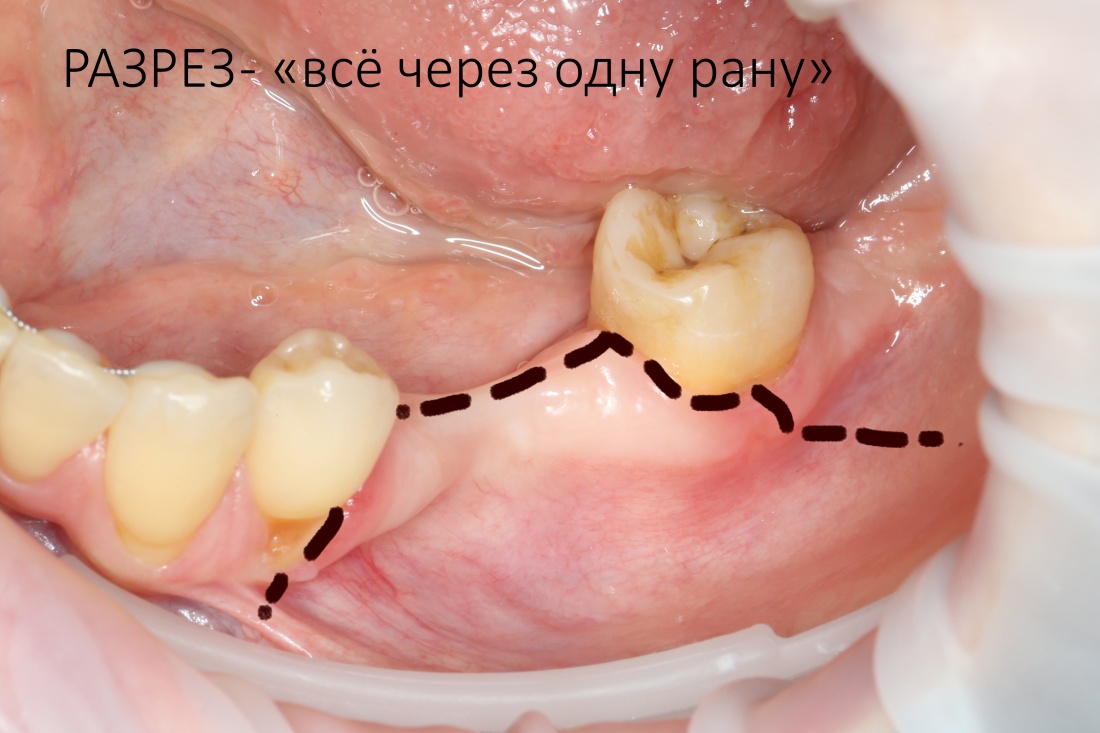
Разрез — идеален по принципу «всё через одну рану». На нижней челюсти — особенно:
Так, мы можем провести всю операцию, от выделения и получения аутотрансплантата до его фиксации, через одну рану. Это удобно, просто и безопасно. Именно поэтому горизонтальная атрофия (по толщине) альвеолярного гребня нижней челюсти на 98% разрешается именно таким способом.
В подбородочной области мы делаем примерно то же самое:
В остальных участках разрез делается точно также, как и при обычной остеопластике. Иногда необходим дополнительный разрез в донорском участке для получения аутотрансплантата.
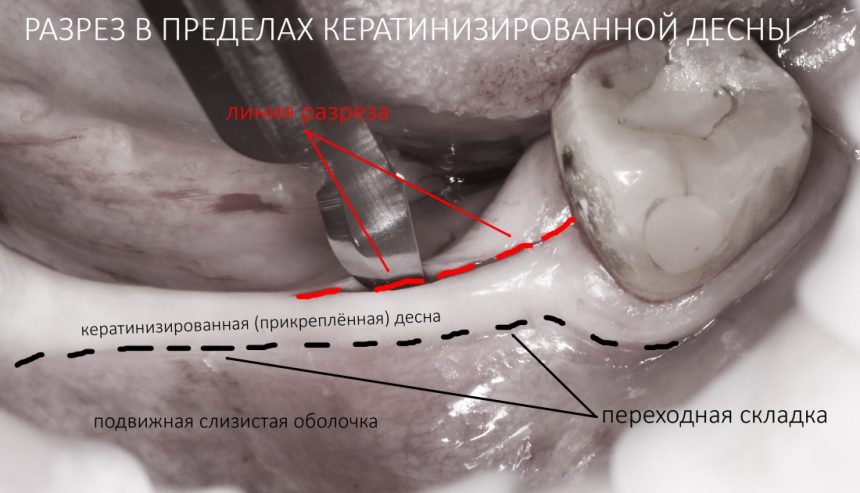
ВАЖНЫЙ МОМЕНТ! Мы стараемся делать разрез в пределах кератинизированной десны. Даже если её совсем не осталось:
Помните о том, что эту рану после операции нужно будет как-то зашить. Правильно и, главное, герметично зашить разрез подвижной слизистой оболочки не так уж и просто. Думайте об этом заранее.
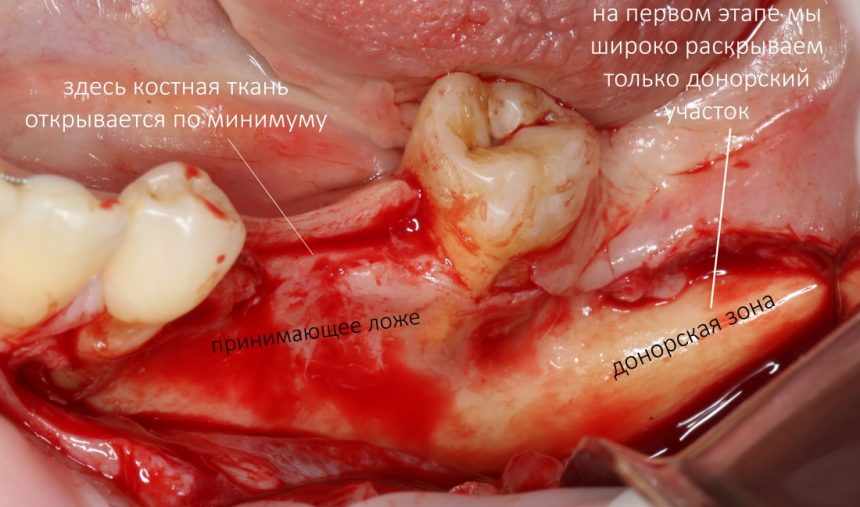
Сепарацию тканей и скелетирование лучше проводить постепенно. Так, на первом этапе мы «раскрываем» донорский участок:
Таким образом, вы хоть немного уменьшите травматичность операции.
ВАЖНЫЙ МОМЕНТ! Не допускайте пересыхания костной ткани! Иногда особо усердные ассистенты орудуют аспиратором настолько эффективно, что, буквально, высушивают открытую костную ткань. Делать этого ни в коем случае нельзя. Если вы пока не работаете в области принимающего ложа - пусть оно кровоточит и заполнится кровью. На первом этапе зоной вашего интереса является исключительно донорский участок.
Кстати, обратите внимание, насколько эластична и растяжима подвижная слизистая оболочка — сделав небольшие послабляющие разрезы (длиной менее 1 см), я открыл просто огромную по площади рану с удобным обзором и пространством для манипуляций.
Не надо сразу резать «много» и «с запасом». Если будет необходимо — увеличьте разрез по ходу операции. Помните, что разрез — это ваш хирургический почерк, от которого должно веять рационализмом. Разрез — это взвешенный компромисс между хорошим обзором и пространством для манипуляций и площадью (читай, травматичностью) операционной раны.
Теперь понимаете, почему я не люблю FRIOS от профессора F. Khourry? Чтобы им работать, нужна гигантская по размеру операционная рана, никак не соответствующая моим представлениям о рациональной и малотравматичной хирургии.
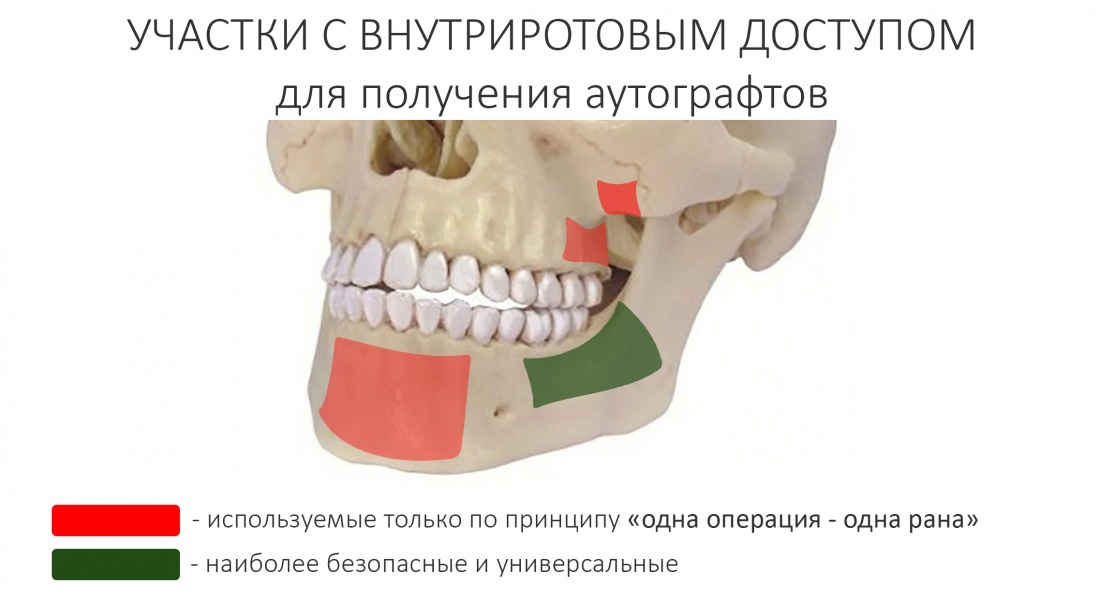
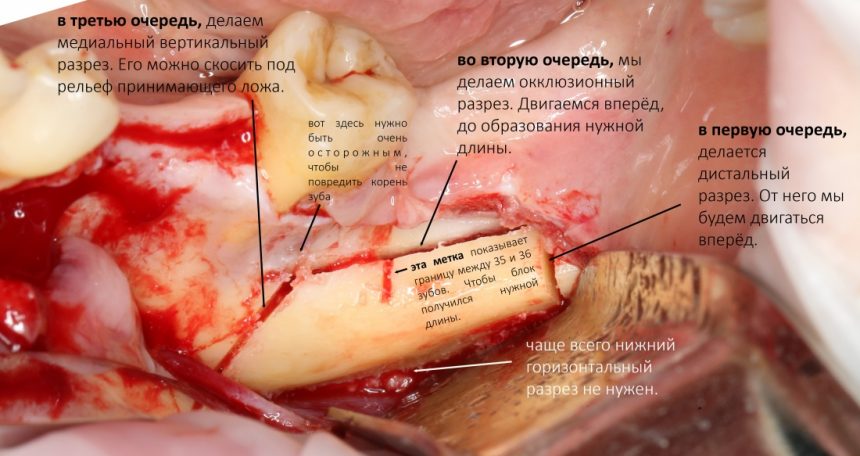
1. Подбор донорской зоны и выделение костного фрагмента
В амбулаторной стоматологической практике мы используем исключительно внутриротовые донорские участки.
Есть методики использования ветви нижней челюсти, венечного отростка, носовой ости (!!!), но я считаю их излишне жестокими — в таких случаях лучше выбрать какой-то другой метод наращивания костной ткани, не предполагающий подобного насилия — ту же остеотомию или НКР.
Для выделения костного фрагмента для аутотрансплантации удобно использовать ультразвуковую хирургическую систему, о которой я писал выше. Последовательность формирования костных разрезов приведена на рисунке:
Для отделения аутотрансплантата мы используем обычный прямой и широкий элеватор. Оставьте молотки и долото последователям доктора Менгеле и прочим садистам.
Просто поверните элеватор (или, как в данном случае, остеотом) вокруг своей оси — точно также, как при удалении зуба, — и блок отделится. Не прикладывайте значительных усилий, если что-то не получается с первого раза — вернитесь к этапу выделения аутотрансплантата с помощью ультразвукового хирургического инструмента.
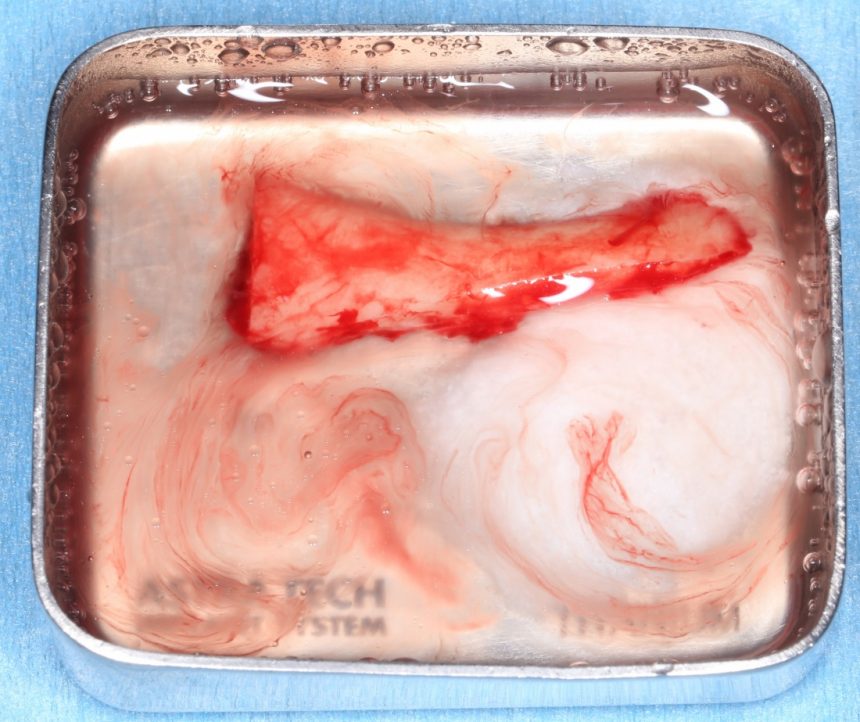
Получившийся костный блок можно поместить в ёмкость с физраствором:
Стоит понимать, что с момента выделения костного аутотрансплантата, его жизнеспособность падает. Поэтому он не должен находиться в физрастворе слишком уж долго.
Некоторое время назад, с целью снижения инфицирования мы добавляли в физраствор антибиотик широкого спектра действия:
Кроме того, мы обильно «перчили» порошком антибиотика костную ткань во время операции. Но потом поняли, что всё это никому не нужная бабуйня — и отказались от антибиотика в физрастворе и порошка в ране.
Также раньше мы обрабатывали блок до фиксации на принимающем ложе:
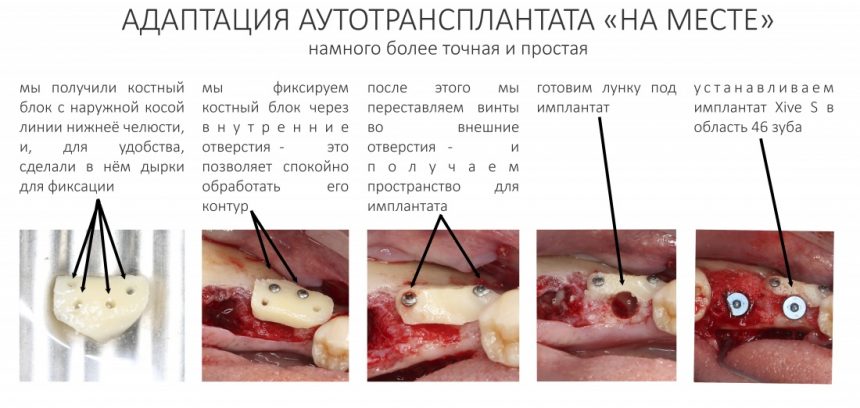
Сейчас этого не делаем, адаптируем, скорее, принимающее ложе, а подгонку блока осуществляем после его фиксации. Следует помнить, что чем больше вы лапаете блок руками, жмёте его щипцами, пилите пилками — тем больше он потом резорбируется.
Поэтому адаптацию аутотрансплантата удобнее проводить после фиксации, стараясь сохранить его максимально целым. Такая подгонка получается намного более точной и простой, чем «традиционная» в руках:
Иными словами, старайтесь не трогать аутокостный блок от слова «вообще». Лучше обратите внимание на подготовку принимающего ложа.
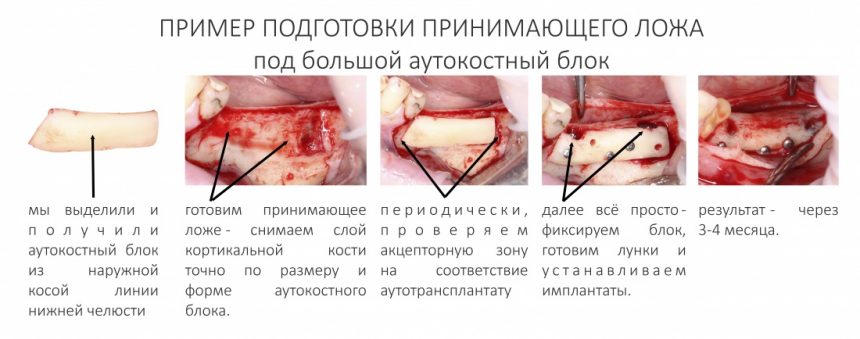
2. Подготовка принимающего ложа
А вот это очень важный этап, значение которого сложно переоценить. С того момента, как мы разобрались в том, что такое «предел роста» и как биотип костной ткани влияет на регенерацию, у нас резко уменьшилось количество осложнений и иных проблем с остеопластикой.
Расскажу вкратце, если вам лень читать информацию по ссылкам.
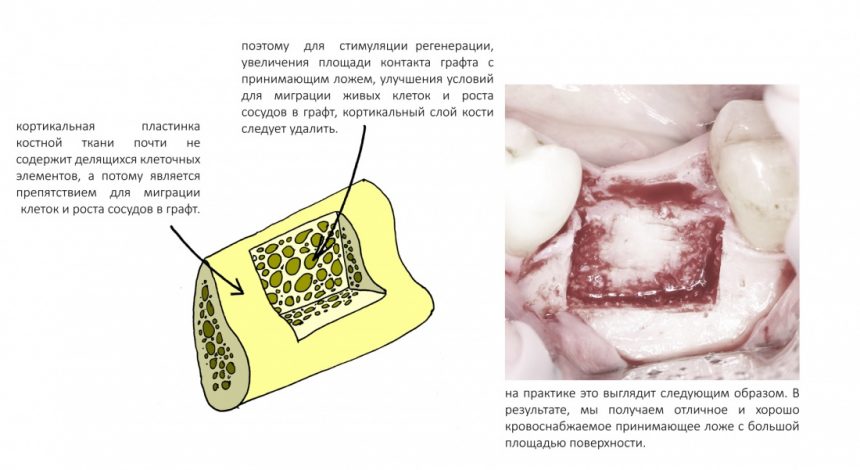
Поскольку кортикальная кость практически не содержит делящихся клеточных элементов (остеобластов), она является, своего рода, препятствием для движения и деления клеток.
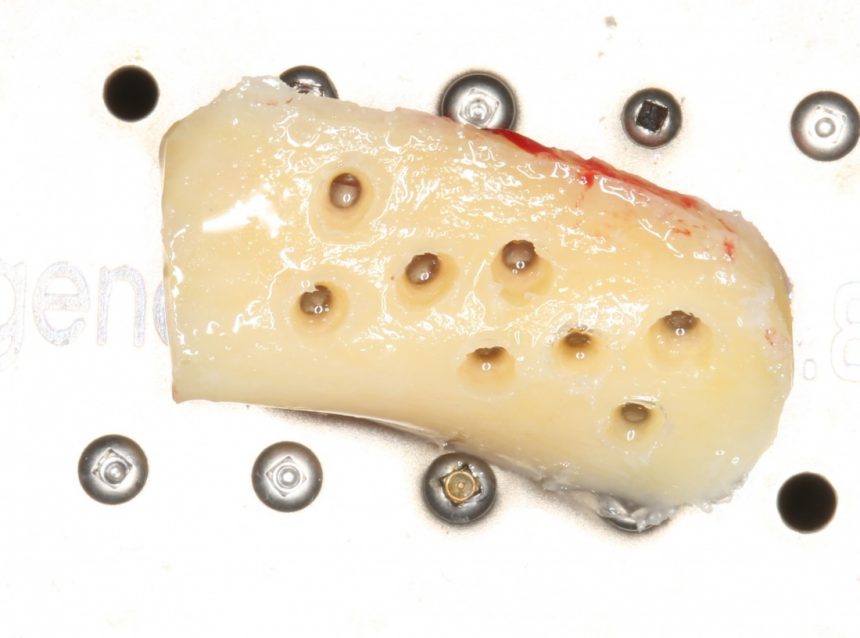
Поэтому прежде, чем вы зафиксируете блок, слой компактной кости следует убрать. Эта процедура преследует еще одну цель — она увеличивает площадь контакта графта с принимающим ложем. Больше площадь — больше клеток попадает в графт, что очень хорошо:
Для точного и аккуратного снятия кортикального слоя, мы используем всё ту же ультразвуковую хирургическую систему. Если её нет — можно воспользоваться твердосплавными борами и прямым наконечником. В идеале, пересаживаемый аутокостный блок должен удерживаться в созданном вами пространстве без всяких винтов.
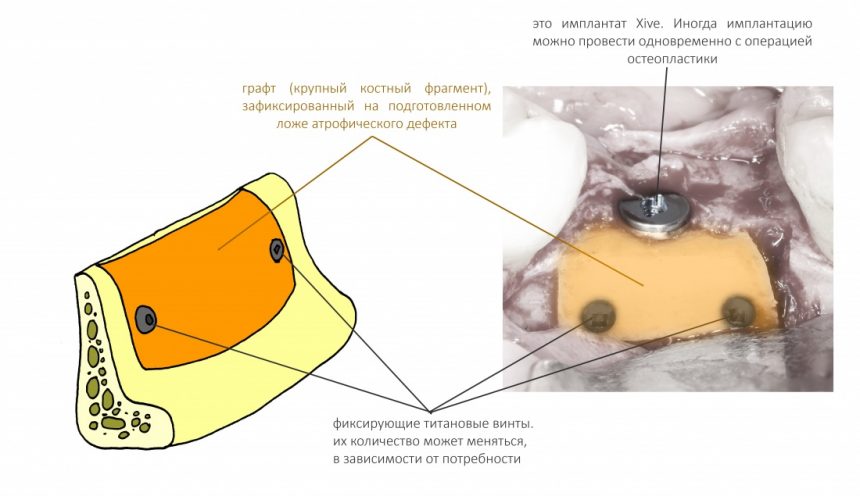
3. Фиксация костного фрагмента на принимающем ложе
О винтах. Делать винты еще проще, чем имплантаты, поэтому на российском стоматологическом рынке производителей металлоконструкций не много, а очень много. Каких-то принципиальных различий между винтами разных марок я не вижу, поэтому мы используем то, что доступно и удобно — «Конмет».
Многих смущают выступающие шляпки, но, на мой взгляд, это хорошо — винты легко находятся и очень просто извлекаются прямо через слизистую:
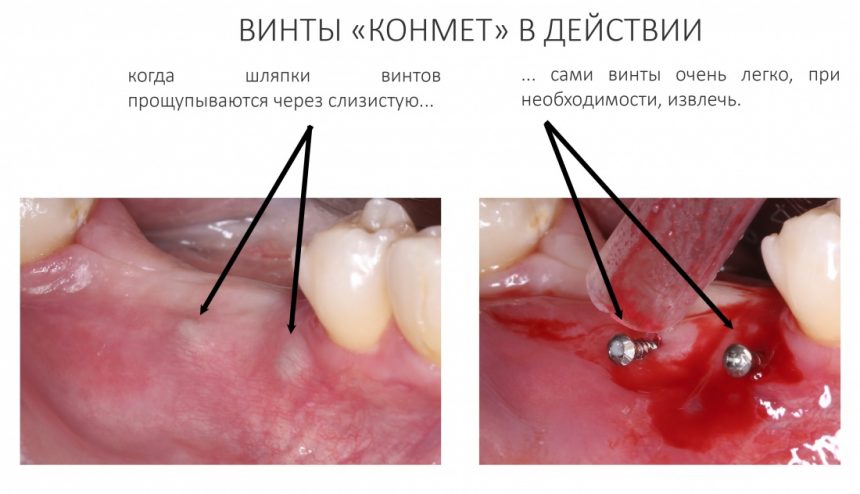 Количество винтов может быть разным, в зависимости от потребности. Потребность — зафиксировать костный блок до полной неподвижности. Если это достигается одним винтом — прекрасно. Двумя — отлично:
Количество винтов может быть разным, в зависимости от потребности. Потребность — зафиксировать костный блок до полной неподвижности. Если это достигается одним винтом — прекрасно. Двумя — отлично:
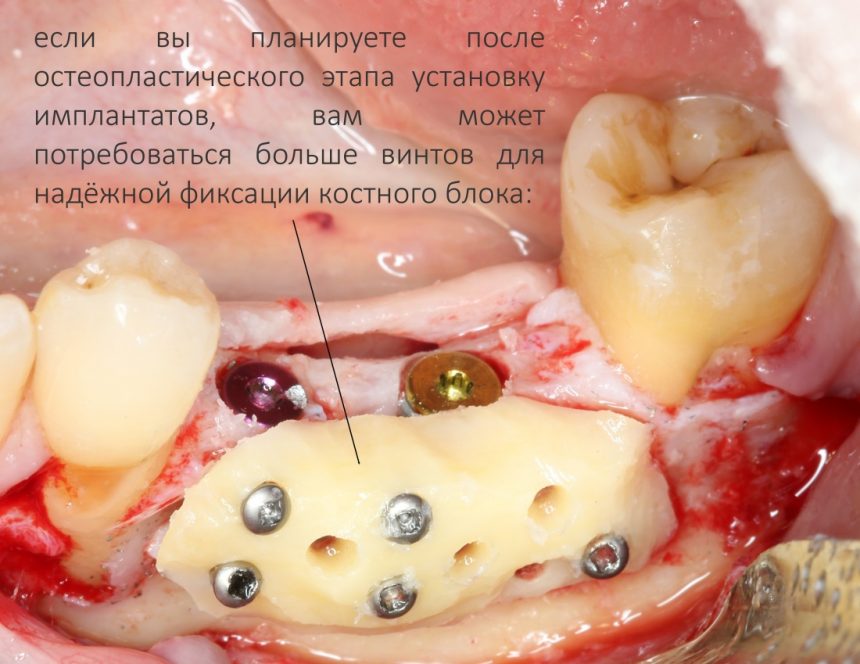
Но бывают случаи (с тем же III-IV биотипом кости), что для надёжной стабилизации костного блока необходимо 3, 4 или даже пять винтов. Особенно это касается операций, если вы сразу после остеопластического этапа планируете установку имплантатов:
Будьте внимательны, следите за тем, чтобы винты не прошли через область предполагаемой лунки имплантата. Иначе испортите фрезы из имплантологического набора, а они очень недешёвые.
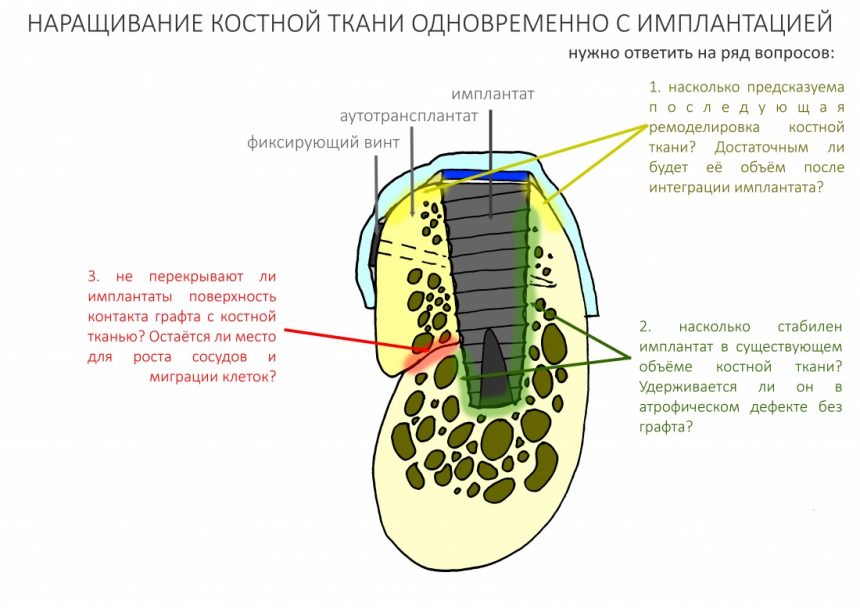
4. Установка имплантата (опционально)
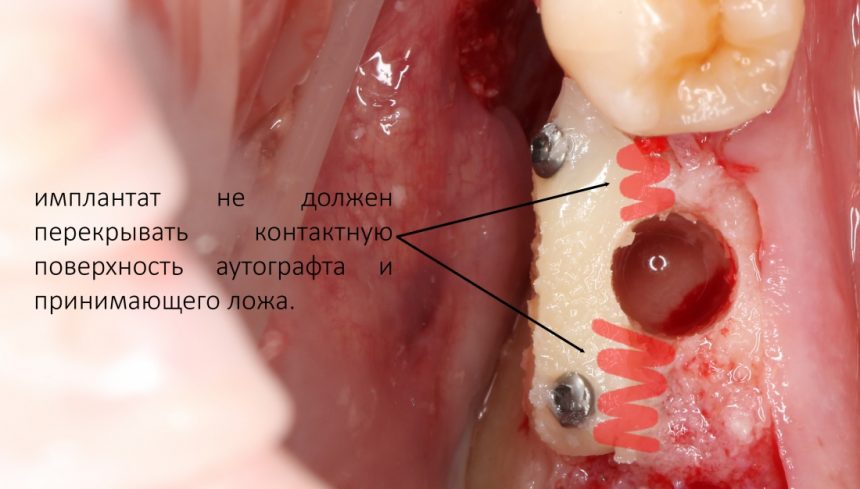
Одним из явных преимуществ данного метода остеопластики является возможность одномоментной установки имплантатов, причём с высокой степенью первичной стабильности. Однако, для этого должен быть соблюдён целый ряд условий, самое главное из которых — после установки имплантатов должна оставаться достаточная площадь контакта между графтом и принимающим ложем:
Если это условие не соблюдается — лучше повременить с установкой имплантатов.
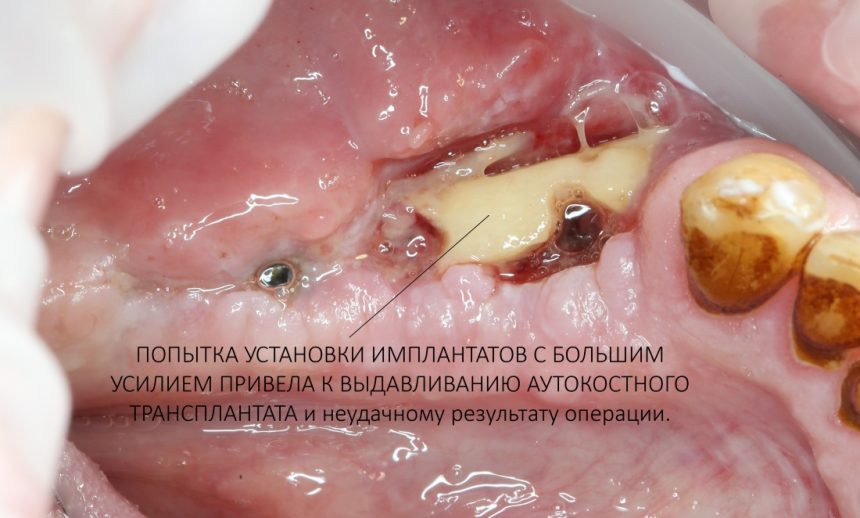
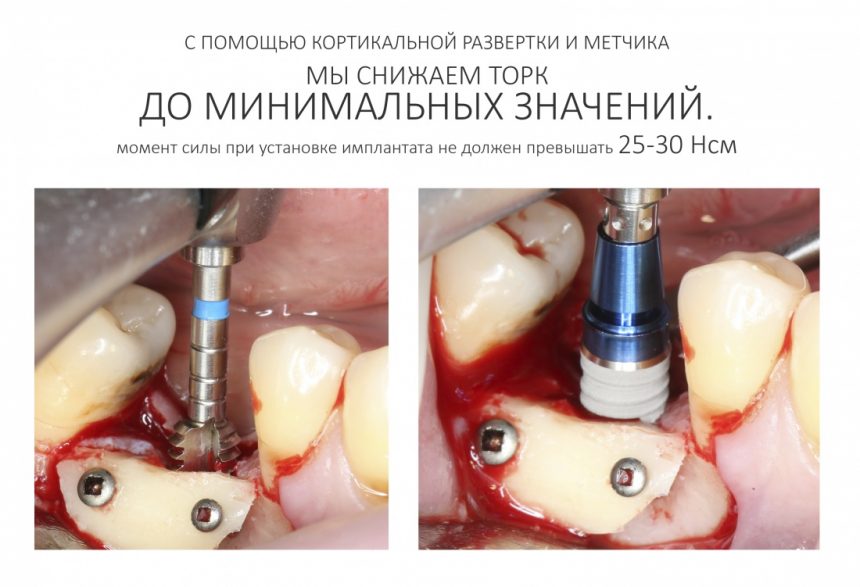
Лунку под имплантат мы готовим по полному протоколу с небольшим «перепрепарированием». Превышение крутящего момента может поломать или сдвинуть костный блок, что, как понимаете, никак не улучшает послеоперационный прогноз.
Поэтому использование кортикальной развёртки и метчика (если имеется) является обязательным этапом:
Конечно, в таких условиях невозможно провести т. н. «немедленную нагрузку» на установленный имплантат. Необходимым условием, фактором успеха остеопластической операции является герметичность послеоперационной раны, а при использовании формирователей десны и, тем более, временных коронок, добиться этого невозможно.
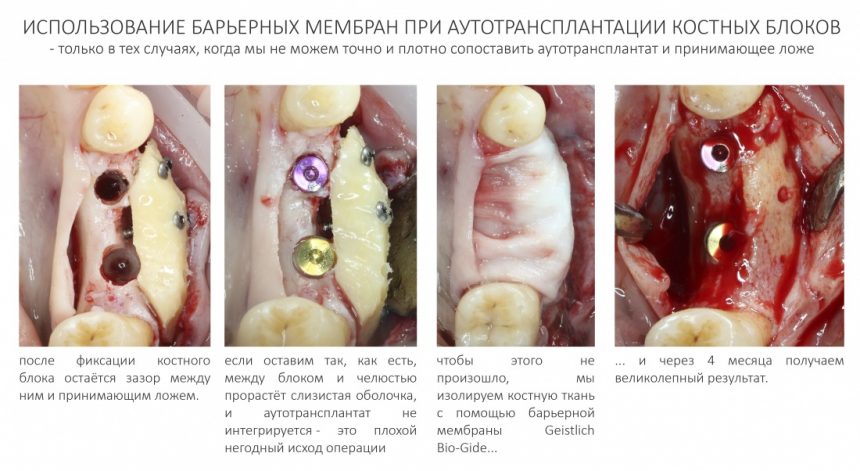
Отдельная тема — это использование биоматериалов, в частности, барьерных мембран во время аутотрансплантации.
Чаще всего, барьерные мембраны не требуются. Но иногда возникают ситуации, когда вы, по каким-то причинам. не можете плотно соединить пересаживаемый аутокостный блок с акцепторной зоной, и между ними остаётся пространство. В таких случаях, имеет смысл изолировать область операции с помощью барьерной мембраны, иначе проросшие между аутотрансплантатом и альвеолярной костью мягкие ткани просто не дадут им срастись:
Все истории о том, что костный блок, закрытый барьерной мембраной, «меньше резорбируется», не говоря уже о рекомендациях использования ксенографтов для «снижения резорбции» — это заблуждение. Резорбция пересаженного костного блока происходит совсем по другим причинам, и ни барьерная мембрана, ни килограмм Geistlich Bio-Oss не в силах её остановить.
Поэтому используйте биоматериалы с умом. На 99% — это лишний геморрой для вас и лишние расходы для ваших пациентов.
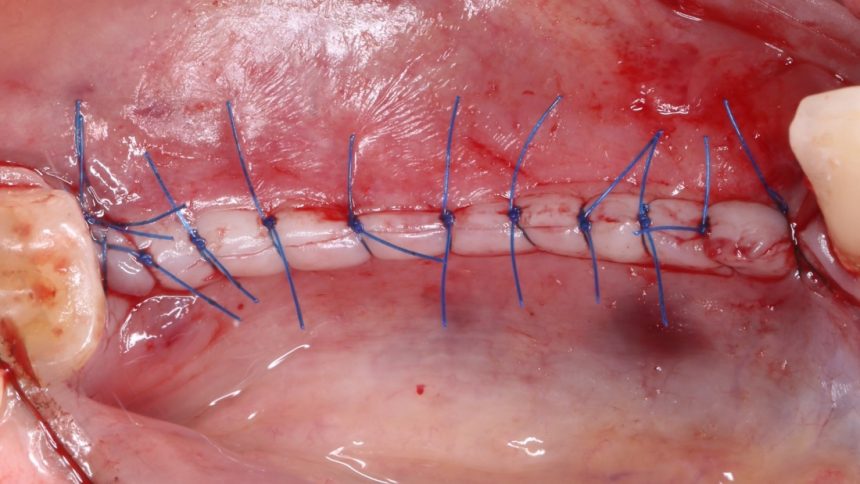
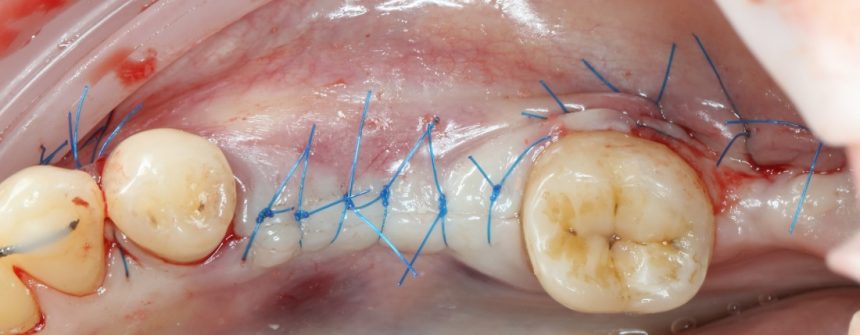
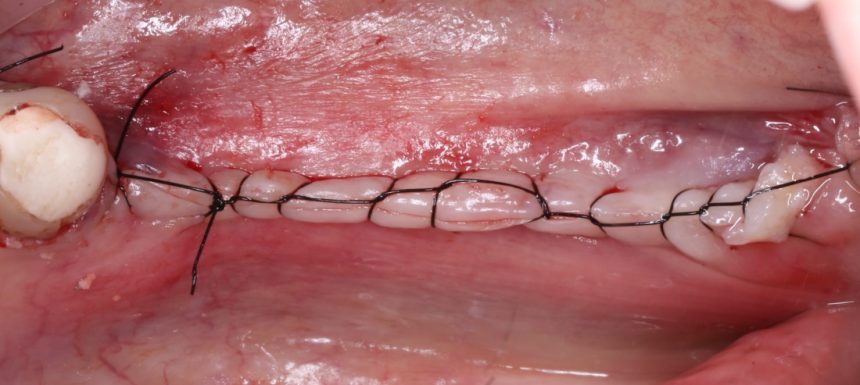
5. Наложение швов на операционную рану
Открою вам маленький секрет — если вы правильно сформировали операционную рану на этапе разрезов, то у вас не возникнет проблем с её ушиванием. Чаще всего, вам даже не потребуется рассекать периост для того, чтобы мобилизовать слизистую:
Для наложения швов мы используем только монофиламентный нерезорбируемый шовный материал, типа Пролена, Полипропилена, Резолона и т. д. Диаметр нити — 5-0, игла может быть любой, это не принципиально.
Я бы рекомендовал воздержаться от ушивания раны Викрилом или любым другим полифиламентным и, тем более, резорбируемым материалом. Да, с точки зрения комфорта, он лучше, не колется, его можно не снимать. Однако, все полифиламентные нити крайне не гигиеничны, а это может сказаться на результате операции.
Мы используем два типа хирургического шва, узловой и непрерывный. Первый — в тех случаях, когда мы имеем дело с очень небольшим объёмом кератинизированной десны и, как следствие, угрозой деформации тканей из-за натяжения нити. К тому же, узловой шов проще, а случайно разорванная нить не приводит к необходимости начинать ушивание сначала.
Существенный минус такого типа швов — дискомфорт, который он доставляет пациентам. Все эти торчащие концы узлов раздражают слизистую оболочку и язык, жить с ними очень неудобно. Иногда с помощью Гуттаката (нагревателя для гуттаперчи, что-то вроде маленького паяльника), мы оплавляем кончики, но это спасает ситуацию лишь отчасти. Поэтому значительно чаще мы используем непрерывный шов:
Он удобнее для пациентов, а его наложение требует меньше времени, чем узловые швы. Однако, технически он более сложный, а расхождение одной из лигатур приводит к тому, что весь шов провисает и становится негерметичным. А это уже может сказаться на результате хирургической операции.
6. Рекомендации и назначения
В общих чертах, рекомендации и назначения после операции остеопластики приведены здесь>>, я не вижу смысла повторяться. Более того, там есть сформированная памятка в формате PDF, её можно скачать, откорректировать и раздавать пациентам. Остановлюсь лишь на нескольких очень важных моментах.
1. Послеоперационные осмотры назначаются индивидуально, первый — через день, а дальше — по обстоятельствам. Назначив их через неделю или две после операции (да-да, такое бывает в клиниках, где имплантолог выходит только «под пациентов», 1-2 раза в неделю), вы оставляете пациентов без присмотра со всеми вытекающими. То есть, с невероятно высоким риском осложнений.
2. Предупреждайте пациента заранее обо всех возможных явлениях. Для послеоперационного периода характерны как отёки и гематомы, так и болезненные ощущения. Их интенсивность и продолжительность — штука сугубо индивидуальная. Большой отёк и гематомы на лице вовсе не значат, что «всё плохо», и наоборот — отсутствие какой-либо послеоперационной симптоматики отнюдь не признак «успешной операции». Подробности здесь>>
3. Рационально подходите к антибактериальной и противовоспалительной терапии. Не надо устраивать ковровые бомбардировки Аугментином по 1000 мг 3 раза в день и Кеторолом на каждые 4 часа. Назначьте минимум, и, исходя из симптоматики, корректируйте в ходе послеоперационных осмотров — именно для этого они и предназначены.
Каких-то специфических послеоперационных рекомендаций именно для этого метода остеопластики нет. Если вы всё сделали правильно, послеоперационные симптомы пройдут через, максимум, через неделю. Через 10-14 дней можно снять швы — и ждать интеграции костного блока и имплантатов.
Сколько нужно ждать до установки имплантатов или формирователей десны?
Про это тоже есть статья на моём сайте. Рекомендую почитать>>
Мы ждём з-4 месяца, не больше. К этому времени формируется первичная костная мозоль (остеоид), в котором высоко содержание активно делящихся клеток (остеобластов), но относительно слабая минерализация за счёт небольшого количества остеоцитов. Как раз в этот период, мы получаем наилучшую для работы костную ткань — в состоянии активной регенерации, не слишком плотную и удобную для обработки:
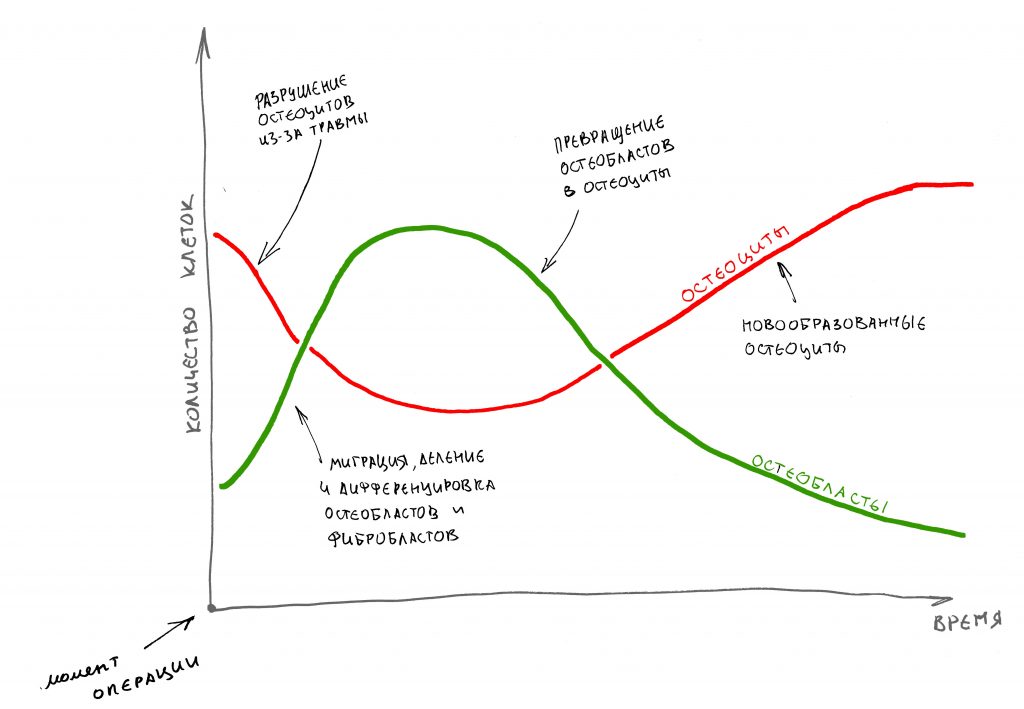
Многие доктора рекомендуют ждать дольше — минимум, 6-9 месяцев, объясняя это необходимостью получения «очень плотной кости». Но…. для успешного продолжения работы, нам нужна не «плотная», а «жизнеспособная» костная ткань. В конце концов, перелом какой-нибудь трубчатой кости конечностей срастается за месяц, а мы ждём регенерации плоских костей, которые намного лучше кровоснабжаются и регенерируют по полгода и более. Где тут здравый смысл?
Продолжение лечения
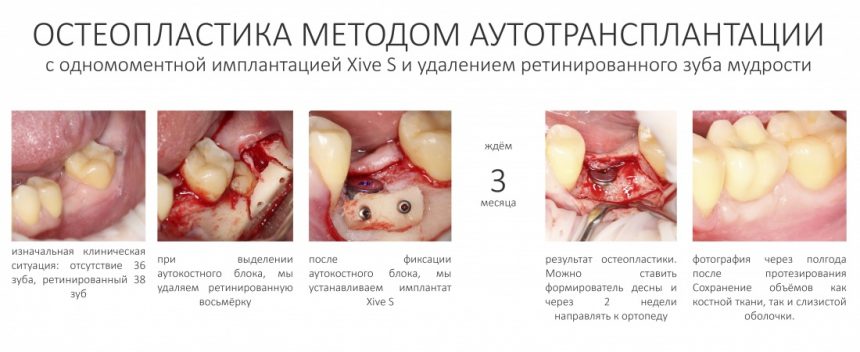
Правильно подбирая клинические ситуации, последовательно и с пониманием реализуя все этапы аутотрансплантации, мы можем получать отличные результаты с минимальными затратами и усилиями:
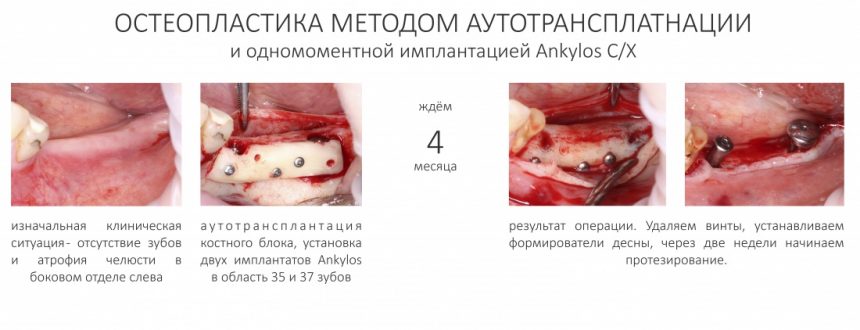 Другой метод остеопластики в области одного зуба стоил бы в два раза дороже:
Другой метод остеопластики в области одного зуба стоил бы в два раза дороже:
Подобных клинических случаев я могу привести очень и очень много — благо, это самая частая методика остеопластики, применяемая в нашей клинике. Вы и сами можете познакомиться с ними, если обратитесь к хэштегу «остеопластика» нашего сайта.
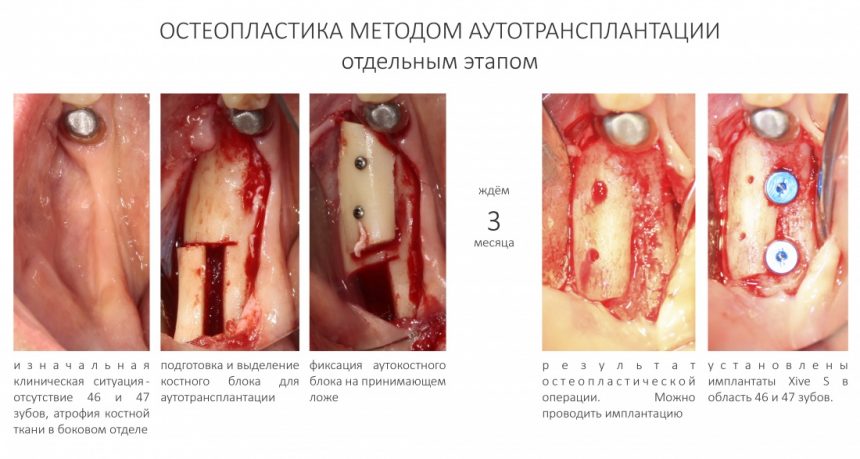
Не так часто, но иногда мы проводим остеопластику отдельным этапом:
* * *
В прошлый раз мы с вами обсуждали остеопластику методом остеотомии. Сегодня я рассказал вам об аутотрансплантации костных фрагментов. В следующий раз мы поговорим о самом модном методе наращивания костной ткани — направленной костной регенерации, её еще называют НКР или GBR (Guided Bone Regeneration). А после, я покажу вам самые сложные, комбинированные методы остеопластики.
Спасибо, что дочитали до конца. Оставить комментарии и задать вопросы можно прямо под этой статьей.
И конечно, не забудьте подписаться на нашу группу в Телеграм — это лучший способ следить за новыми публикациями и новостями Уютной КЛИНИКИ ИН.
С уважением, Станислав Васильев.