Внезапно вспомнил, что мы невероятно круты в плане наращивания костной ткани перед имплантацией. Настолько круты, что коллеги, не имеющие возможностей или условий для проведения остеопластических операций, направляют к нам своих пациентов, приезжают в нашу клинику на учебу, а мы считаем большой честью и своим профессиональным долгом оказать им всё необходимое содействие. На мой взгляд, идеальный вариант — это когда доктор САМ привозит своего пациента на остеопластику и САМ участвует в операции и реабилитации. В конце концов, не всю жизнь направлять — когда-то нужно научиться всё делать самому.
Нет, мы не проводим семинары или мастер-классы для докторов, не организуем «закрытые клубы» и стоматологические аквадискотеки. Вместо этого, мы открыто, свободно и без предоплаты публикуем множество материалов, посвященных важным вопросам костной регенерации, в том числе для пациентов. Взять хотя бы цикл статей об остеопластике — никто ничего подобного никогда не писал и не делал. А зря.
Для создания публикаций мы используем только собственный опыт и знания, собственноручно рисуем картинки, делаем подборки из фото. Иногда это занимает значительно время. Всё, что вы видите — это наши пациенты. На каждой фотографии вы видите живого человека, великодушно разрешившего нам использовать его стоматологический опыт для вашего образования. На мой взгляд, замазывание и вымарывание снимков с целью сохранения вашей нежной психики — это высшая степень ханжества по отношению к этим людям, доверившим нам своё здоровье, испытывающим ряд неудобств лишь для того, чтобы вы как можно лучше разобрались в теме.
Сегодняшней статьей я начинаю серию профессиональных публикаций о методах наращивания костной ткани. «Профессиональных» — значит, предназначенных, в первую очередь для докторов, хирургов-имплантологов. Мы публикуем её открыто, на сайте уютной Клиники ИН, справедливо полагая, что вы, наши дорогие, но далекие от стоматологии друзья, найдете её полезной и интересной. В конце концов, успех стоматологического лечения — это всегда результат взаимодействия двух человек, врача и пациента. Чем больше пациент знает, чем он лучше понимает и чем глубже разбирается в проводимых ему процедурах — тем лучше, безопаснее и эффективнее они будут проходить. Если вам, уважаемые друзья, при подготовке к дентальной имплантации предстоит наращивание костной ткани — я рекомендую к прочтению всё то, что написано ниже.
Для быстрого погружения в тему, я рекомендую почитать более ранние публикации на нашем сайте:
Имплантология. Черты будущего — о законах Артура Кларка, переложенных на хирургию полости рта и имплантологию
Куда уходит костный блок? — о причинах резорбции пересаженных костных блоков и долгосрочных результатах остеопластики
Сколько нужно ждать после операции наращивания костной ткани? И когда можно проводить имплантацию? — одна из самых популярных статей на нашем сайте, что еще раз подтверждает актуальность поставленных вопросов.
О выборе метода наращивания костной ткани и неудачных результатах — публикация о том, почему остеопластика иногда не получается.
Наращивание костной ткани перед имплантацией — что нужно знать об этом пациентам? — самая важный, самая подробный и самая обширный цикл статей по остеопластике для пациентов. Категорически рекомендовано к прочтению: Часть 1, Часть 2, Часть 3, Часть 4, Часть 5.
Атрофия костной ткани челюстей — откуда берется и как исправляется? — для того, чтобы лечить атрофию челюстей, нужно знать, как она появляется и по каким принципам развивается.
Когда биоматериалы — это вредно — статья о правильном и неправильном использовании материалов для костной пластики.
Успешное наращивание костной ткани перед имплантацией за 10 шагов — очень упрощенный алгоритм достижения результатов в остеопластике.
Имплантация с одновременным наращиванием костной ткани: планирование и принятие решений — о том, что обычно называют «всё-в-один-этап».
Имплантация с одновременным наращиванием костной ткани: алгоритм операции, результаты, проблемы и методы их решения — продолжение предыдущей статьи по методике «всё-в-один-этап».
СДЕЛАНО В КЛИНИКЕ ИН: когда можно говорить о результатах остеопластики — это просто история одного нашего пациента и один клинический случай.
А еще у нас есть сайт implant-in.com где немало публикаций об остеопластике для врачей. Я занимаюсь такими операциями и изучением регенерации вот уже более 15 лет, поэтому можно отследить эволюцию взглядов и подходов к наращиванию костной ткани перед имплантацией за столь длительное время. Интересно вспомнить те же Факторы Успеха, которые, что удивительно, вообще не потеряли актуальности.
Кстати, у нас есть группа в Телеграм, где недавно появился раздел "Вопросы стоматологов". Я рекомендую подписаться, чтобы быть в курсе обсуждаемых тем.
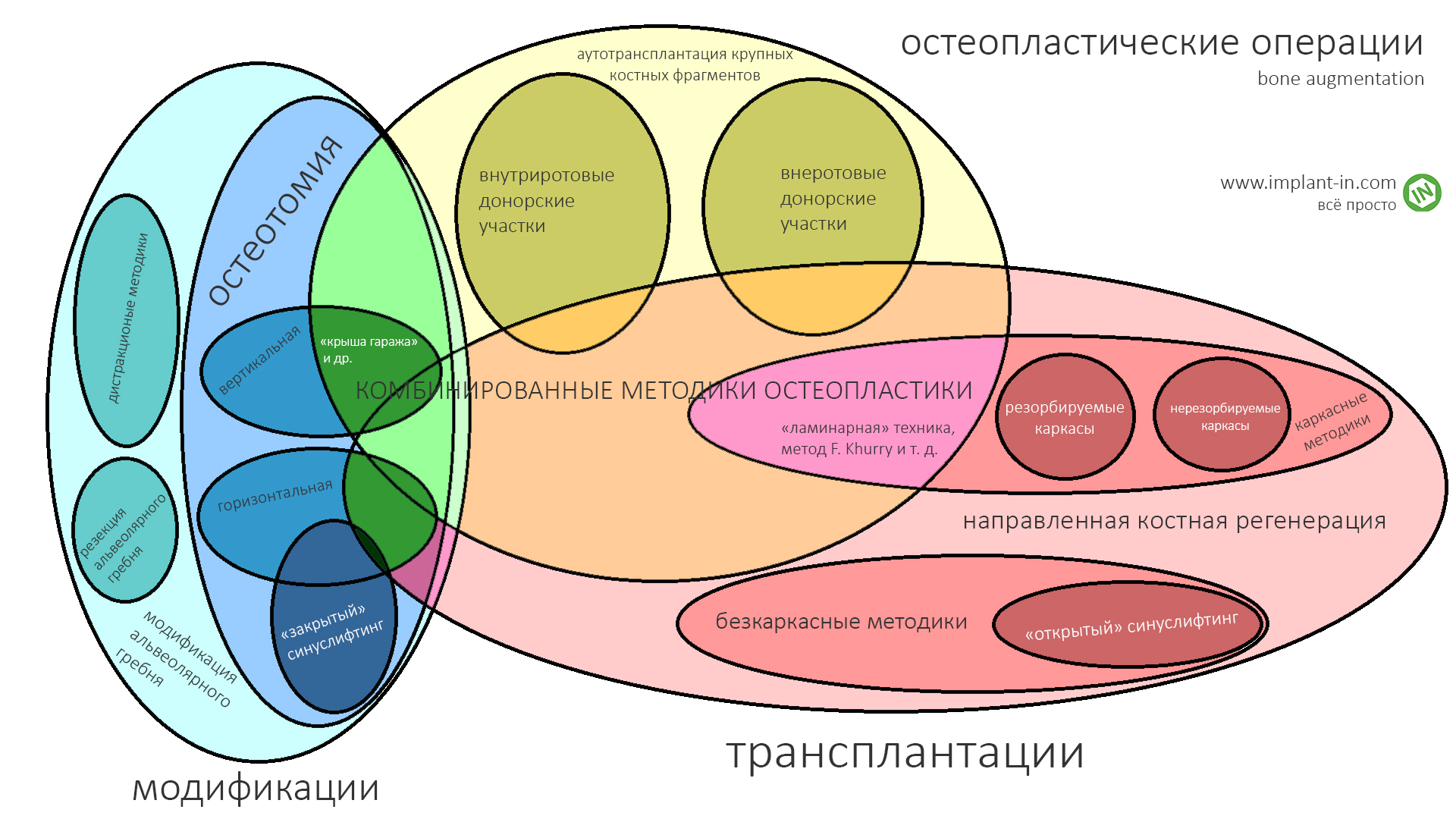
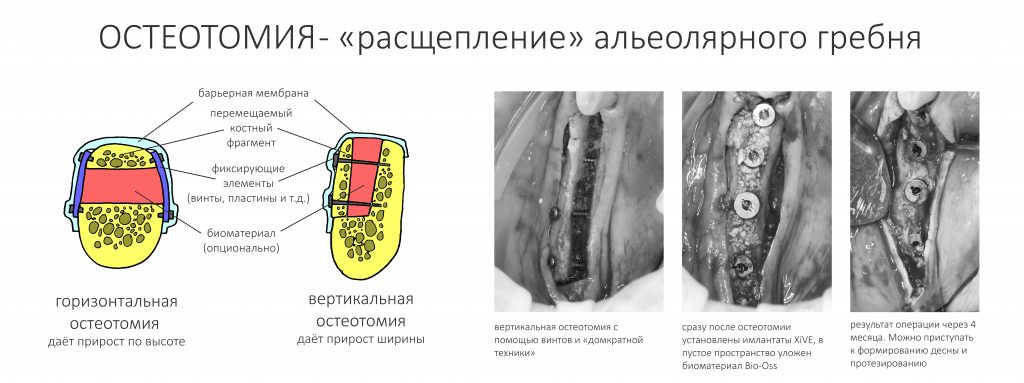
Начнем со схемы-классификации остеопластических операций:
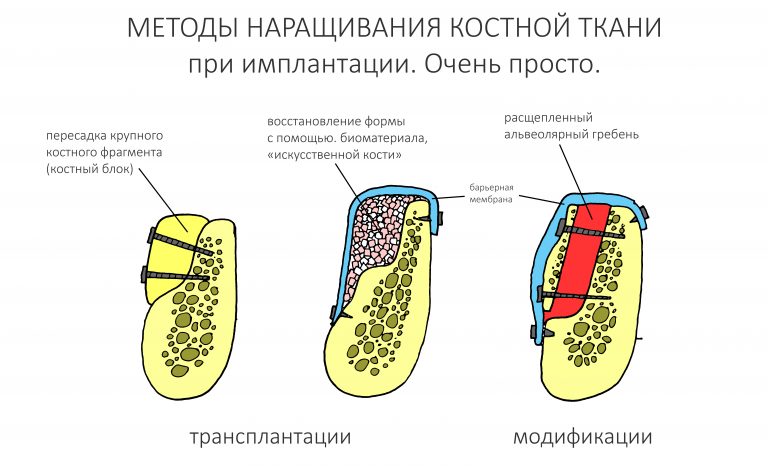
Я подготовил её для своих лекций, на ней отражены все существующие методики наращивания костной ткани. Есть еще одна схема, которую я когда-то нарисовал для пациентов. Для кого-то она будет более понятной.
Конечно, существует масса сочетаний методов и модификаций методов по авторам, но сути это не меняет — есть методы трансплантации, есть различные методы костной модификации.
К модификациям, т. е. к изменению геометрических параметров альвеолярного гребня путем перемещения различных его частей относятся различные варианты остеотомий, расщепления альвеолярного гребня. Именно с ним мы начинаем свой рассказ о методах остеопластики.
Классификация
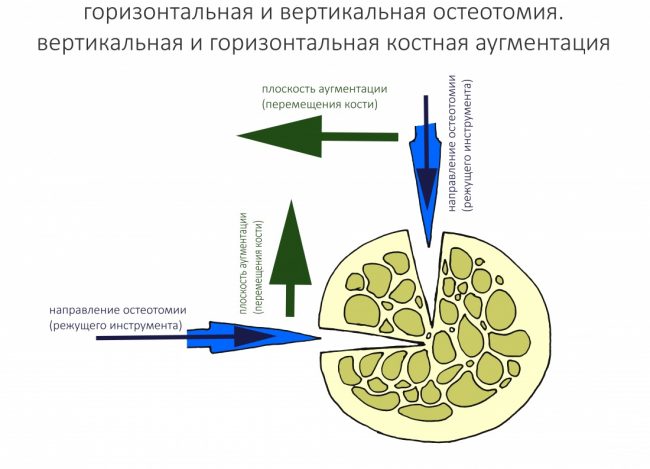
В этом простом вопросе, существует некоторая путаница. Нередко доктора, не говоря уже о пациентах, путают направление остеотомии с направлением аугментации. Стоит внести ясность.
Остеотомия — это направление движения режущего инструмента. Иными словами, если мы хотим переместить костный фрагмент вверх, то делаем разрез горизонтально — и это будет вертикальная аугментация и горизонтальная остеотомия. И наоборот, вертикальная остеотомия предполагает расширение альвеолярного гребня в ширину — и такое мы назовём горизонтальной аугментацией.
Да, существуют и другие варианты — косая остеотомия, мезиализация или дисталлизация костного фрагмента, но используются они редко, поэтому обсуждать их не будем.
Суть остеотомии как метода остеопластики
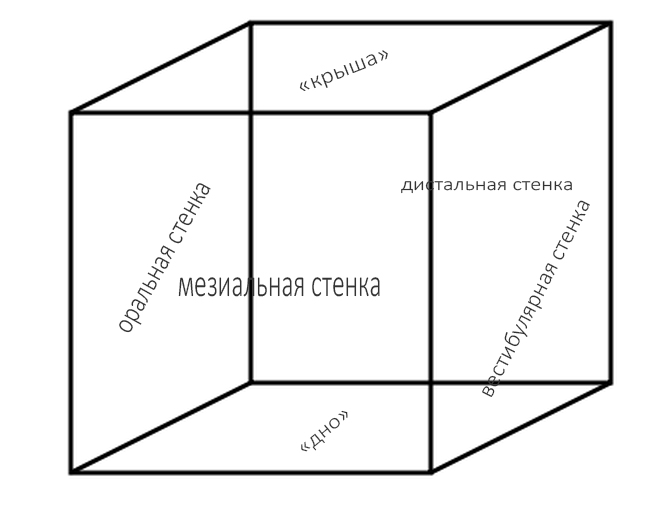
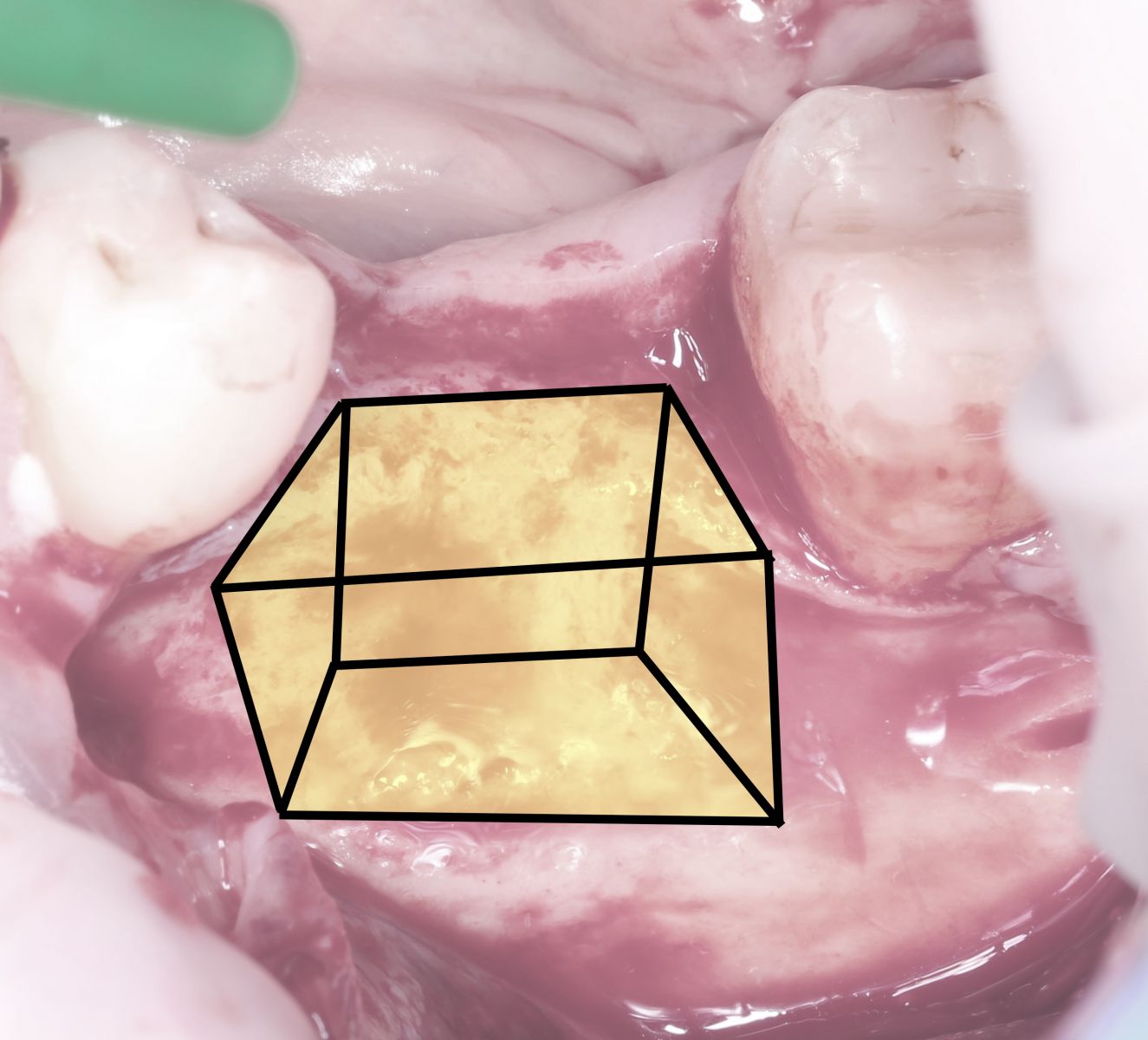
Напомню про коробку. Любой костный дефект мы можем представить в виде коробки, у которой отсутствует одна или несколько стенок.
Как-то так:
Операция остеопластики, как бы способом мы её ни выполняли, складывается из трех пунктов:
1. Восстановить коробку. То есть, воссоздать все стенки дефекта.
2. Удержать эти стенки на время, достаточное для регенерации костной ткани.
3. «Запуск» процесса регенерации.
Первый пункт можно реализовать разными способами: с помощью барьерных мембран, сеток, тентовых винтов, пластин и т. д. Мы также можем использовать аутокостные фрагменты — пластины, блоки и т. д.
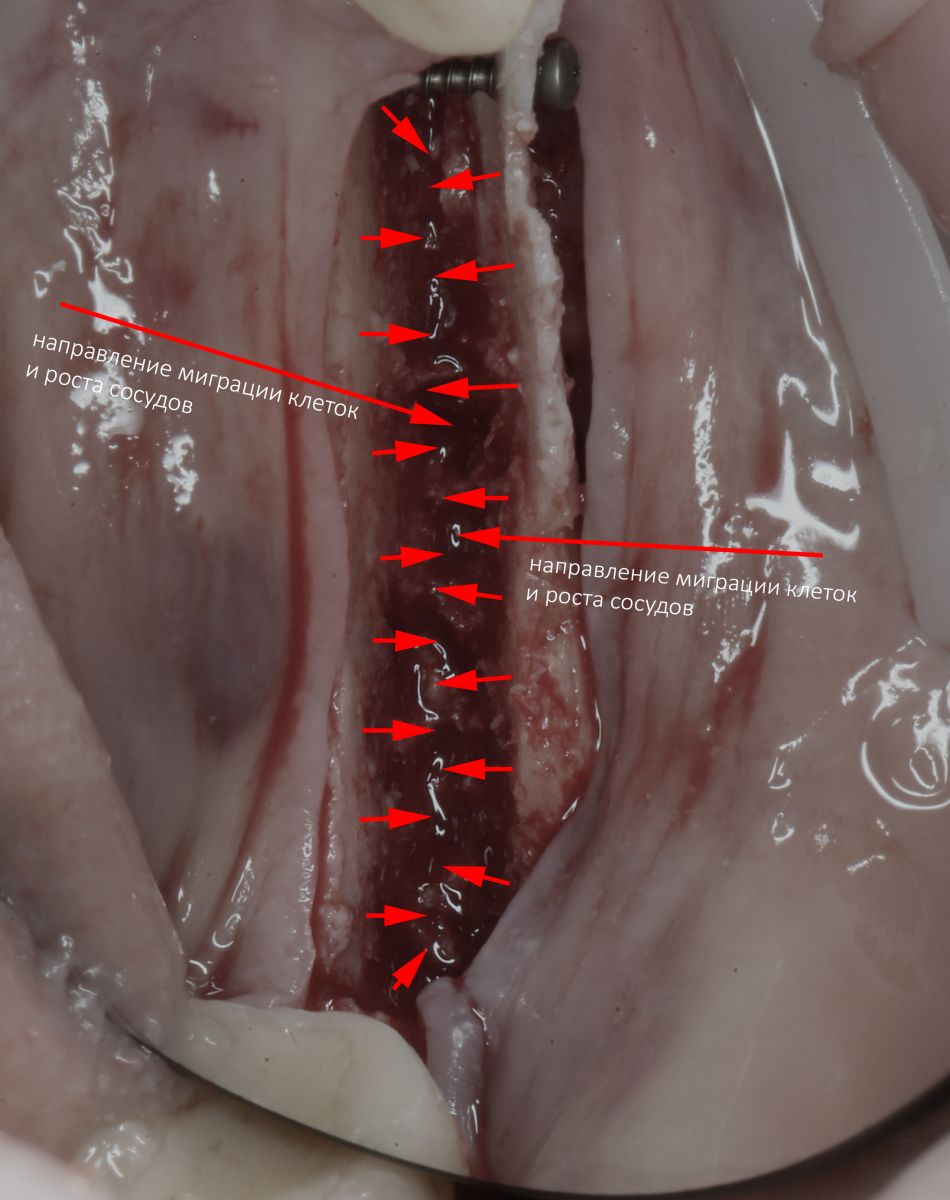
Второй пункт выполнить несколько сложнее. Ведь для регенерации костной ткани требуется время, и всё это время вся наша построенная конструкция должна быть мало того, что неподвижна, но и не препятствовать миграции клеток, росту сосудов и другим физиологическим процессам, сопровождающим регенерацию.
Третий пункт в сравнении с двумя выглядит еще более запутанным. Как запустить регенерацию костной ткани? Что является её пусковым механизмом? И вот тут нам придётся вспомнить университетский курс по гистологии и физиологии. Вкратце, я напоминал про это здесь>>, рекомендую перечитать.
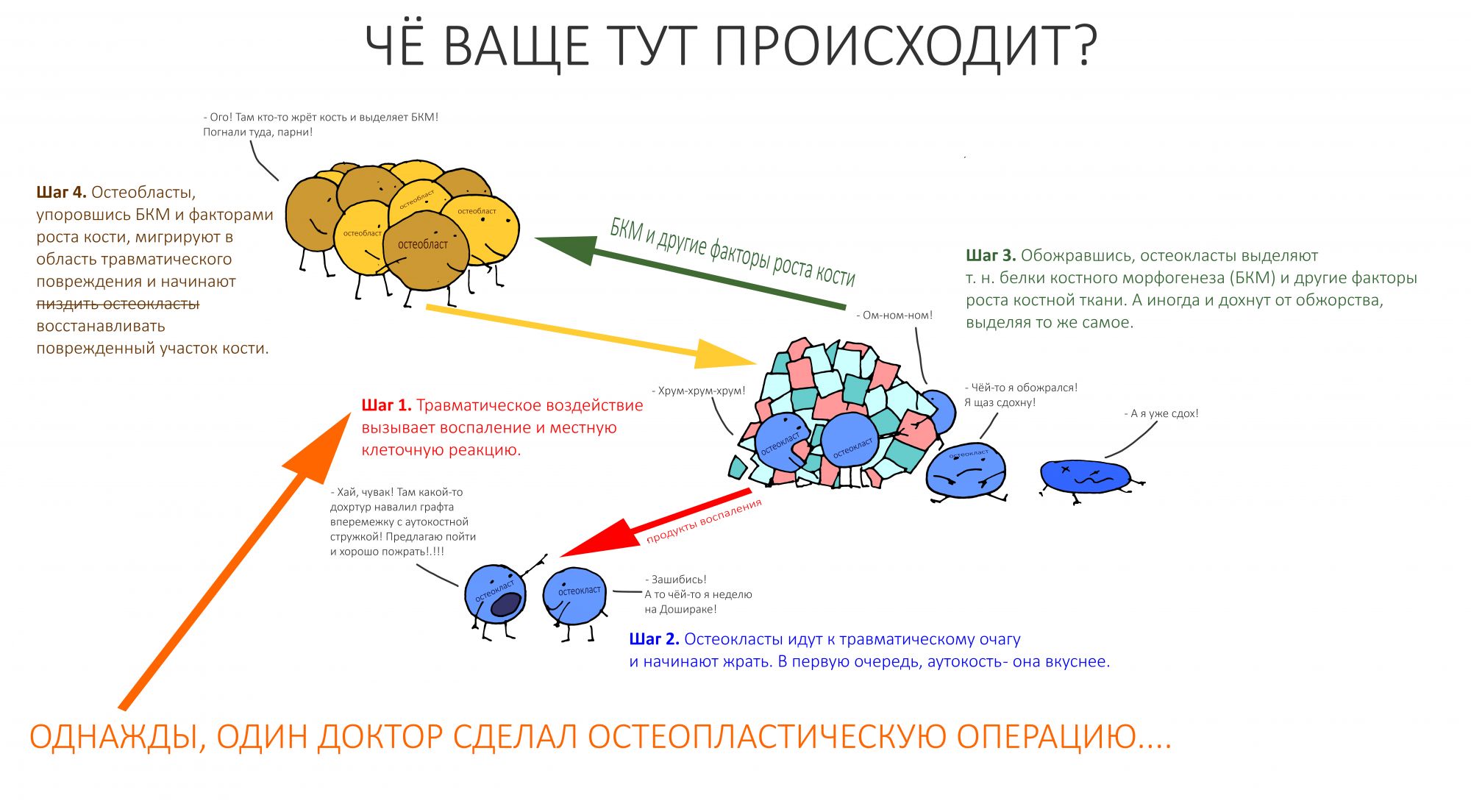
В общих же чертах, процесс регенерации кости после остеопластической операции напоминает таковой после перелома. В поврежденном участке активируются макрофагальные клетки, остеокласты и т. д., которые начинают пожирать поврежденные при переломе клетки кости (остеоциты и остеобласты) и межклеточный костный матрикс. Обожравшись, макрофаги распадаются, выделяя т. н. белки костного морфогенеза (БКМ, в буржуйской литературе принято английское название BMPs, bone morphogenetic proteins), гормоноподобные вещества, управляющие миграцией и дифференцировкой клеток. Именно БКМ, а это целая группа веществ, управляет не только превращением клеток-предшественников в остеобласты, но и «указывает им путь» и механизм перестройки. Карикатурно этот процесс выглядит следующим образом.
Иными словами, для старта регенерации, нам необходимо некоторое количество принесенных в жертву костных клеток и межклеточного костного матрикса. При травматическом переломе это происходит само собой, но как быть с остеопластикой? И тут, в большинстве случаев, нам на помощь приходит…. та самая аутокостная стружка (на фото справа)!
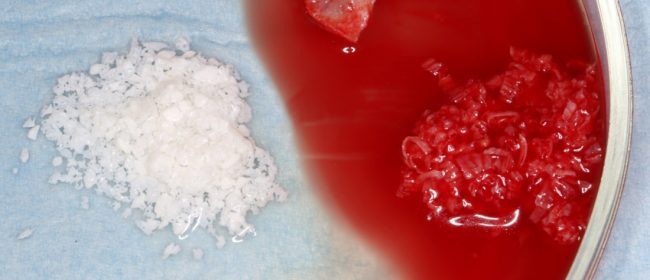
Признаюсь, я был лошарой. Долгое время я наивно полагал, что добавленная в графт аутокостная стружка сама по себе служит источником клеток кости для регенерации? Но тогда как объяснить её дикую, до 70% резорбцию? На самом деле, объясняется всё просто — большая часть аутокостной стружки «съедается» макрофагами, выделяются БКМ, которые, в дальнейшем, направляют регенерацию кости в нужное русло. Поэтому аутокостная стружка нам необходима при НКР — без неё (точнее, без её распада) клетки-предшественники не поймут, куда мигрировать и во что превращаться. Ну, этот вопрос мы еще как-нибудь обсудим, когда заведём разговор про направленную костную регенерацию, НКР.
Интересный факт: Помните, как нас всех пугают бисфосфонатами? Типа, принял бисфосфонат - и имплантации пиздец, не говоря уже об остеопластике. Почему так происходит? Дело в том, что бисфосфонаты и некоторые другие препараты как раз подавляют активность остеокластов - "старые" клетки костной ткани не пожираются, факторы роста кости не образуются, костная ткань не обновляется и перестаёт регенерировать - так мы можем получить обширный остеонекроз даже из-за простого удаления зуба. Кстати, на нашем сайте есть отличная статья о бисфосфонатах - очень рекомендую прочитать.
А что с остеотомией или, как говорят в народе, «расщеплением кости?» Рассмотрим эту методику в парадигме трех вышеозначенных пунктов:
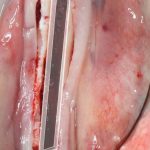
1. ВОССОЗДАНИЕ КОРОБКИ: при остеотомии мы, фактически, получаем костный четырех- или пятистеночный костный дефект, стенки которого относительно просто удержать на месте:
2. УДЕРЖАНИЕ СТЕНОК НА ВРЕМЯ РЕГЕНЕРАЦИИ: Это решается применением винтов и/или минипластин для остеосинтеза, а иногда и с помощью имплантатов. Дабы образовавшееся внутри нашей «коробки» пространство не заросло фиброзной тканью, его изолируем от внешней среды с помощью барьерной мембраны. Иногда его еще заполняют графтом, чтобы удержать мембрану и образовавшийся объем.
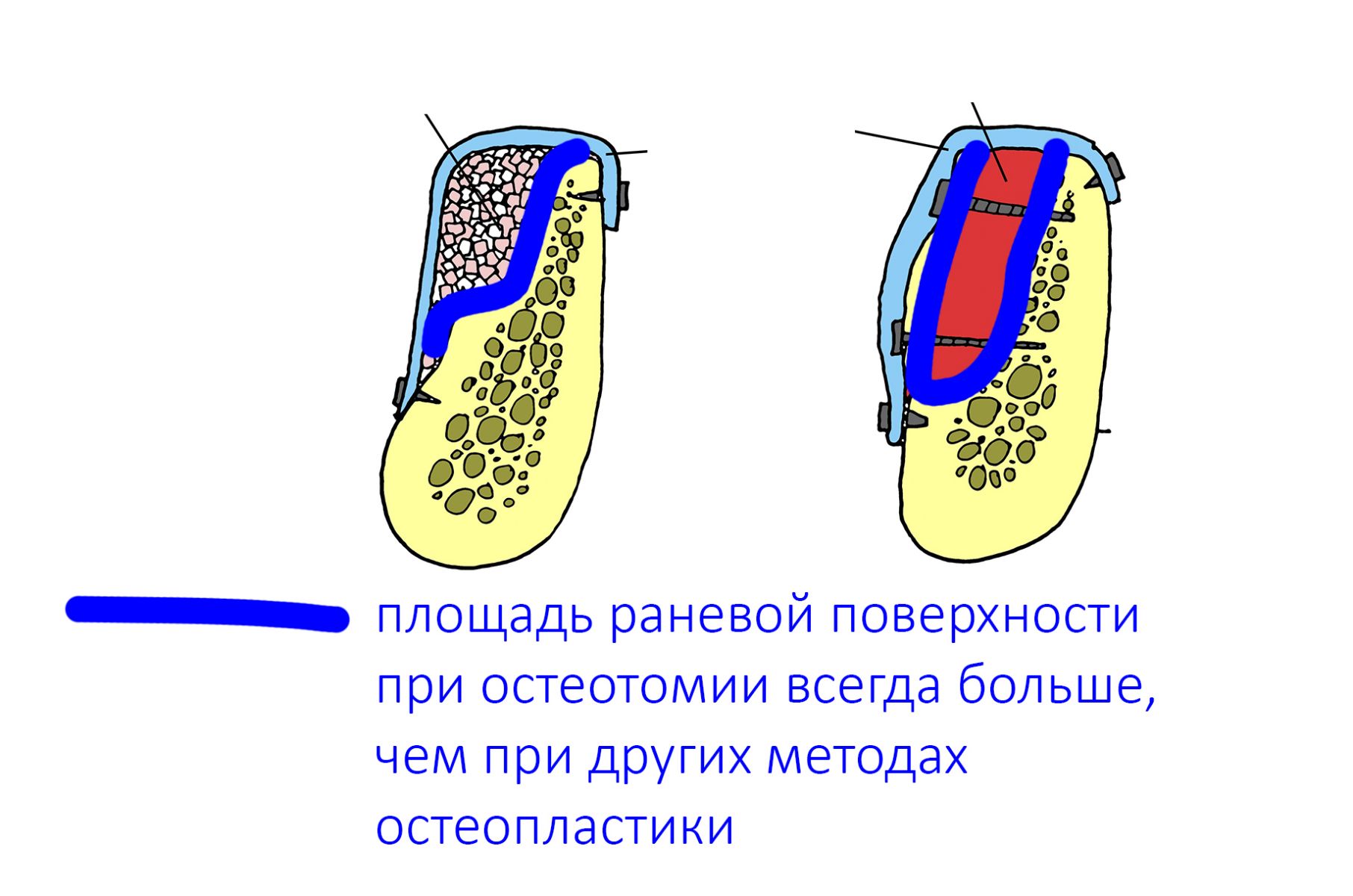
3. ЗАПУСК РЕГЕНЕРАЦИИ: Реализуется сам собой. Фактически, после остеотомии мы получаем «перелом челюсти» и относительно большую раневую поверхность. Чаще всего, этого оказывается достаточно для запуска процесса регенерации без добавления аутокостной стружки и каких-то дополнительных стимуляторов регенерации (БКМ)
Ну, казалось бы, чем не идеальный метод?
Преимущества
Почти про все преимущества методов остеотомии я рассказал выше.
Во-первых, это относительно малотравматичная и недорогая хирургическая операция — нам не требуется донорский участок для получения костной стружки или костного блока, а использование биоматериалов, иной раз составляющих значительную часть стоимости хирургической операции, может быть сведено к минимуму.
Иногда мы можем обойтись вообще без биоматериалов:
Как результат:
Причем, такие операции — не редкость.
Во-вторых, мы, фактически, сразу создаём идеальные условия для регенерации костной ткани — наш костный дефект со всех сторон окружён раневой поверхностью, а это значит, что миграция клеток и рост будут идти со всех сторон (см. «Предел роста»). Это чем-то похоже на синуслифтинг, неудачи в котором крайне редки:
В-третьих, достаточно большая раневая поверхность «привлекает» большее количество макрофагов, следовательно, мы имеем больше БКМ, факторов роста, управляющих регенерацией кости. Причем, без добавления аутокостной стружки или фармакологических стимуляторов:
В-четвертых, мы можем восполнять как вертикальную
так и горизонтальную убыль костной ткани:
То есть, метод является весьма универсальным.
В-пятых, методы остеотомии легко модифицируются и дополняются. Например, совместно с синуслифтингом:
или имплантацией
или направленной костной регенерацией:
В-шестых, мы уровень «прироста» ограничен только формой дефекта и нашей самоуверенностью. С помощью метода остеотомии мы можем «нарастить» до 10 мм костной ткани — другими методами это было бы, если не невозможно, то очень сложно сделать.
Однако, если бы всё так прекрасно, то мы давно бы забыли про аутотрансплантацию костных фрагментов, направленную костную регенерацию и другие методы остеопластических операций — все бы фигачили остеотомии и были бы счастливы. Но почему-то этого не происходит.
Недостатки
Не бывает плюсов без минусов. К сожалению, в нашей жизни всё сбалансировано и, очевидно, что метод, имеющий столько преимуществ, богат и на недостатки.
Во- первых, реализация остеотомии требует специальных инструментов и оборудования, которые, к сожалению, есть не во всех клиниках.
Во-вторых, далеко не каждый клинический случай атрофии альвеолярного гребня мы можем разрешить методом расщепления.
В-третьих, как ни крути, эта методика считается технически сложной. Она требует хорошего мануала от доктора, развитого пространственного мышления и понимания сути процесса. Просто так «навалить горку биоматериала, закрыть сеточкой и закрутить винтики» здесь не получится.
В-четвертых, несмотря на то, что мы можем добиться весьма значительного «прироста» костной ткани, у него, всё же, есть свой предел и свои ограничения.
В-пятых, в основном, он требует использования металлоконструкций, которые нужно удалять перед установкой имплантатов.
В-шестых, в некоторых случаях он не может проводиться одновременно с имплантацией.
Наверное, я мог бы придумать еще пару-тройку недостатков, но, как я уже говорил, в мире должен быть баланс. Вот вам шесть преимуществ и шесть недостатков методов остеотомии.
Показания
Зная плюсы и минусы, вы без труда сможете определить показания к остеопластической операции методом остеотомии. Это:
— вертикальная или горизонтальная атрофия костной ткани верхней или нижней челюстей, концевые или включённые дефекты.
— D3 или D4 биотипы костной ткани — идеальны. С биотипами D1 и D2 биотипом придётся повозиться, но такой возни будет всяко меньше, чем если бы мы проводили наращивание костной ткани другим методом.
— минимальное расстояние до смежных структур (нижнечелюстного нерва, верхнечелюстной пазухи, в вестибуло-оральном направлении и т. д.) — 4-6 мм.
— хорошая оснащенность клиники, светлая голова и руки доктора, растущие не из жопы.
Противопоказания и ограничения
Скажем так, я бы всерьёз задумался и, возможно, предпочёл бы иной метод остеопластической операции:
— если мы имеем дело с атрофией как по высоте, так и по ширине альвеолярного гребня.
— если мы работаем с D1 или D2 биотипом костной ткани. Хотя я уже отметил, что это очень условное ограничение.
— если костной ткани «вааапще не осталось». Ну прям вааапще-вааааапще.
— если всё, что у нас есть из оснащения хирургического кабинета — это ржавый наконечник китайского производства.
Например, в таком случае я бы предпочел другой метод остеопластики:
Использование биоматериалов
Как я уже отметил ранее, при остеотомии можно обойтись вообще без биоматериалов.
Но как показывает практика, с ними проще. И, если вам прям уж хочется в пациента что-то затолкать, и пациент готов это заталкивание оплатить, то вам, скорее всего, потребуется:
— барьерная мембрана. В данном случае, она будет играть исключительно изолирующую функцию, а это значит, что на её свойствах заморачиваться не стоит. Также нет необходимости в фиксации барьерной мембраны, поскольку каркасом дефекта является перемещенный костный дефект и установленные металлоконструкции.

Предвосхищая вопрос, отвечу, что в нашей клинике для таких целей используется барьерная мембрана Geistlich Bio-Gide размеров 16х22 или 25х25 мм. Последней получается даже слишком много — иногда мы её делим и укладываем в два слоя. Но это не принципиально.
— графт. В основном, мы используем ксенотрансплантаты. Идеальный ксенотрансплантат для таких целей — это выпускающийся в виде твердого кубика, который сам по себе будет служить опорой для перемещенного костного фрагмента. Например, такой как Geistlich Bio-Oss Collagen. Он легко обрабатывается, укладывается и удерживает перемещенный костный фрагмент, но и здесь есть ложка дёгтя — для больших дефектов мало даже большой (250 мг) упаковки Bio-Oss Collagen.

Наверное, был бы хорош в таких случаях Bio-Oss Block, но его подгонка и обработка представляет определенные трудности. К тому же, насколько мне известно, его перестали выпускать.
Так что, возможно, для заполнения «коробки» получившейся при остеотомии, стоит рассмотреть другие, более подходящие графты других производителей.
Мы же используем обычный Bio-Oss 0,5 г. Его объёма (1,5 куб. см) вполне хватает даже на концевой дефект размером в несколько зубов.


Использование металлоконструкций
И таки да, иногда можно обойтись без всякого металла. При условии, что перемещенный костный фрагмент нормально удерживается ригидностью слизистой оболочки или графтом:
Но, к сожалению, это не всегда возможно.
Поэтому для реализации остеотомии нам нужны:
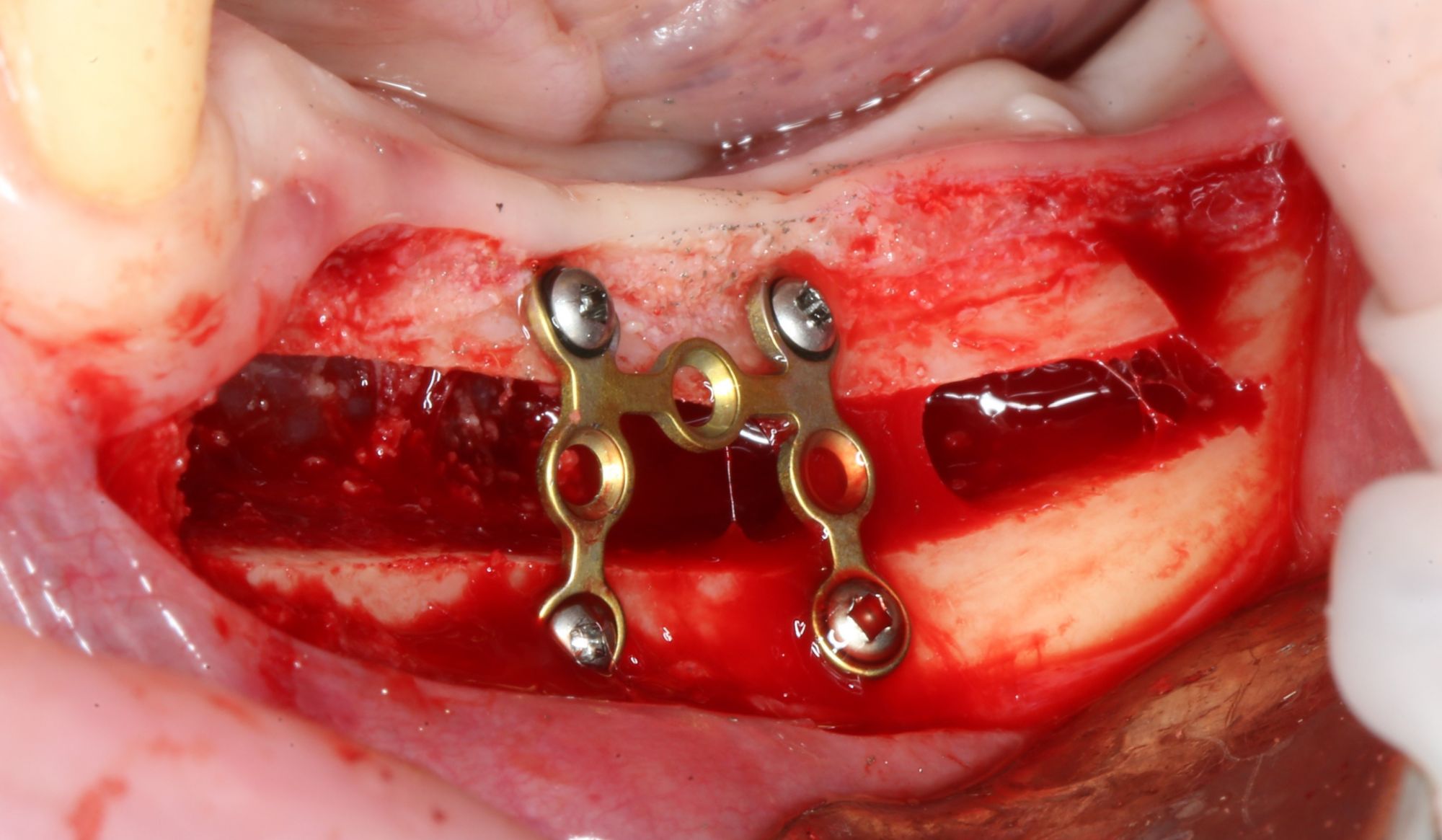
— винты. Разных размеров. Для фиксации пластин подойдут самые маленькие — 3-4 мм. Для фиксации самих костных фрагментов или «домкрата» потребуются винты подлиннее — 10-12 мм.
— минипластины. Их ассортимент огромен. Мы используем, в основном, X- и Н-образные минипластины наименьших размеров — с ними легче работать, они легко адаптируются, но есть и минус — иногда гнутся под нагрузкой.
Мы особо не паримся с металлом, предпочитая ритм-энд-блюз или джаз, но если приходится, то нас вполне устраивает отечественный производитель «Коррозия металла» КОНМЕТ:

Во-первых, недорого. Во-вторых, качество лучше, чем у импортных.
Чаще всего винты и минипластины требуют удаления перед имплантацией.
Этапы
1. Анестезия.
В 99,9991% случаев такую операцию можно (и нужно) провести под местной анестезией. В среднем, она занимает 40-60 минут, на это время вполне хватает обычной инфильтрационной и/или проводниковой анестезии Артикаином. Напомню, что наркоз в амбулаторной стоматологии используют только мудаки.
2. Разрез.
Для начала, следует вспомнить, что разрез — это всегда компромисс. С одной стороны, у нас должна быть минимальная рана. С другой — свобода действий и хороший обзор.
Также следует помнить, что сделанный разрез потом придётся ушивать. Поэтому предпочтение следует отдавать простым линейным разрезам без всякого выпендрёжа.
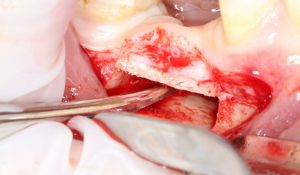
При горизонтальной остеотомии (вертикальной аугментации) очень удобен вестибулярный разрез по переходной складке или чуть ниже:
При вертикальной остеотомии (горизонтальной аугментации), наоборот, разрез делается по вершине альвеолярного гребня. При этом, «послабляющие» дополнительные разрезы не нужны.
Старайтесь сделать разрез в пределах участка жевательной десны, даже если он очень небольшой ширины. Такой разрез легче ушить, рана получится герметичной, что крайне важно для успеха остеопластической операции.
3. Скелетирование альвеолярного гребня.
В отличие от других видов остеопластики, не проводится. Напомню, что для перемещаемого фрагмента периост является единственным источником питания, и было крайне безответственно лишить кость этого источника. Кроме того, периост и окружающая десна частично удерживают перемещаемый фрагмент на месте, не давая ему отвалиться.
Максимум, выделите себе полоску шириной в 3-4 миллиметра для работы инструментом и фиксации винтов. Этого будет достаточно.
4. Собственно, остеотомия.
Есть масса способов достойно провести остеотомию.
Самый дешевый, но не самый простой — использовать для этого повышающий наконечник в тонкой фрезой. Когда у нас не было ультразвуковой хирургической установки, мы делали именно так.
Второй способ — ультразвук. В нашем случае — специальная хирургическая ультразвуковая машина с соответствующими насадками. В принципе, штука недешевая, но ведь есть Китай и Тайвань (часть Китая), поэтому стоимость подобных машин всё время снижается.
Третий способ — использование специальных осциллирующих микропил. Штука классная, но не самая универсальная и довольно дорогая с дорогими расходниками — позволить себе иметь весь необходимый набор могут только довольно крупные и богатые клиники.

у нас таких нет, поэтому я просто утырил картинку из интернета.
Четвертый способ — просто взять молоток, долото и всё расхуячить. Самое ужасное то, что некоторые до сих пор так делают и считают, что поступают правильно.
Повторюсь, совершенно не принципиально, каким способом вы проводите остеотомию. Для неё даже существуют специальные наборы:
Но то — всего лишь инструменты. Для успешного проведения остеопластики намного важнее голова и руки хирурга, нежели все эти свистелки-перделки.
5. Собственно, расщепление.
Для начала, выкидываем молоток нафиг. Уверен, если вам хоть раз стучали по голове молотком, то вы это уже сделали. Если еще нет, то попробуйте постучать, а потом выкидывайте.
Расщепление можно делать с помощью обычных элеваторов:
или можно купить специальные остеотомы:
Неважно, что вы используете. Любые из этих инструментов годятся для нашей работы. И, если честно, мне кажется, что обычные элеваторы гораздо удобнее.
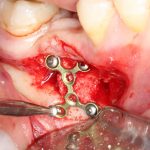
Сдвинув перемещаемый костный фрагмент, вы наверняка с удивлением заметите, что он перемещается назад за счёт ригидности мягких тканей, периоста и слизистой оболочки. Теперь нам нужно подумать о том, как его удержать.
6. Фиксация перемещенного фрагмента.
Сделать это можно по-разному.
Наиболее простой вариант — с помощью графта. Есть у вас есть графт в виде твердого блока, то можно просто «расклинить» им альвеолярный гребень — и этого будет почти достаточно. «Почти» — потому, что, практически, любой графт даёт усадку, следовательно, со временем, перемещенный фрагмент станет подвижным. Это не наш вариант.
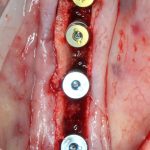
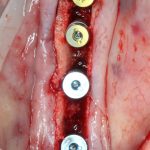
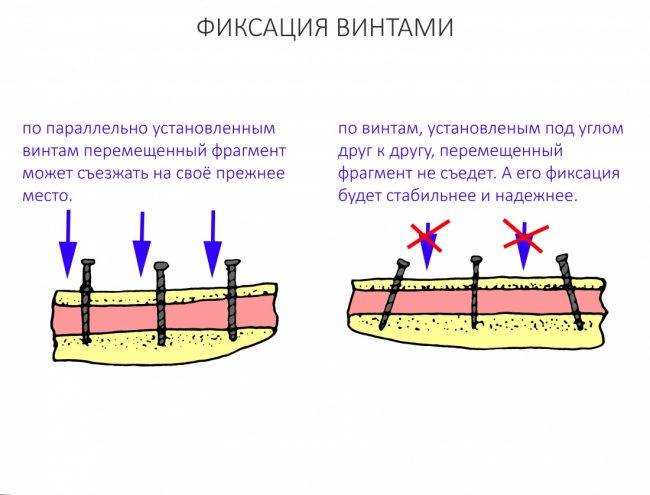
При вертикальной остеотомии очень удобно использовать длинные винты. Так, как указано на схеме.
Кроме того, с помощью винтов можно «прецизионно» зафиксировать костный фрагмент, передвигая его как на домкрате:
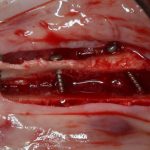
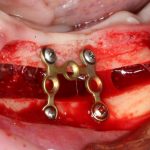
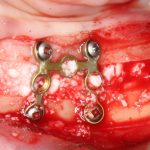
При горизонтальной остеотомии, на мой взгляд, удобнее использовать минипластины. Как я уже отмечал выше, в практике мы используем X- и H-образные минипластины под винты размером 0.9х4мм. Количество металла в разных условиях может быть разным — всё зависит от того, на каком этапе достигается полная неподвижность перемещенного костного фрагмента.
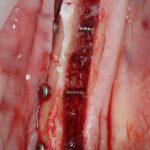
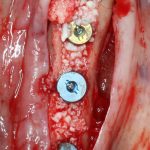
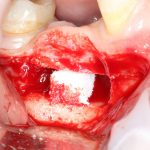
7. Заполнение образовавшегося пространства графтом.
В какой момент это делать? Наверное, если Вы используете графт в виде твердого блока, то, мне кажется. разумнее сначала уложить графт, затем проводить фиксацию перемещенного костного фрагмента винтами или минипластинами:
И наоборот, если вы применяете графт в виде гранул (типа, Bio-Oss L), то, для начала, нужно зафиксировать костный фрагмент, затем укладывать графт.
Я не рекомендую «прессовать» графт, как это делают некоторые из докторов. Во-первых, имеет значение расстояние между гранулами, ведь, по идее, туда должна прорасти собственная костная ткань. Во-вторых, частицы графта ломаются, и он превращается в порошок. В третьих, активным прессованием можно выдавить графт, куда угодно. Например, в челюстно-язычный желобок. Согласитесь, приятного в этом мало.
Вы можете самостоятельно посчитать объем графта для того или иного дефекта. Для этого нужно вспомнить формулу объема параллелепипеда, образованного стенками костных фрагментов. Например, мы делаем вертикальную аугментацию в области двух зубов, длина дефекта — 2,4 см, средняя ширина альвеолярного гребня на этом протяжении — 1,0 см, высота «подъема» перемещаемого фрагмента — 0,6 мм. Итого, у нас получается: 2,4 х 0,6 х 1,0 = 1,44 куб. см. Это соответствует одной упаковке Geistlich Bio-Oss L 0,5g. И не нужно толкать больше. Чать, не маршрутка в час пик.
Еще раз подчеркну, что марка и производитель графта большого значения не имеют. Да, он должен отвечать некоторым требованиям и обладать определенными свойствами. Но это, пожалуй, пока всё, что я могу сказать вам о выборе биоматериалов.
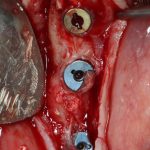
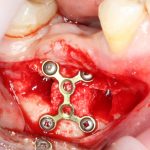
8. Изоляция области дефекта с помощью барьерной мембраны.
Этот этап не представляет особых сложностей. Порядок действий зависит от того, какую барьерную мембрану Вы используете — некоторые из них нужно предварительно размочить в дистиллированной воде или физрастворе. А некоторые из них обладают достаточной гидрофильностью, чтобы мгновенно пропитаться кровью и стать липкими и эластичными прямо на месте.
Фиксировать барьерную мембрану не нужно. Она выполняет изолирующую функцию, каркасом формы не является. Правда некоторые виды барьерных мембран укладываются плохо, постоянно съезжают — в таких случаях, пара пинов не помешает.
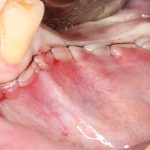
9. Наложение швов.
Я ни разу не испытывал каких-то проблем с ушиванием операционной раны. Как правило, её края сходятся достаточно легко без дополнительной периостотомии. Для наложения швов мы используем монофиламентные нерезорбируемые нити диаметром 5-0 (Resolone, Prolene, Полипропилен и др.).
10. Контроль.
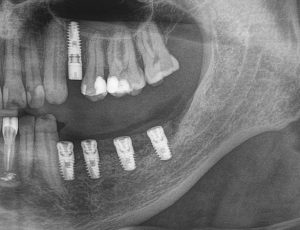
После операции мы делаем контрольные снимки. Это может быть ортопантомография:
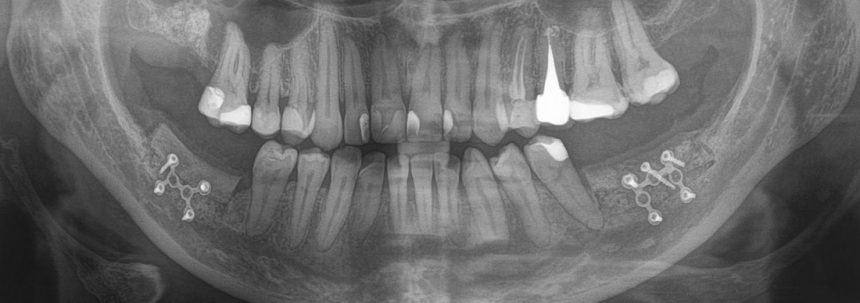
или конусно-лучевая компьютерная томография. Как вам больше нравится.
Еще раз посмотрим на место проведенной операции, скажем пациенту «Спасибо!», даем рекомендации, делаем назначения и переходим к изучению послеоперационного периода.
Послеоперационный период
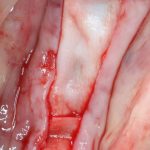
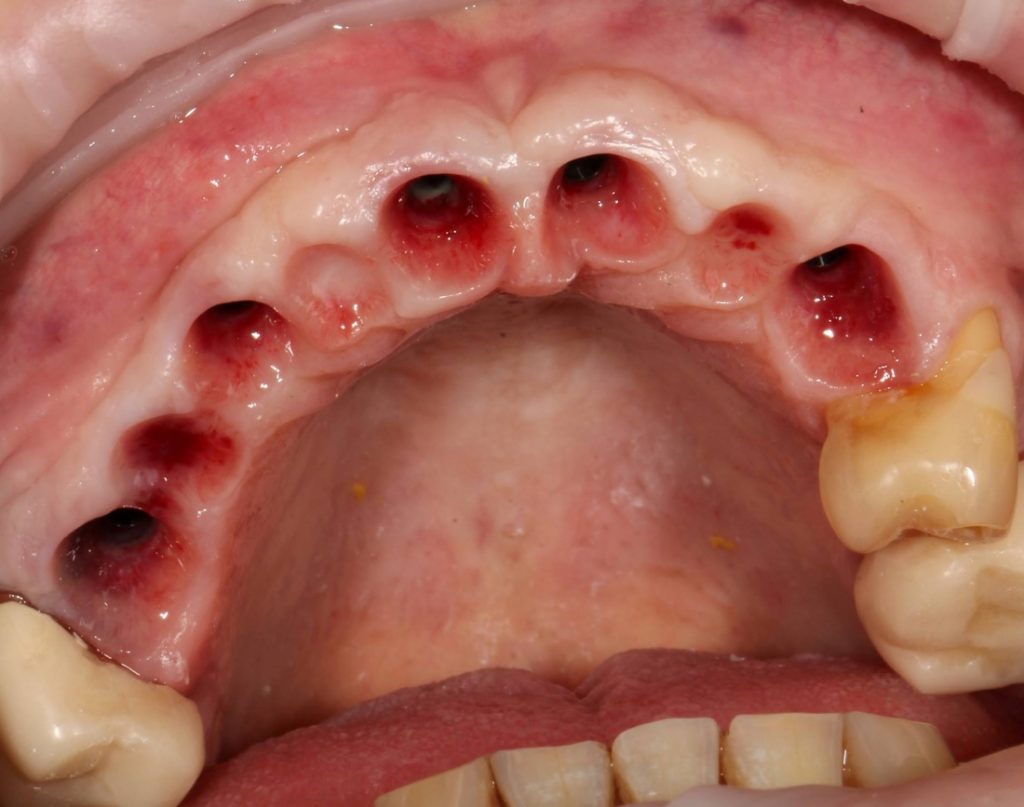
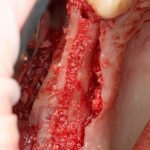
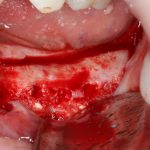
Обычно через день после вмешательства послеоперационная рана выглядит следующим образом:
А сам пациент — как-то так:
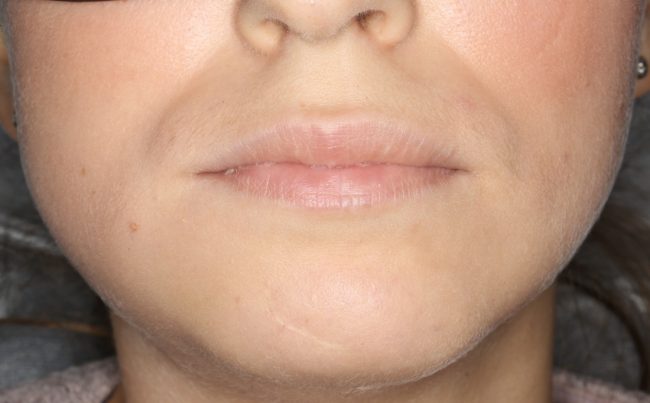
Отёк, болезненные ощущения, затрудненное открывание рта — вполне себе обычная симптоматика после подобных операций. Как и после остеопластик другими методами. Вместе с тем, существуют специфические постоперационные симптомы, характерные именно для остеотомии.
Специфическими симптомами являются:
— появление экзостозов (особенно при вертикальной аугментации), выступающих острых участков кости, иногда прорезающих слизистую оболочку. Для предотвращения паники, о возможном появлении экзостозов лучше предупредить пациента заранее.
— парестезия или анестезия (при остеотомии на нижней челюсти), частичная или полная потеря чувствительности в области иннервации нижнелуночкового нерва. Если во время операции мы сильно не накосячили, то она проходит сама собой через некоторое время.
Для того, чтобы послеоперационный период был комфортным и безопасным, мы даём пациенту определенные рекомендации и делаем назначения. Ознакомиться с ними можно вот тут>>. В общих чертах, это холод-голод-покой и регулярные осмотры врача.
Швы можно снять на 10-14 день.
К следующему этапу (установке имплантатов) можно приступить через 4 месяца. Нет смысла ждать дольше.
Осложнения и методы их лечения
Главное осложнение остеотомий, как, впрочем, и любых остеопластических операций звучит так:
По факту, осложнения выплывают из означенных выше симптомов:
— развивающийся отёк может спровоцировать расхождение швов и инфицирование области операции, несмотря на наличие барьерной мембраны. Лечение: повторное накладывание швов не рекомендуется. Рана ведётся «в открытую» и заживает вторичным натяжением. Нужно пациенту разъяснить важность гигиены полости рта и борьбы с микрофлорой полости рта на этом этапе. Прогноз…. так себе, прогноз. Как правило, мы теряем результат примерно в трети случаев.
— парестезия, частичная или полная анестезия в области иннервации нижнелуночкового нерва, чаще всего, связана с развитием внутрикостного отёка и сдавлением нервного ствола в области операции. Изредка бывает просто функциональное расстройство.
Лечение: на 99,9% проходит самостоятельно в срок от нескольких дней до нескольких месяцев. Через пару недель после операции, когда риск появления болевого синдрома снижен, можно назначить нейротропную и физио-терапию. Ну, или просто направить пациента к неврологу. Обязательно нужно сделать компьютерную томографию, чтобы проконтролировать целостность нервного ствола в области операции и, при необходимости, прибегнуть к его декомпрессии. Прогноз благоприятный. Чувствительность восстанавливается, практически, в 100% случаев.
— появление и прорезывание экзостозов — острых участков перемещенного костного фрагмента. Это специфический симптом для операций остеотомии.
Лечение: сошлифовывание прорезавшегося участка таким образом, чтобы он оказался под десной. В дальнейшей — хорошая гигиена и заживление раны вторичным натяжением. Прогноз благоприятный.
— прорезывание металлоконструкций. Да, и такое тоже бывает. Чаще всего вылазят винты, чуть реже — края пластин.
Лечение: Как только металл появляется над (а не под) поверхностью слизистой), винт или минипластину лучше убрать. Нафиг они больше не нужны. Прогноз благоприятный.
Результаты
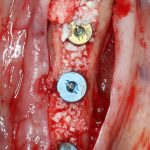
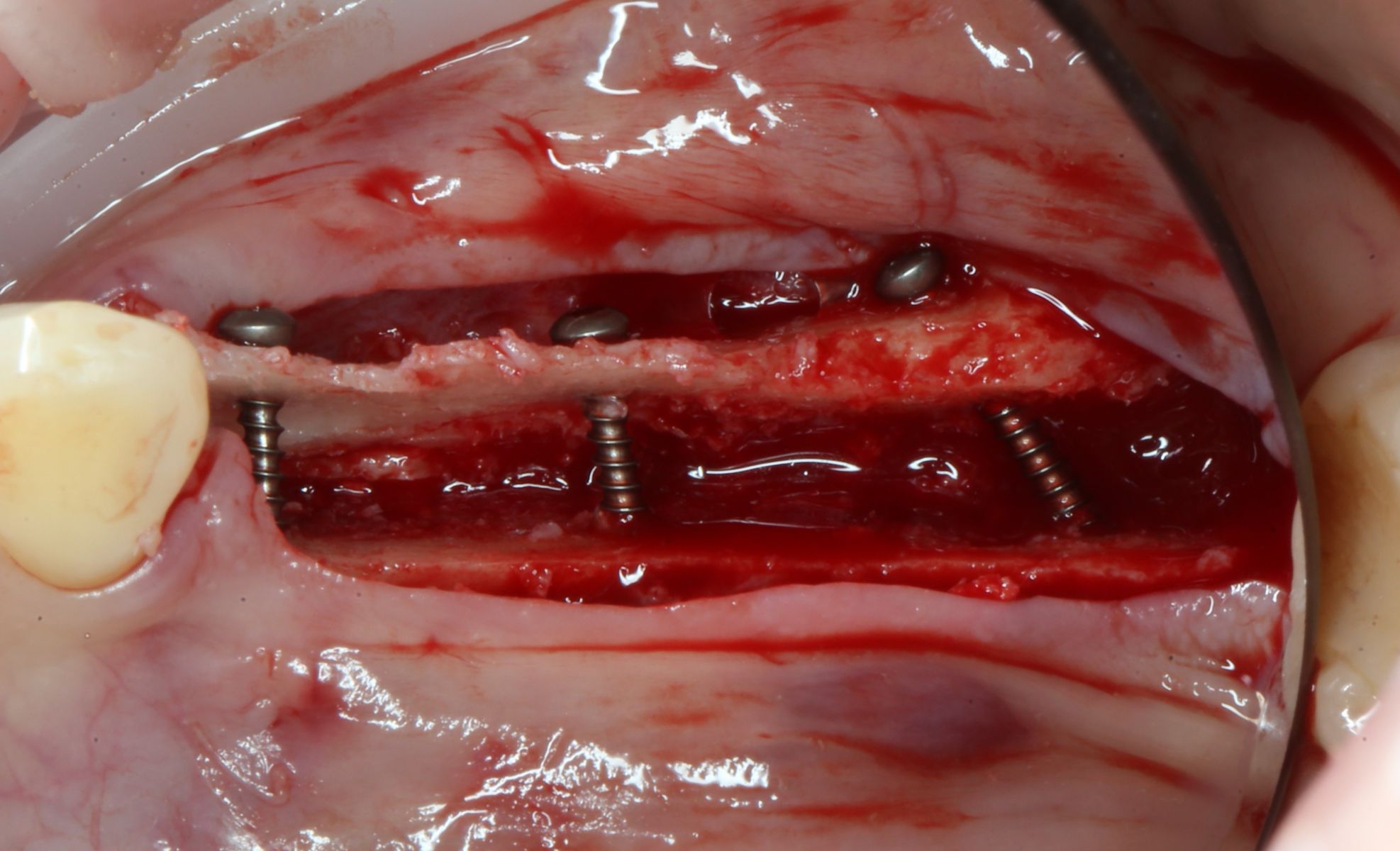
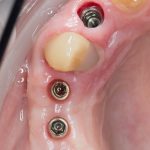
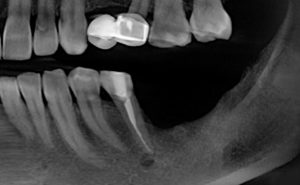
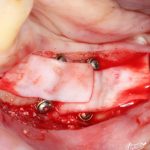
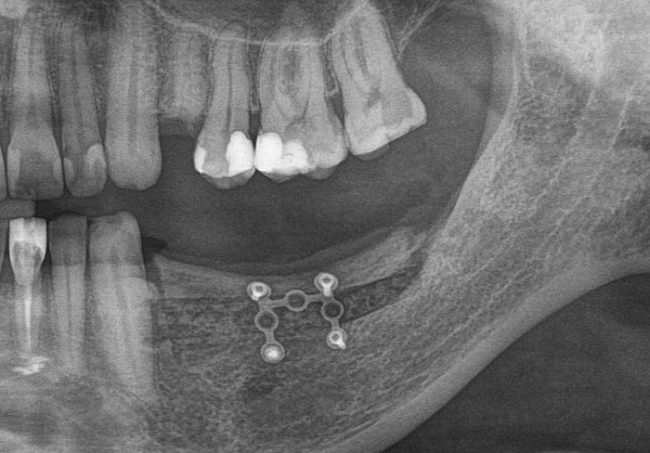
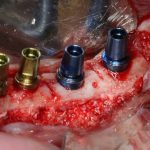
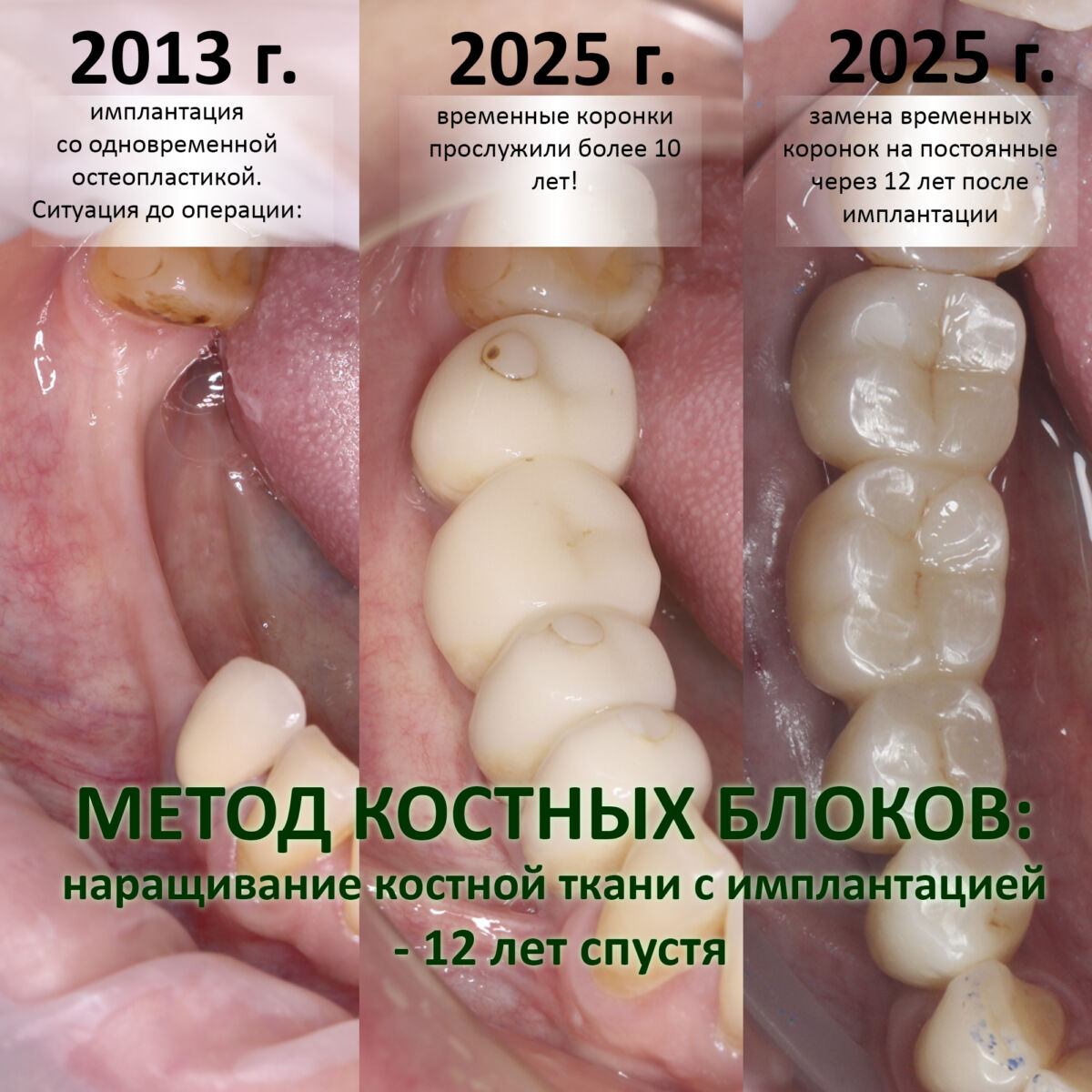
Промежуточные (не окончательные) результаты остеотомии мы можем оценить уже через 4 месяца. Для этого мы снова делаем контрольные снимки и сравниваем их с постоперационными:
Планируем операцию имплантации.
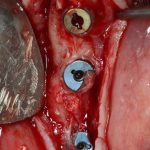
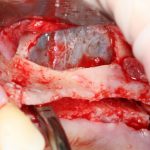
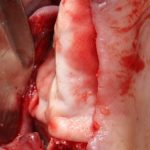
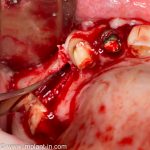
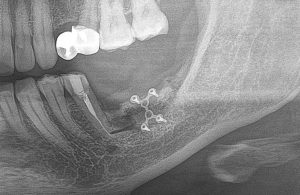
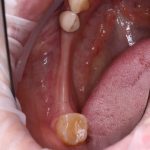
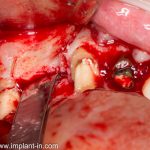
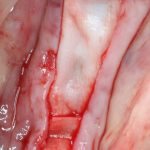
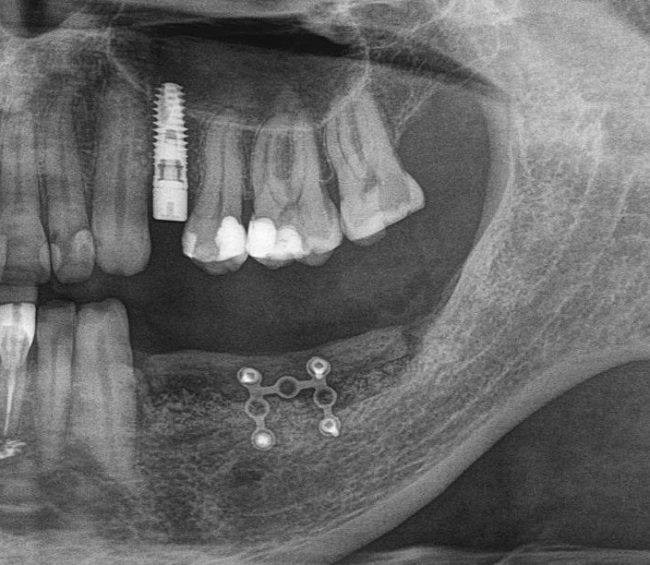
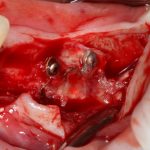
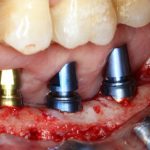
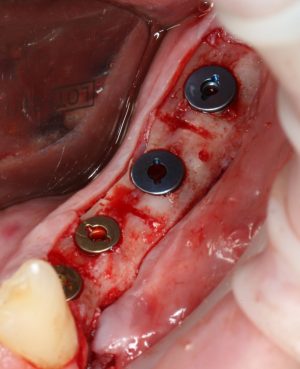
Откроем область операции и посмотрим, что там:
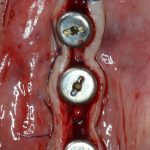
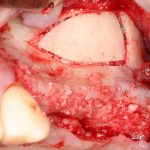
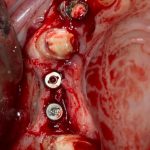
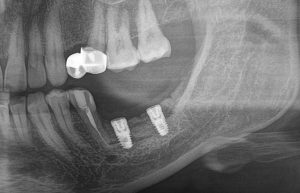
Вроде как, всё неплохо. Наверное, можно поставить имплантаты?
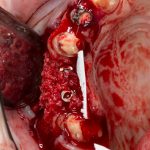
ну, или как-то так:
При этом, я хотел бы обратить ваше внимание на один важный момент. То, с чем вы сейчас работаете — не кость, в привычном нам гистолого-физиологическом понимании. Это костная мозоль вперемежку с графтом. Её свойства довольно сильно отличаются от того, что мы привыкли называть костной тканью. Поэтому при установке имплантатов соблюдайте максимальную осторожность и щадящий режим. Никаких диких торков, усилий, больших переходов между размерами фрез допускать нельзя. Будьте аккуратны.
Иначе, кривокосячной имплантацией вы можете испортить даже мастерски проведенную остеопластическую операцию.
Спасибо, что дочитали до конца. Как обычно, свои вопросы вы можете задать в комментариях под этой статьей, в Телеграм-группе, в социальных сетях или по электронной почте.
С уважением, Станислав Васильев, стоматолог-хирург-имплантолог, уютная Клиника ИН.


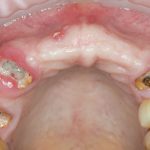
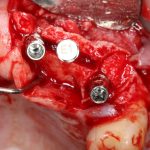
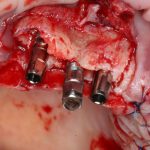
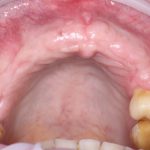
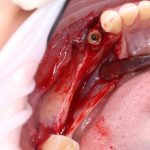
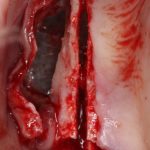
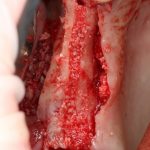
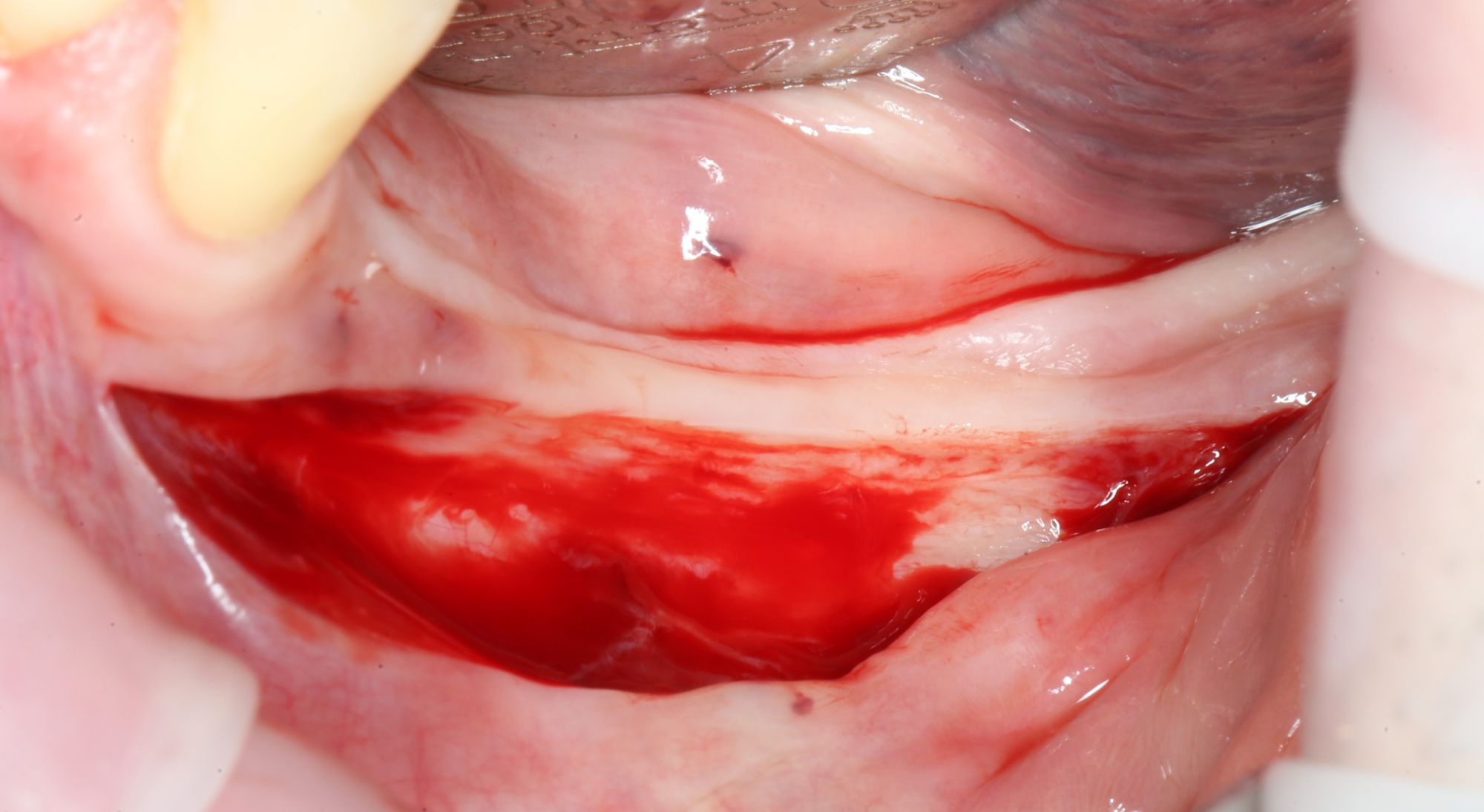








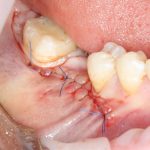
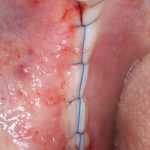
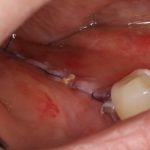
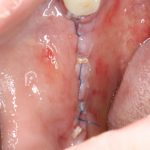


Ольга
Здравствуйте, я не врач, всего лишь пациент и даже не Вашей клиники, но хотела поблагодарить Вас за то большое просветительское дело, которое Вы делаете для людей. Я очень много нужного и интересного узнала из Ваших статей. Спасибо!
Шеф Клиники ИН
Ольга, спасибо Вам, что находите время почитать то, что мы пишем.
С уважением, Станислав Васильев.